14. ภัยพิบัติสารเคมี
ภัยพิบัติสารเคมี (chemical disasters) ในที่นี้ หมายถึง ภาวะที่มีผู้บาดเจ็บล้มตาย เป็นจำนวนมากจากสารเคมีหรือสารพิษ (hazardous materials, HazMat) ซึ่งอาจเกิดจาก
1. ภัยพิบัติตามธรรมชาติ เช่น สารพิษหรือเถ้าถ่านและควันพิษจากภูเขาไฟระเบิด หรือไฟป่า การกินเห็ดพิษ หน่อไม้ปี๊บ อาหารกระป๋อง ฯลฯ ที่มีสารพิษอยู่ เช่น กรณีหน่อไม้ปี๊บเป็นพิษที่จังหวัดน่าน จนมีผู้ป่วยกว่า 100 คน และต้องใช้เครื่องช่วยหายใจกว่า 40 คน เมื่อเดือนมีนาคม 2549 (ดูคลินิกฉบับเดือนพฤศจิกายน 2550).
2. อุบัติเหตุ เช่น ท่อ/ถังแอมโมเนียในโรงงานน้ำแข็ง/แช่แข็งเนื้อสัตว์ รั่วหรือระเบิด ซึ่งเกิดเป็นครั้งคราวในไทย อุบัติเหตุที่ทำให้เกิดภัยพิบัติสารเคมีที่รุนแรงที่สุดครั้งหนึ่งเกิด ขึ้นที่โรงงานผลิตยาฆ่าแมลง carbaryl ของบริษัท Union Carbide ที่อยู่ใจกลางเมือง Bhopal ในประเทศอินเดีย โดยมีน้ำรั่วเข้าไปในถังเก็บก๊าซ methyl isocyanate จนเกิดความร้อน มหาศาล ทำให้ถังรั่วปล่อยก๊าซพิษออกมาประมาณ 40 ตัน ทำให้ประชาชนรอบโรงงานตายทันทีประมาณ 3,000 คน และตายในเวลาต่อมาอีกกว่า 20,000 คน มีผู้บาดเจ็บประมาณ 500,000 คน และในปัจจุบันยังมีผู้ป่วยด้วยโรคปอด มะเร็ง ความพิการแต่กำเนิด ตาบอด ฯลฯ ที่น่าจะเกิดจากก๊าซพิษนี้อยู่ประมาณ 120,000 คน ทั้งที่ผ่านมาแล้วกว่า 20 ปี (เหตุเกิดวันที่ 3 ธันวาคม 2527).
3. การปล่อยปละละเลย เช่น โรงงานไฟฟ้าถ่านหินแม่เมาะ ที่จังหวัดลำปาง เคย ปล่อยควันพิษ เป็นอันตรายต่อคน สัตว์ และพืชอยู่หลายปี นิคมอุตสาหกรรมมาบตาพุดที่จังหวัดระยองกำลังสร้างมลพิษให้แก่คนในบริเวณโดยรอบ การปล่อยให้มีการชำแหละเนื้อ ปลาปักเป้าขายกันทั่วไปอย่างผิดกฎหมาย (มีการจับรถหลายคันที่ขนปลาปักเป้าเป็นพันๆ กิโลกรัม เมื่อวันที่ 15 กันยายน 2550 โดยปลาเหล่านี้มีพิษที่หนังและเครื่องในของมัน คนที่ชำแหละไม่เป็นจะทำให้พิษจากอวัยวะเหล่านี้ไปเปื้อนเนื้อปลา ที่ถูกนำไปขายในสภาพเนื้อปลาสด ลูกชิ้นปลา ทอดมัน ฯลฯ โดยพิษเหล่านี้จะไม่ถูกทำลายด้วยความร้อนในการทำอาหารโดยทั่วไป และทำให้คนกินถึงตายได้จากการหายใจเป็นอัมพาต).
4. สงครามและการก่อการร้าย เช่นในสงครามโลกครั้งที่ 1 มีการใช้สารพิษเป็นอาวุธจนทหารตายประมาณ 90,000 คน และป่วยประมาณ 1 ล้านคน, ในพ.ศ. 2538 กลุ่มโอมชินรีเคียว (Aum Shinri Kyo) ได้ปล่อยก๊าซซาริน (sarin) ในสถานีและขบวนรถไฟฟ้าใต้ดินในกรุงโตเกียว มีผู้เสียชีวิต 12 คน ป่วยประมาณ 5,500 คน โรงพยาบาล St. Lukes International ที่อยู่ใกล้ที่เกิดเหตุต้องรับ ผู้ป่วยกว่า 600 คนใน 2-3 ชั่วโมงแรกก่อนที่จะรู้ว่าผู้ป่วยถูกสารพิษอะไร ทำให้บุคลากรของโรงพยาบาลประมาณร้อยละ 23 พลอยได้รับสารพิษที่ติดมากับตัวผู้ป่วยด้วย เป็นต้น.
สาเหตุและตัวอย่างข้างต้นคงจะทำให้โรงพยาบาลต่างๆ ได้ตระหนักถึงภัยพิบัติสารเคมีที่เกิดได้ทุกเมื่อ และเป็นอันตรายได้อย่างรุนแรงและกว้างขวาง จึงต้องมีการวางแผนรับภัยพิบัตินี้ไว้ด้วย โดยเฉพาะในพื้นที่ที่มีโรงงานอุตสาหกรรมสารเคมี การเคลื่อนย้ายสารเคมี สงคราม/การก่อการร้าย เป็นต้น.
ประเภทของสารเคมี : US Centers for Disease Control and Prevention (CDC) แบ่งสารเคมีอันตรายเป็น 13 ประเภท คือ
1. Biotoxins เช่น พิษงู พิษปลาปักเป้า พิษเห็ด พิษแบคทีเรีย/รา.
2. Blister agents/vesicants เช่น mustards, lewisite, phosgene oxime.
3. Blood agents เช่น NaCN, KCN, HCN, cyanogen chloride.
4. Caustics เช่น กรด/ด่างอย่างแรง.
5. Choking/lung agents เช่น Cl2, NH3, SO2, NO2, phosgene.
6. Emetic agents เช่น adamsite.
7. Incapacitating agents เช่น chloroacetophenone (NATO code, CN) หรือ oxazepine (CR) ที่ใช้เป็นแก๊สน้ำตา (tear gas) แต่ที่จริงไม่ใช่แก๊ส เป็นละออง (ของเหลว) หรือฝุ่นควัน (ของแข็ง).
8. Long-acting anticoagulants เช่น ยา เบื่อหนูบางชนิด.
9. Metals & metallic compounds เช่น alkali metals, alkyl mercuric compounds.
10. Nerve agents เช่น tabun, sarin, soman, VX, carbamates, organophosphates.
11. Organic solvents เช่น hydrocarbons, ทินเนอร์, ตัวทำละลายอื่น.
12. Riot control agents เช่น แก๊สน้ำตา (ดู ข้อ 7), pepper spray (oleoresin capsicum).
13. Toxic alcohols เช่น methyl alcohol, quarternary ammonium compound.
อาการและอันตรายจากสารเคมี
สารเคมีส่วนใหญ่จะทำให้เกิดอาการป่วยสำคัญๆ เป็น 4 กลุ่ม และอุปกรณ์ที่ควรเตรียมไว้เพื่อการรักษาอาการเหล่านั้น ได้แสดงไว้ในตารางที่ 10.

ผู้ป่วยที่ได้รับสารพิษมักเกิดอาการทันทีหรือภายในเวลาไม่นาน ผู้ป่วยจำนวนมากจึงมักไปถึงสถานพยาบาลที่ใกล้จุดเกิดเหตุภายใน 1-2 ชั่วโมง โดยไม่ได้ล้างพิษ ณ จุดเกิดเหตุ และสถานพยาบาลนั้นอาจยังไม่ทราบว่าอะไรเป็นสาเหตุของอาการเจ็บป่วยนั้น จึงไม่ได้ป้องกันไม่ให้ผู้ป่วยเหล่านั้นเข้าไปในห้องฉุกเฉินหรือในโรงพยาบาล และไม่ได้ล้างพิษออกจากตัวผู้ป่วยก่อนให้ผู้ป่วยเข้าไปในห้องฉุกเฉินหรือในโรงพยาบาล ทำให้ผู้ป่วยอื่นตลอดจนบุคลากรต่างๆ ในโรงพยาบาลพลอยได้รับสารพิษนั้นไปด้วย (secondary contamination) ดังตัวอย่าง บุคลากรใน St. Luke's International Hospital จำนวนมากที่ได้รับผลกระทบจากก๊าซซารินที่ติดมากับตัวผู้ป่วย เป็นต้น.
ก่อนเกิดเหตุ
โรงพยาบาลจึงจำต้องวางแผนและฝึกซ้อมบุคลากร โดยเฉพาะยามและคนรับผู้ป่วย (พนักงานรถเข็น/เปล) ให้สามารถสงสัยว่า ผู้ป่วยอาจถูกสารพิษมา โดยการซักประวัติเหตุการณ์ที่ทำให้เจ็บป่วย สังเกตเห็นเครื่องนุ่งห่มและร่างกายที่เปรอะเปื้อน มีอาการดังในตารางที่ 10 และ/หรือมาพร้อมๆ กันหลายคนหรือต่อเนื่องกันด้วยกลุ่มอาการเดียวกัน.
เมื่อสงสัยเช่นนั้น ต้องรีบกันผู้ป่วยให้อยู่ในส่วน ที่เตรียมไว้สำหรับล้างพิษ และรีบแจ้งหัวหน้าห้องฉุกเฉินให้จัดบุคลากรที่สวมเครื่องป้องกันตน (Personal Protective Equipment, PPE ดังภาพที่ 12) อย่างน้อยระดับ ค (level C) ไปตรวจผู้ป่วยแล้วหัวหน้าห้องฉุกเฉินรายงานผู้อำนวยการเพื่อประกาศแผนรับภัยพิบัติ ซึ่งต่างจากแผนทั่วไปดังนี้
1. ป้องกันตนเองไม่ให้ได้รับสารพิษจากผู้ป่วย โดยสวม PPE.
2. กันผู้ป่วยไม่ให้แพร่สารพิษต่อคนอื่น โดยให้อยู่ในสถานที่ที่แยกไว้ต่างหากสำหรับผู้ป่วยที่เปรอะเปื้อนสารพิษ.
3. รีบล้างสารพิษออกจากผู้ป่วย โดยถอดเสื้อผ้าออก (สำหรับเสื้อที่ต้องถอดออกทางศีรษะหรือถอดยาก ให้ใช้กรรไกรตัดเป็นชิ้น และไม่ให้สารพิษไปถูกศีรษะและหน้า ตลอดจนบาดแผลของผู้ป่วย

ภาพที่ 12. เครื่องป้องกันตน (Personal Protective Equipment, PPE).
ระดับ ก. (level A) ป้องกันได้สูงสุด มีชุดกันสารเคมีคลุมหมดทั้งตัว (fully encapsulating chemical resistant suit) และมีชุดหายใจเอง (Self-Contained Breathing Apparatus, SCBA)
ระดับ ข. (level B) ป้องกันระบบหายใจสูงสุดเพราะมี SCBA แต่ป้องกันผิวหนังและตาได้บ้าง เพราะมีชุดกันสารเคมี (Chemical Protective Clothing, CPC) ธรรมดา
ระดับ ค. (level C) ป้องกันระบบหายใจ ผิวหนัง ตา และเยื่อบุได้บ้าง ควรใช้เมื่อรู้ว่าสารพิษนั้นไม่น่าจะเข้าทางการหายใจ ตา ผิวหนัง และเยื่อบุได้มากนัก โดยมี CPC และหน้ากากพร้อมอุปกรณ์กรองอากาศ (Air-Purifying Respirators, APRs)
ระดับ ง. (level D) ชุดปกติ ป้องกันระบบหายใจไม่ได้ ป้องกันเยื่อบุและตาไม่ได้ ป้องกันผิวหนังได้ เล็กน้อย
หมายเหตุ : ผู้ที่ได้รับการฝึกฝนโดยเฉพาะแล้วเท่านั้น จึงจะใช้ชุดระดับ ก. และ ข. ได้ เพราะหนัก อึดอัด และร้อนมาก มีวิธีสวมใส่และถอดออกผิดกับกรณีทั่วไป
และเก็บเสื้อผ้าและสิ่งของใส่ถุงปิดและติดชื่อ/เบอร์ไว้) หลังจากนั้นใช้น้ำพ่นล้างจากตาไปทั่วศีรษะลงไปที่ตัว และเท้า (ถ้ามีแผล ควรพ่นล้างแผลก่อนแล้วปิดด้วยพลาสติกกันน้ำ) แล้วฟอกด้วยสบู่ (ถ้ามีสารฟอกสี 0.5% sodium hypochlorite solution จะใช้สารละลายนี้ได้ในสารพิษส่วนใหญ่) และล้างด้วยน้ำจำนวนมากๆ เป็นเวลาอย่างน้อย 10-15 นาที แล้วจึงใช้ผ้าสะอาดเช็ดให้แห้ง แล้วใส่ชุดผู้ป่วยของโรงพยาบาลก่อนออกจากที่ล้างพิษ.
(ที่ล้างพิษต้องค่อนข้างมิดชิดเท่าที่จะทำได้ เพื่อไม่ให้อุจาดตา และกระจายสารพิษต่อผู้อื่น และควร เปิดน้ำทิ้งไว้ตลอดเวลา เพื่อเจือจางสารพิษที่ชะล้างออกจากผู้ป่วยและเปื้อนพื้นอยู่ ซึ่งเดิมเคยคิดว่าต้องพยายามเก็บน้ำที่เปื้อนเหล่านี้ไว้ต่างหากเพื่อนำไปทำลายพิษเสียก่อน แต่ในทางปฏิบัติย่อมทำไม่ได้เลยในภาวะภัยพิบัติ จึงใช้วิธีเจือจางสารพิษด้วยการใช้น้ำเป็นจำนวนมาก แล้วให้น้ำไหลไปตามท่อน้ำทิ้งตามปกติ).
สำหรับสารพิษที่เป็นฝุ่น ผง หรือของแข็ง ควรเป่าออกด้วยลมหรือขูดออกด้วยกระดาษแข็งหรือแผ่นพลาสติกบางๆ ก่อน แล้วจึงล้างด้วยน้ำ มิฉะนั้น น้ำอาจละลายสารพิษ ทำให้เกิดอันตรายมากขึ้น.
4. ประเมิน ABCD และช่วยกู้ชีพผู้ป่วย ถ้าจำเป็น (ไม่ควรกู้ชีพผู้ป่วยในขณะที่ผู้ป่วยยังเปรอะเปื้อนสารพิษ และยังไม่ทราบว่าเป็นสารพิษชนิดใด ซึ่งจะทำให้เกิดอันตรายต่อผู้ช่วยกู้ชีพได้).
5. ตรวจยืนยัน ถ้าทำได้ ควรตรวจให้แน่ใจก่อนว่า ร่างกายภายนอกของผู้ป่วยไม่มีสารพิษแล้ว หรือมีน้อยมากจนไม่เป็นอันตรายต่อผู้อื่น ก่อนนำเข้าไปตรวจรักษาในห้องฉุกเฉิน ถ้าไม่แน่ใจ ควรทำการตรวจรักษาในสถานที่ที่เตรียมไว้โดยไม่ปะปนกับผู้ป่วยอื่น และบุคลากรที่ดูแลผู้ป่วยต้องใส่ PPE อย่างน้อยระดับ ค.
6. รีบหาว่าสารพิษนั้นคืออะไร โดยสอบถามจากผู้เกี่ยวข้องโดยเฉพาะในสถานที่เกิดเหตุ เช่น ชื่อ ชนิด และ/หรือ UN Number ของวัตถุอันตราย แล้วสอบถามศูนย์พิษวิทยา (รามาธิบดี โทรศัพท์ 1367 หรือ 0-2201-1083 หรือ 0-2354-7272 และศิริราช โทรศัพท์ 0-2419-7007 หรือ 0-2419-7317 ซึ่งให้บริการตลอด 24 ชั่วโมง) ถึงยาต้านพิษ (antidote) และวิธีการรักษาอื่นๆ.
โดยทั่วไปสารเคมีจะมีสัญลักษณ์ที่ทำให้พอสังเกตได้ว่ามีอันตรายอย่างไร (ภาพที่ 13-14).
7. รีบให้การรักษาผู้ป่วย ตามคำแนะนำจาก ศูนย์พิษวิทยา และรับผู้ป่วยไว้รักษาตัวในโรงพยาบาล หรือส่งต่อถ้าจำเป็น.
8. บันทึก เหตุการณ์ การตรวจรักษา สิ่งตรวจพบอื่นๆ และหลักฐานต่างๆ เพราะถือว่าเป็น "ผู้ป่วย คดี" อย่างหนึ่ง.
9. ประเมินและติดตาม ผลการตรวจรักษาอย่างใกล้ชิด ติดตามเฝ้าดูบุคลากรและผู้ที่สัมผัสหรือใกล้ชิดผู้ป่วย เพื่อจะได้ดูแลรักษาได้ทันท่วงทีเมื่อมีการเปลี่ยนแปลงเกิดขึ้น เป็นต้น.
10. ทำความสะอาด บุคลากร อุปกรณ์ และพื้นที่ที่ได้สัมผัสผู้ป่วยจนแน่ใจว่าไม่มีสารพิษหลงเหลืออยู่.
ในกรณีที่ผู้ป่วยไม่ได้ทะลักเข้ามาสู่โรงพยาบาลโดยตรง (โดยโรงพยาบาลไม่ทราบล่วงหน้า) แต่โรงพยาบาลได้รับแจ้งว่า มีภัยพิบัติสารเคมีเกิดขึ้นที่โรงงานหรือสถานที่นอกโรงพยาบาล (เช่น รถบรรทุก สารเคมีคว่ำ และมีสารเคมีรั่วไหลออกมา) โรงพยาบาลจะต้องวางแผนเพิ่มเติมจากที่กล่าวไว้ข้างต้นดังนี้
1. สอบถามรายละเอียด โดยฝึกอบรมให้ผู้รับแจ้งเหตุ สามารถสอบถามข้อมูลตามที่ให้ไว้ในตารางที่ 11 ให้ได้มากที่สุดเท่าที่จะทำได้ แล้วรายงาน ผู้อำนวยการโรงพยาบาลหรือผู้บัญชาการในภาวะ ภัยพิบัติของโรงพยาบาล (hospital incident commander) เพื่อประกาศแผนรับภัยพิบัติตามควรแก่เหตุ.
2. สั่งการให้มีการล้างพิษ ณ จุดเกิดเหตุ การจะทำเช่นนี้ได้ ต้องมีการฝึกอบรมบุคลากรในโรงงานสารเคมี อาสาสมัครกู้ภัย/กู้ชีพ ตำรวจ และอื่นๆ ให้รู้จักวิธีการป้องกันตนเอง
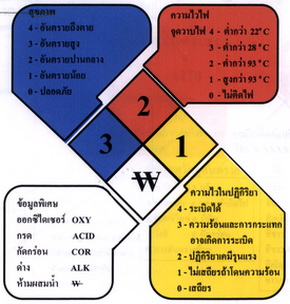
ภาพที่ 13. สีและสัญลักษณ์แสดงถึงอันตรายของสารเคมี.
สีน้ำเงิน = อันตรายต่อสุขภาพ
สีแดง = ความไวไฟ
สีเหลือง = ความไวในปฏิกิริยา
สีขาว = ข้อมูลพิเศษ
ตัวเลขในสีต่างๆ = ระดับความรุนแรงในสีนั้นๆ
ตัวอักษรในส่วนสีขาว = ข้อมูลพิเศษเกี่ยวกับสารเคมีนั้น
และป้องกันการแพร่กระจายสารพิษไปยังผู้อื่น จนบุคลากรเหล่านี้สามารถใช้ PPE ในระดับ ก. และ ข. (ภาพที่ 12) ได้อย่างชำนาญก่อนเกิดเหตุ และรู้วิธีนำผู้ป่วยออกจากจุดอันตราย (จุดเกิดเหตุ) มาถอดเสื้อผ้า และล้างพิษด้วยน้ำและสบู่ ฯลฯ ได้อย่างถูกต้องก่อนนำ ผู้ป่วยออกจาก "โซนร้อน" มาส่งต่อให้บุคลากรใน "โซนอุ่น" ล้างพิษและปฐมพยาบาล ก่อนส่งต่อให้แพทย์และพยาบาลใน "โซนเย็น" เพื่อล้างพิษต่อ และ/หรือให้การรักษาพยาบาลขั้นต้นต่อไป (ภาพที่ 15).
ภาพที่ 14. แผ่นป้ายติดรถบรรทุกวัตถุอันตราย.
3. สอบถาม "ผู้สั่งการ ณ จุดเกิดเหตุ" (on-scene commander) ถึงสภาวการณ์ ณ จุดเกิดเหตุ ความต้องการด้านการรักษาพยาบาลฉุกเฉิน และการเดินทางไปสู่พื้นที่ที่ปลอดภัยใกล้จุดเกิดเหตุ (เช่น ต้องเดินทางเข้าทางเหนือลมและเหนือน้ำ เส้นทางลัดที่เร็วและปลอดภัย พื้นที่ที่ตั้งหน่วยรักษาพยาบาลฉุกเฉินต้องอยู่ใน "โซนเย็น" อยู่เหนือลม อยู่เหนือน้ำ และอยู่ในที่สูง ซึ่ง "ผู้สั่งการ ณ จุดเกิดเหตุ" ควรจะจัดเตรียมพื้นที่ไว้ให้ เป็นต้น).

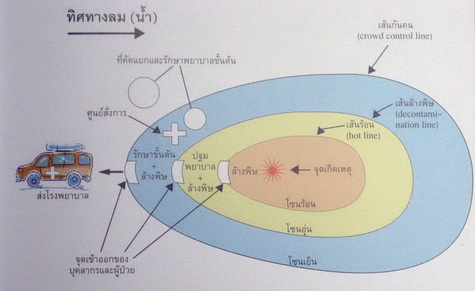
ภาพที่ 15. การแบ่งพื้นที่อันตรายรอบจุดเกิดเหตุ.
สีแดง = พื้นที่อันตราย หรือโซนร้อน (hot or exclusion or contamination zone)
สีเหลือง = พื้นที่ล้างพิษ หรือโซนอุ่น (warm or contamination reduction zone)
สีฟ้าหรือสีเขียว = พื้นที่พยาบาล หรือโซนเย็น (cold or support zone)
ถ้าสารพิษเป็น ก๊าซ พื้นที่อันตรายจะเป็นรัศมีอย่างน้อย 600 เมตร (ส่วนใต้ลม จะไกลกว่านั้น)
ถ้าสารพิษเป็น ของเหลว พื้นที่อันตรายจะเป็นรัศมีอย่างน้อย 120 เมตร (ส่วนใต้น้ำ จะไกลกว่านั้น)
4. ส่งรถพยาบาลฉุกเฉินพร้อมบุคลากร ไปตั้งหน่วยรักษาพยาบาลฉุกเฉินในพื้นที่ปลอดภัยใกล้จุดเกิดเหตุ.
ก่อนออกรถ ตรวจดูว่ามีสิ่งของเพิ่มเติมสำหรับภาวะภัยพิบัติสารเคมีดังตารางที่ 12 ครบถ้วน (นอกจากสิ่งของอื่นๆ ที่มีอยู่เป็นประจำในรถพยาบาลฉุกเฉิน).
เมื่อรถไปถึงพื้นที่ที่เตรียมไว้ (ปลอดภัย อยู่เหนือลม ฯลฯ) ให้จอดรถในที่สูงและหันหัวออก (เตรียมหนีถ้าลมเปลี่ยนทิศ หรือโซนอุ่นได้ลุกลามเข้ามาในโซนเย็น เพราะบุคลากรในโซนอุ่นได้ก้าวข้ามเข้ามาในโซนเย็น หรือผู้ป่วยในโซนอุ่นได้เข้ามาในโซนเย็นโดยไม่ได้ล้างพิษ เป็นต้น).
บุคลากรในรถต้องใส่ชุด PPE หรือ CPC ก่อนลงจากรถ โดยเฉพาะบุคลากรที่จะไปรับผู้ป่วย ที่ได้รับการล้างพิษในโซนอุ่น และถูกส่งต่อมายัง "ทางออก" จากโซนอุ่น เพื่อเข้าสู่โซนเย็น (ที่ได้กำหนดไว้ล่วงหน้า) ไม่ไปรับผู้ป่วยแบบสะเปะสะปะ และไม่ให้บุคลากรจากโซนอุ่นก้าวผ่านทางออกมาสู่โซนเย็น จนกว่าจะได้ถอดชุดกันพิษของตนออกก่อน หรือล้างพิษออกจากชุดของตนก่อน.
5. คัดแยกผู้ป่วย กู้ชีพ ปฐมพยาบาล และให้การรักษาเบื้องต้น เมื่อผู้ป่วยเข้ามาในโซนเย็น ให้ประเมินและคัดแยกผู้ป่วยอย่างรวดเร็วแบบภาวะภัยพิบัติอื่นๆ (เป็นผู้ป่วยสีแดง สีเหลือง สีเขียว และสีดำ ดูภัยพิบัติตอนที่ 3-4) ให้การกู้ชีพ ปฐมพยาบาล และการรักษาเบื้องต้น โดยเฉพาะถ้ามียาต้านพิษ ต้อง รีบให้ยาต้านพิษด้วย แล้วห่อและคลุมผู้ป่วยด้วยผ้าพลาสติกก่อนนำขึ้นรถส่งโรงพยาบาล.
6. นำส่งโรงพยาบาล ก่อนส่ง ควรโทรศัพท์แจ้งรายละเอียดให้โรงพยาบาลทราบล่วงหน้า บันทึกใบส่งต่อให้เรียบร้อย ปิดแอร์และเปิดหน้าต่างรถ นำผู้ป่วยขึ้นรถ เฝ้าดูแลผู้ป่วยอย่างใกล้ชิด ให้ O2 น้ำเกลือ ยา และอื่นๆ ที่จำเป็น แล้วเข้าสู่โรงพยาบาลตามทิศทางที่กำหนด จอดรถในจุดที่จะทำการล้างพิษนอกโรงพยาบาลอีกครั้งหนึ่ง.
รถ บุคลากร และอุปกรณ์ในรถ ต้องถือว่า "ไม่สะอาด" และไม่ให้ไปปะปนกับ "ส่วนที่สะอาด" ในโรงพยาบาล.
7. ที่โรงพยาบาล ควรแยกทางเข้า-ออกของรถที่ "ไม่สะอาด" จากรถอื่น คนและอุปกรณ์ล้างพิษผู้ป่วยที่โรงพยาบาลถือว่าเป็น "กลุ่มไม่สะอาด" ด้วย และไม่ให้ไปปะปนกับ "กลุ่มสะอาด" ที่อยู่ในห้องฉุกเฉิน โดยแบ่งห้องฉุกเฉินเป็น 2 ส่วน ส่วนที่สะอาด และส่วนที่เปื้อน (ไม่สะอาด) แล้ว หรือตั้งเต๊นท์เป็น "ห้องฉุกเฉินชั่วคราว" สำหรับผู้ป่วยที่ได้รับสารเคมีอันตรายต่างหากจากห้องฉุกเฉินที่รับผู้ป่วยทั่วไป.
ส่วนขั้นตอนอื่นๆ ก็คล้ายคลึงกับขั้นตอนที่ 4- 10 ของกรณีที่ผู้ป่วยเดินทางมาโรงพยาบาลเองโดยโรงพยาบาลไม่ทราบล่วงหน้า.
ขณะเกิดเหตุ
ให้ปฏิบัติตามแผนที่วางไว้ ทั้งในกรณีที่ผู้ป่วยมาโรงพยาบาลเอง โรงพยาบาลไม่ทราบล่วงหน้า และในกรณีที่โรงพยาบาลทราบล่วงหน้าและไปช่วยล้างพิษออกจากผู้ป่วย ณ จุดเกิดเหตุ และเป็นผู้นำผู้ป่วยส่งโรงพยาบาล ดังกล่าวไว้ข้างต้น.
ในทันทีที่ทราบว่าสารพิษนั้นคืออะไร และมียาต้านพิษอยู่ ต้องให้ยาต้านพิษทันที.
สำหรับสารพิษที่ไม่มียาต้านพิษ ก็ให้การรักษาตามอาการและประคับประคองชีพ จนกว่าสารพิษนั้นจะถูกทำลาย หรือขับออกจากร่างกาย.
หลังเกิดเหตุ
ควรดำเนินการตามแผนฟื้นฟูสำหรับโรงพยาบาลและชุมชนหลังภาวะภัยพิบัติด้วย.
สันต์ หัตถีรัตน์ พ.บ.
ศาสตราจารย์เกียรติคุณ มหาวิทยาลัยมหิดล
- อ่าน 11,613 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




