การดูแลผู้ป่วยเด็ก asthma และ allergy : แนวทางการรักษาผู้ป่วยหนัก (Intensive Care)
ภาวะที่ผู้ป่วยมีอาการโรคหืดกำเริบอย่างรุนแรง หรือ status asthmaticus หมายถึง การที่ผู้ป่วยได้รับยาขยายหลอดลมเพื่อรักษาโรคหืดกำเริบแล้วผู้ป่วยอาการไม่ดีขึ้น อาการที่เป็นอาจรุนแรงถึงขั้นที่จะมี respiratory failure ได้.1 ในทางปฏิบัติเพื่อความปลอดภัยของผู้ป่วย เมื่อพบผู้ป่วยที่มาด้วยโรคหืดกำเริบให้ยาขยายหลอดลมแบบ nebulizer แล้วอาการไม่ดีขึ้นให้คิดถึงภาวะ status asthmaticus ไว้ด้วยเสมอ ปัจจัยเสี่ยงต่อการเกิดภาวะหอบหืดขั้นรุนแรงจนอาจจะทำให้มีการเสียชีวิต ได้แก่ ผู้ป่วยที่มีประวัติในอดีตเคยมีภาวะหายใจล้มเหลวจากโรคหืด.
พยาธิสรีรวิทยา
ภาวะอุดกั้นทางเดินหายใจส่วนล่างที่พบในโรคหืด เกิดจากการอักเสบและการบวมของผนังหลอดลม ร่วมกับการเกร็งตัวของกล้ามเนื้อเรียบรอบหลอดลม และมีเสมหะอุดกั้นในหลอดลม. พยาธิสภาพภายในหลอดลมมักพบว่ามีการหลุดลอกของเยื่อบุหลอดลม มีการเพิ่มความไวเกินของหลอดลมต่อสิ่งกระตุ้นต่างๆ มีการเพิ่มจำนวนของ goblet cell และ mucous gland ทำให้ผู้ป่วยมีเสมหะมากขึ้น.
การอุดกั้นของทางเดินหายใจส่วนล่าง ทำให้มีลมคั่งค้างอยู่ในปอดเพิ่มขึ้น closing capacity และ functional residual capacity เพิ่มขึ้น มี ventilation/perfusion mismatch เป็นผลให้มี hypoxemia ผู้ป่วยหายใจแรง มี work of breathing เพิ่มขึ้น บางรายมี dehydration และมีการสะสม lactate, ketone และ inorganic acid อื่นๆ ในเลือด.
ในผู้ป่วยที่มีอาการหืดอย่างรุนแรง ในช่วงหายใจเข้า มักพบว่ามี intrapleural pressure เป็นลบอย่างมาก บางรายอาจเป็นลบถึง -35 ซม.น้ำ เป็นผลทำให้ afterload ของหัวใจซีกซ้ายเพิ่มขึ้น นอกจากนี้ความดันที่เป็นลบในทรวงอกยังดูดน้ำที่อยู่ในหลอดเลือดฝอยรอบๆ ถุงลมให้ไหลออกมาเข้าถุงลม ทำให้ปริมาณเลือดค้างอยู่ในปอดเพิ่มขึ้น เลือดเทกลับเข้าหัวใจซีกซ้ายลดลง cardiac output จึงลดลงในช่วงหายใจเข้า.
Afterload ของหัวใจซีกขวาก็เพิ่มขึ้นด้วยในช่วงหายใจเข้า จากผลของ hypoxic pulmonary vasoconstriction, acidosis และการเพิ่มขึ้นของ lung volume.
ดังนั้นในช่วงที่ผู้ป่วยหายใจเข้าอย่างแรง และมี intrapleural pressure เป็นลบอย่างมาก จึงพบว่ามี cardiac output ลดลงตามไปด้วย. การตรวจร่างกายในผู้ป่วยเหล่านี้จึงพบว่า systolic blood pressure ในช่วงหายใจเข้า มีระดับต่ำกว่าในช่วงหายใจออกอย่างมาก ถ้าความแตกต่างของ systolic blood pressure ในช่วงหายใจเข้าและหายใจออกต่างกัน ณ 10 มม.ปรอท เรียกว่า pulsus paradoxus.
การประเมินความรุนแรงของ status asthmaticus
ผู้ป่วยส่วนใหญ่มักมีอาการไอ หอบ หายใจลำบาก เหนื่อย กระสับกระส่าย ฟังได้ยินเสียง wheeze ในปอด บางรายอาจมาด้วยภาวะหายใจล้มเหลว หรือบางรายอาจรุนแรงถึงขั้นที่มีหัวใจหยุดเต้น.
ความดังของเสียง wheeze ที่ได้ยิน ไม่มีความสัมพันธ์กับความรุนแรงของโรคแต่อย่างใด ที่สำคัญควรฟังเสียง air entry ถ้าฟังแล้วไม่ได้ยินเสียง air entry เลย ทั้งๆ ที่สังเกตเห็นว่าผู้ป่วยหายใจแรงอย่างมาก เป็นสัญญาณอันตราย แสดงว่าผู้ป่วยมีหลอดลมตีบอย่างมาก.
ลักษณะอาการบางอย่างที่บ่งชี้ว่าผู้ป่วยมี impending respiratory failure ได้แก่ การเปลี่ยนแปลงการรู้สติ พูดไม่ได้หรือพูดไม่เป็นประโยคเพราะเหนื่อยมาก ฟังไม่ได้ยินเสียง air entry เลย หรือได้ยินแต่น้อยมาก มีอาการเขียว เหงื่อแตก อยู่แต่ในท่านั่งไม่ยอมนอนลง เป็นต้น.
นอกจากนี้การตรวจพบว่ามี pulsus paradoxus โดยการวัดความดันเลือดโดยตรง หรือสังเกตจาก waveform tracing ของ pulse oximetry ซึ่งจะเห็นว่า waveform มีขนาดเตี้ยลงและสูงขึ้น ตามการหายใจเข้าและออก ก็เป็นสัญญาณอันตรายอีก อันหนึ่งที่แสดงว่าผู้ป่วยมีอาการหอบอย่างรุนแรง.
บางสถาบันนิยมใช้ clinical asthma score ตารางที่ 12 เป็นตัวชี้วัดความรุนแรงของโรคการตรวจก๊าซในเลือดแดง ช่วงแรกจะพบว่าผู้ป่วยมี hypoxemia ร่วมกับ hypocarbia เมื่อผู้ป่วยมีอาการเลวลง ระดับ PaCO2 จะค่อยๆ สูงขึ้นและ pH จะลดต่ำลง.
การรักษา
ผู้ป่วยที่มีโรคหืดกำเริบ (acute asthma exacerbation) มักจะเริ่มจากการรักษาด้วยยาขยายหลอด ลมที่บ้านก่อน เมื่อไม่ดีขึ้นจึงมาโรงพยาบาล และได้รับการรักษาที่ห้องฉุกเฉิน บางรายที่อาการดีขึ้นเร็ว สามารถกลับไปใช้ยาต่อที่บ้านได้ บางรายที่อาการไม่ดีขึ้นเท่าที่ควร มักต้องรับตัวไว้รักษาต่อในโรงพยาบาล ในรายที่อาการหนักถึงขั้นวิกฤตก็ต้องรับตัวไว้รักษาใน ICU.
ข้อบ่งชี้ที่ควรพิจารณารับตัวผู้ป่วยไว้รักษาใน ICU3 ได้แก่
1. ผู้ป่วยที่มีโรคหืดรุนแรง (severe asthma)ที่ไม่ตอบสนองต่อการรักษาที่ห้องฉุกเฉิน หรือมีอาการเลวลงถึงแม้จะให้การรักษาอย่างเต็มที่แล้วก็ตาม.
2. มีการเปลี่ยนแปลงของสติสัมปชัญญะและ การรู้สึกตัว ไม่ว่าจะเป็นการสับสน (confusion) ซึม (drowsiness) หรือหมดสติ หรือมีลักษณะอาการอื่นๆ ที่บ่งชี้ว่าอาจจะมีการหายใจล้มเหลว (impending respiratory failure).
3. เขียว หรือมีภาวะพร่องออกซิเจน (hypo-xemia) ทั้งๆ ที่ให้ออกซิเจนเต็มที่แล้ว โดยสังเกตได้จาก oxygen saturation ที่วัดจากเครื่อง pulse oximeter วัดได้ต่ำกว่า 90% หรือจาก arterial blood gases มี PaO2 น้อยกว่าหรือเท่ากับ 60 มม.ปรอท (บางรายอาจจะพบว่ามี PaCO2 > 45 มม.ปรอท ร่วมด้วย).
ผู้ป่วยเหล่านี้ควรรับตัวไว้รักษาใน ICU เพื่อจะได้ให้ยารักษาอย่างเต็มที่ ร่วมกับการสังเกตอาการและการเปลี่ยนแปลงอย่างใกล้ชิด โดยมี cardiorespiratory monitoring อย่างครบถ้วนตลอด 24 ชั่วโมง.
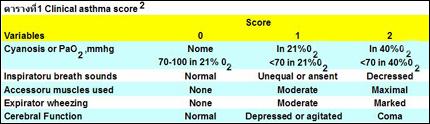
*หมายเหตุ :score มากกว่าหรือเท่ากับ 5 = impending resporatoru failure
: score มากกว่าหรือเท่ากับ 7= resporatoru failure
การรักษาประกอบด้วย
1. การให้ออกซิเจน ควรให้ออกซิเจนแก่ผู้ป่วย ทุกรายเนื่องจากผู้ป่วย status asthmaticus มักจะมี hypoxemia จาก ventilation/perfusion mismatch บางรายที่ต้องการออกซิเจนความเข้มข้นสูงต้องเปลี่ยนจาก nasal cannula เป็น partial หรือ nonrebreathing face mask with reservoir bag.
2. การให้สารน้ำ ผู้ป่วยส่วนใหญ่มักจะหอบจนกินไม่ได้ อาเจียน และสูญเสียน้ำไปกับการหายใจ ทำให้มีภาวะ dehydration ในระยะแรกจึงควรให้สารน้ำทดแทนจนกระทั่งผู้ป่วยเข้าสู่ภาวะ euvolemia ซึ่งจะช่วยให้เสมหะมีความเหนียวลดลง ไอขับออกมาได้ง่ายขึ้น. แต่ไม่ควรให้สารน้ำมากเกินไป เนื่องจากผลของ intrapleural pressure ที่เป็นลบมากๆ ร่วมกับการเพิ่มขึ้นของการหลั่งของ antidiuretic hormone จึงทำให้ผู้ป่วยเหล่านี้มีโอกาสเกิด pulmonary edema ได้ง่าย. ดังนั้นจึงควรรักษาสมดุลของน้ำในร่างกายของผู้ป่วยไม่ให้มากเกินไปและไม่น้อยเกินไป โดยดูจากปริมาณ intake, urine output ตลอดจน urine specific gravity เป็นระยะๆ.
3. ยาปฏิชีวนะ ควรพิจารณาให้ยาปฏิชีวนะต่อเมื่อมีข้อบ่งชี้ว่ามีการติดเชื้อแบคทีเรียร่วมด้วย.
4. Beta-2 agonists ถือว่าเป็นยาหลักที่สำคัญที่สุดในการรักษาผู้ป่วย status asthmaticus มักเริ่มจากการให้โดยวิธี small volume nebulization. ยาที่ใช้กันบ่อยๆ คือ salbutamol และ terbutaline เทคนิคและวิธีการให้เป็นสิ่งสำคัญอย่างมาก เพราะถ้าเทคนิคและวิธีการไม่ถูกต้องตัวยาอาจไม่เข้าถึงทางเดินหายใจส่วนล่างตามที่ต้องการ.
ในผู้ป่วยที่มีอาการหอบรุนแรง หลอดลมตีบอย่างมาก ละอองยามักจะไม่สามารถแทรกเข้าถึงทางเดินหายใจส่วนล่าง จึงจำเป็นต้องให้ยาในขนาดสูงกว่าขนาดปกติ และถี่ขึ้นกว่าเดิม โดยจะต้องมีการ monitor ผลข้างเคียงต่อหัวใจอย่างใกล้ชิด.
จากการศึกษาในต่างประเทศพบว่าการให้ยา beta - 2 agonists แบบ continuous nebulization มีข้อดีกว่าการให้แบบ intermittent nebulization หลายประการ เช่น ทำให้อาการหอบหายเร็วขึ้น cost-effective ดีกว่าผู้ป่วยได้นอนพักมากขึ้นเพราะไม่ต้องถูกรบกวนเวลาเติมยา4 วิธีการเตรียม continuous nebulization ที่สำคัญควรต่อกับก๊าซออกซิเจน โดยตั้งให้อัตราไหลออกซิเจนให้พอเพียง เพื่อจะทำให้ได้ละอองยาที่มีขนาดเล็กพอที่จะเข้าสู่ทางเดินหายใจส่วนล่าง นอกจากนี้ยังเป็นการแก้ไขภาวะ hypoxemia จากภาวะ ventilation/perfusion mismatch ของ ผู้ป่วยไปด้วยในขณะที่ให้ยา.
เมื่อผู้ป่วยไม่ตอบสนองต่อ continuous nebulization ซึ่งอาจจะเป็นจากการที่หลอดลมตีบอย่างมาก จนกระทั่งละอองยาไม่สามารถแทรกเข้าไปถึงทางเดินหายใจส่วนล่างได้ หรือผู้ป่วยบางรายกำลังหอบเหนื่อย จึงไม่สามารถหายใจได้ลึกพอ ควรเปลี่ยนวิธีการให้ยา beta-2 agonist เป็นทางหลอดเลือดดำแทน.ยาที่นิยมให้ทาง IV ได้แก่ terbutaline ในขนาด 0.1 ถึง 10 มคก./กก./นาที.5
ผลข้างเคียงที่สำคัญของยาในกลุ่ม beta-2 agonists คือ ผลต่อหัวใจ ผู้ป่วยมักจะมีหัวใจเต้นเร็ว บางรายมี QTc ยาวขึ้น มีหัวใจเต้นผิดจังหวะ ความดันเลือดสูง หรือบางรายอาจมีความดันเลือดต่ำ หรือมี myocardial ischemia ในเด็กที่มีรายงานไว้ มักจะเป็นปัญหาเรื่องหัวใจเต้นเร็วหรือมี diastolic hypotension6 นอกจากนี้อาจพบว่ามี hypokalemia และ tremor ร่วมด้วย.7
5. Anticholinergics ยาที่นิยมใช้คือ ipratropium ซึ่งเป็น quarternary derivative ของ atropine จากการศึกษาวิจัยในเด็กพบว่า เมื่อให้ ipratropium แบบพ่นด้วย small volume nebulizer เสริมเข้าไปร่วมกับการพ่น salbutamol จะทำให้สมรรถภาพปอดของเด็กดีขึ้น. 8 นอกจากนี้ยังมีการศึกษาถึงขนาดยาที่ควรใช้พบว่า จะเริ่มเห็นผลขยายหลอดลมเมื่อให้ ipratropium ในขนาดตั้งแต่ 75 มคก.ขึ้นไป เมื่อขนาดยาสูงขึ้นหลอดลมก็จะขยายตัวมากขึ้น แต่ยาในขนาดที่สูงกว่า 250 มคก.จะไม่มีฤทธิ์ที่ทำให้หลอดลมขยายตัวมากขึ้นได้อีก ในทางปฏิบัติจึงแนะนำให้ยา ipra-tropium ในขนาด 250 ถึง 500 มคก.ทุกๆ 6 ชั่วโมง9 เป็นยาเสริมฤทธิ์กับยาในกลุ่ม beta-2 agonists.
6. สตีรอยด์ การให้สตีรอยด์จะทำให้ผู้ป่วย status asthmaticus มีอาการดีขึ้นภายหลังจากให้ยาไปแล้ว 6-12 ชั่วโมง10 ควรให้ทางหลอดเลือดดำเท่านั้น ไม่ควรให้โดยการพ่น. ยาที่นิยมใช้คือ hydrocortisone ในขนาด 2 ถึง 4 มก./กก. ทุกๆ 4 ถึง 6 ชั่วโมง หรือ methylprednisolone ในขนาด 0.5 ถึง 1.0 มก./กก. ทุก 4 ถึง 6 ชั่วโมง11 ระยะเวลาที่ให้ขึ้นกับความรุนแรงและความเรื้อรังของการดำเนินโรค ถ้าต้องให้สตีรอยด์นานมากกว่า 5 วัน ควรค่อยๆ ลดขนาดยาลง ไม่ควรหยุดให้ยาทันที.
ผลข้างเคียงของสตีรอยด์ขนาดสูง อาจพบว่ามี hyperglycemia, hypertension และ acute psychosis ได้ นอกจากนี้ต้องระวังเรื่องการติดเชื้อแทรก ซ้อนจากผลข้างเคียงของสตีรอยด์ที่กดภูมิต้านทานของผู้ป่วย ที่น่าสนใจคือมีรายงานผู้ป่วยบางราย ที่พบว่ามีการแพ้ยาในกลุ่มสตีรอยด์อย่างรุนแรง คือ มีผื่น,มีอาการของ anaphylaxis และบางรายรุนแรงถึงขั้นเสียชีวิต.
7. Theophylline กลไกการออกฤทธิ์ของ theophylline ในโรคหืดยังไม่ทราบแน่ชัด นอกจากผลของ phosphodiesterase inhibitor แล้วเชื่อว่า theophylline มีฤทธิ์กระตุ้นการหลั่งของ catecholamine มีฤทธิ์เป็น diuretic ทำให้การทำงานของกะบังลมดีขึ้น ทำให้มีการจับตัวของ cyclic AMP เพิ่มขึ้น และยังมีฤทธิ์เป็น prostaglandin antagonist ด้วย.
จากการศึกษาวิจัยยังสรุปไม่ได้แน่ชัดว่า theophylline จะมีประโยชน์ในการรักษา status asthmaticus ในเด็กหรือไม่ จึงควรเก็บยานี้ไว้ใช้ต่อเมื่อให้การรักษาดังกล่าวข้างต้นแล้วผู้ป่วยไม่ดีขึ้น และจะต้องใช้ยานี้ด้วยความระมัดระวังอย่างมาก เนื่องจากระดับยาในเลือดที่ได้ผลคือ 10-20 มคก./มล. ค่อนข้างใกล้เคียงกับระดับที่เป็นพิษคือ > 15 มคก./มล.11 ผลข้างเคียงของยานี้ได้แก่ อาการคลื่นไส้ อาเจียน หัวใจเต้นเร็ว กระสับกระส่าย ถ้าระดับยาในเลือดสูงเกินกว่า 35 มคก./มล. จะมีผลข้างเคียงที่เป็นอันตรายอย่างมาก ได้แก่ หัวใจเต้นผิดจังหวะ ความดันเลือดต่ำ ชัก จนกระทั่งเสียชีวิตได้.
8. Magnesium ออกฤทธิ์โดยการขัดขวาง calcium uptake ที่ระดับเซลล์ ทำให้มีการคลายตัวของกล้ามเนื้อเรียบ การศึกษาในเด็กพบว่า การให้ magnesium sulfate 25 มก./กก. ทำให้อาการของ ผู้ป่วยดีขึ้นกว่ายาหลอก.13 ผู้วิจัยจึงแนะนำว่าควรให้ magnesium ในขนาด 25 ถึง 75 มก./กก. เข้าทางหลอดเลือดดำโดยให้อย่างช้าๆ ใน 20 นาที.13
ผลข้างเคียงขณะที่ให้ยาได้แก่ flushing คลื่นไส้ ถ้าให้ magnesium ต้องคอยเจาะเลือดดูระดับ magnesium ถ้าระดับ magnesium สูงเกินกว่า 12 มก./ดล. อาจพบว่ามี weakness, areflexia กดการหายใจและหัวใจเต้นผิดจังหวะได้.
9. Helium-oxygen ตามทฤษฎีก๊าซ helium มี density ต่ำ จะช่วยลด resistance ที่เกิดจาก turbulent flow ในทางเดินหายใจ แต่ helium ที่มีรายงานว่าได้ผลจะต้องมีปริมาณของ helium ร้อยละ 60 ถึง 80 ซึ่งเมื่อรวมกับออกซิเจนเป็น heliox จะมีปริมาณออกซิเจนเหลือเพียงร้อยละ 20 ถึง 40 เท่านั้น ทำให้ไม่สามารถใช้ heliox ในการรักษาผู้ป่วยโรคหืดที่มีความต้องการออกซิเจนในเปอร์เซ็นต์สูงๆ ได้ในทางปฏิบัติ heliox จึงมีที่ใช้น้อยในผู้ป่วย status asthmaticus.
10. การใส่ท่อหลอดลมคอ ถือเป็นทางเลือกสุดท้ายเมื่อให้การรักษาอื่นเต็มที่แล้วผู้ป่วยไม่ดีขึ้น absolute indication ได้แก่ cardiac arrest หรือ respiratory arrest, severe hypoxia และระดับการรู้ตัวลดลงอย่างรวดเร็ว14 relative indication ได้แก่ การที่ผู้ป่วยเหนื่อย หมดแรงหายใจ.14
เราต้องพยายามหลีกเลี่ยงการใส่ท่อหลอดลมคอและการใช้เครื่องช่วยหายใจให้มากที่สุด เนื่องจากอาจมีภาวะแทรกซ้อนที่เป็นอันตรายหลายอย่างเกิดขึ้น เช่น การใส่ท่อหลอดลมคออาจกระตุ้น bronchospasm ให้เป็นมากขึ้น, การใช้เครื่องช่วยหายใจทำให้เสี่ยงต่อการเกิด barotrauma และมีผลกระทบต่อ การไหลเวียนเลือดได้.
การตัดสินใจว่าจะใส่ท่อหลอดลมคอหรือไม่ขึ้นกับอาการของผู้ป่วย ร่วมกับประสบการณ์ของแพทย์ผู้ดูแล ส่วนใหญ่ต้องอาศัยการประเมินจากอาการทางคลินิก oxygen saturation ที่วัดจากเครื่อง pulse oximeter ร่วมกับการประเมินก๊าซในเลือดแดง.
ถ้าผู้ป่วยเขียวหรือมี SpO2 < 90% ทั้งๆ ที่ให้ออกซิเจนอย่างเต็มที่แล้ว จะต้องพิจารณาใส่ท่อหลอดลมคอทันที ถ้าระดับ SpO2 ยังสามารถรักษาให้อยู่ในระดับที่ดีได้ ต้องอาศัยการประเมินจากอาการ ของผู้ป่วย รวมทั้ง respiratory rate และ heart rate เทียบก่อนและหลังการรักษา และติดตามดูไปเรื่อยๆอย่างใกล้ชิด ถ้าอาการดีขึ้นไม่ทรุดลงหลังจากได้รับยาก็ไม่จำเป็นต้องใส่ท่อหลอดลมคอ. แต่ถ้าอาการไม่ดีขึ้นเท่าที่ควร หรือไม่แน่ใจว่าอาการเลวลงหรือไม่ ควรอาศัยดูจาก PaCO2 ถ้า PaCO2 สูงขึ้นเรื่อยๆ ทั้งๆ ที่ให้ยาเต็มที่แล้ว อาจจะต้องพิจารณาใส่ท่อหลอดลมคอ. ในปัจจุบันยังไม่มีระดับ PaCO2 หรือ pH ที่แน่นอนที่จะใช้เป็นข้อบ่งชี้ของการใส่ท่อหลอดลมคอในผู้ป่วย status asthmaticus.
การใส่ท่อหลอดลมคอมักนิยมใช้เทคนิค rapid sequence intubation โดยให้ ketamine เป็นยาที่ช่วยให้ผู้ป่วยหลับ เนื่องจาก ketamine มีข้อดี คือ มีฤทธิ์ขยายหลอดลม. นอกจากนี้ควรเลือกท่อที่มี cuff ในเด็กอายุมากกว่า 8 ปี หรือท่อที่มีขนาดใหญ่พอที่ จะป้องกันไม่ให้มี leak ในขณะที่ใช้เครื่องช่วยหายใจ ความดันสูง หลังจากใส่ท่อหลอดลมคอ ตอนที่บีบ resuscitating bag ต้องระวังอย่าบีบเร็วเกินไป เพราะจะทำ ให้ air trapping และมี barotrauma เพิ่มขึ้น.
ถ้าพบว่าผู้ป่วยมี hypotension หลังใส่ท่อหลอดลมคอ อาจเป็นจากภาวะ hyperinflation ที่เป็นมากขึ้น ทำให้ venous return ลดลง หรือเป็นจากยานอนหลับหรือยาคลายกล้ามเนื้อที่ให้ ทำให้มี vasodilate และ myocardial depression ควรแก้ไขโดยการให้สารน้ำให้เพียงพอ และลดอัตราความเร็วของการช่วยหายใจลง เพื่อทำให้ expiratory phase ยาวขึ้น ซึ่ง จะช่วยลด hyperinflation ถ้าผู้ป่วยมี hypoxemia ร่วมกับ hypotension อาจจะต้องคิดถึง tension pneumothorax ไว้ด้วย.
11. การใช้เครื่องช่วยหายใจ จากการศึกษาวิจัยพบว่า หลักการตั้งเครื่องช่วยหายใจโดยปล่อยให้ผู้ป่วยมี PaCO2 คั่ง (permissive hypercapnia) ทำ ให้อัตราการรอดชีวิตของผู้ป่วยกลุ่มนี้ดีขึ้น15 เนื่องจากทำให้ภาวะแทรกซ้อนจากเครื่องช่วยหายใจลดลง.
12. Mode ที่ควรเลือกใช้ ขึ้นกับความคุ้นเคยของแพทย์ ที่นิยมใช้ คือ pressure-regulated, volume control (PRVC) เนื่องจากจะให้ peak inspiratory pressure (PIP) ต่ำกว่าแบบ volume-control และให้ flow เป็นแบบ decelerating flow แนะนำให้ tidal volume ตั้งต้น 8 ถึง 12 มล./กก. ตั้ง rate ให้ต่ำกว่าอัตราการหายใจปกติตามเกณฑ์อายุของผู้ป่วยตั้ง inspiratory time 0.75-1.5 วินาที.11
ระดับของ PIP จะขึ้นกับพยาธิสภาพของหลอดลม ถ้าหลอดลมตีบมาก PIP สูง และ PIP จะลดลงเมื่อหลอดลมขยายตัวมากขึ้น อย่างไรก็ตามต้องพยายามปรับ setting จนกระทั่งได้ PIP ที่ต่ำที่สุดเท่าที่จะทำได้ โดยการตั้ง tidal volume ไว้ในเกณฑ์ต่ำ หรือตั้ง inspiratory time ให้ยาวขึ้น หรือให้ยาขยายหลอดลมต่อให้เต็มที่.
ควรตั้ง positive end-expiratory pressure (PEEP) ไว้เล็กน้อย เนื่องจากจะช่วยให้ทางเดินหายใจที่ collapse อยู่เปิดออก และช่วยให้ผู้ป่วย trigger เครื่องได้ง่ายขึ้น16 อาจจะใช้วิธีวัด auto-PEEP ก่อนโดยวิธี end-expiratory hold แล้วตั้ง PEEP ให้ต่ำกว่า auto-PEEP ที่วัดได้เล็กน้อย ก็จะทำให้ได้ระดับ PEEP ที่ไม่สูงเกินไป เพราะถ้า PEEP สูงเกินไปอาจทำให้มี air trapping และ barotrauma เพิ่มขึ้นได้.
มีรายงานถึงการใช้ high frequency oscillatory ventilation ในเด็กพบว่าได้ผลดี17 เชื่อว่าเป็นจากการที่เครื่องทำให้มี active exhalation จึงช่วยลดภาวะ hyperinflation ได้ดีกว่า conventional ventilation.
ถ้าผู้ป่วยหายใจไม่สัมพันธ์กับเครื่องอาจเกิดภาวะแทรกช้อนได้ จึงควรพิจารณาให้ยาคลายกล้ามเนื้อ และยานอนหลับ เช่น midazolam หรือ ketamine IV drip ไม่ควรใช้ morphine เพราะจะกระตุ้นการหลั่ง histamine.
แต่การใช้ยาคลายกล้ามเนื้อ ต้องใช้ด้วยความระมัดระวัง ไม่ควรให้มากเกินไป หรือนานเกินไปเนื่องจากอาจทำให้เกิด severe muscular weakness ซึ่งพบได้ในกรณีที่ใช้ยาคลายกล้ามเนื้อร่วมกับสตีรอยด์ ในผู้ป่วยที่ใช้เครื่องช่วยหายใจนานๆ.18
ผู้ป่วยมักจะทน PaCO2 ในระดับสูงๆ ได้ ตราบใดที่ไม่พบว่ามีการเพิ่มขึ้นของ intracranial pressure11 มีรายงานว่า pH อาจจะต่ำได้ถึง 7.1011 แต่ต้องระวังให้ผู้ป่วยได้รับออกซิเจนอย่างเพียงพอ และมี oxygen saturation > 90% เสมอ ถ้าเป็นไปได้ ควรลด FiO2 ให้ < 0.6 เพื่อลดอัตราเสี่ยงต่อ oxygen toxi-city. นอกจากนี้ต้องพยายามตั้งให้ expiratory time ยาวเพียงพอ โดยการฟังการสิ้นสุดของเสียง wheeze ขณะหายใจออก หรือดูจาก flow-time waveform หรือดู plateau จาก capnography.
เมื่อผู้ป่วยดีขึ้นจึงค่อยๆ หยุดยาคลายกล้ามเนื้อ แล้วปล่อยให้ผู้ป่วยเริ่มหายใจเอง อาจเลือกใช้mode เป็น pressure control, volume control, PRVC หรือ pressure support ขึ้นกับประสบการณ์และความคุ้นเคยของผู้ดูแล.
13. การให้ก๊าซยาสลบ ในผู้ป่วยที่ใช้เครื่องช่วยหายใจแล้วหลอดลมยังตีบมาก อาจจะต้องให้ก๊าซยาสลบผ่านทางเครื่องช่วยหายใจ เช่น halothane, isoflurane เป็นต้น. เครื่องช่วยหายใจในปัจจุบันบางชนิดมีท่อที่เตรียมไว้ต่อกับก๊าซยาสลบ ที่สำคัญต้องระวังอย่าให้ก๊าซรั่ว และจะต้องมีเครื่องวัดและปรับความเข้มข้นของก๊าซให้พอเหมาะ ส่วนใหญ่ต้องอาศัยความร่วมมือจากวิสัญญีแพทย์.
14. Bronchoscopy และ bronchial lavage ขณะใช้เครื่องช่วยหายใจ ผู้ป่วยที่มีเสมหะคั่งค้างบางรายอาจจำเป็นต้องใช้วิธี lavage ผ่านกล้อง bronchoscope เพื่อดูดเสมหะและให้ยาละลายเสมหะ เช่น NaHCO3เพราะจะทำให้เสมหะระบายออกได้ง่ายขึ้น.

เอกสารอ้างอิง
1. Cohen NH, Eigen H, Shaughnessy TE. Status asthmaticus. Crit Care Clin 1997;13:459-76.
2. Wood DW, Downes JJ, Lecks HI. A clinical scoring system for the diagnosis of respiratory failure : preliminary report on childhood status asthmaticus. Am J Dis Child 1972;123:227-8.
3. Global strategy for asthma management and prevention. National Institutes of Health. National Heart, Lung, and Blood Institute. Revised 2002.
4. Ackerman AD. Continuous nebulization of inhaled beta-agonists for status asthmaticus in children: a cost-effective therapeutic advance? Crit Care Med 1993;21:1422-4.
5. Bohn D, Kalloghlian A, Jenkins J, Edmonds J, Barker G. Intravenous salbutamol in the treatment of status asthmaticus in children. Crit Care Med 1984;12: 892-6.
6. Stephanopoulos DE, Monge R, Schell KH, Wyckoff P, Peterson BM. Continuous intravenous terbutaline for pediatric status asthmaticus. Crit Care Med 1998;26: 1744-8.
7. Wong CS, Pavord ID, Williams J, Britton JR. Bronchodilator, cardiovascular and hypokalaemic effects of fenoterol, salbutamol and terbutaline in asthma. Lancet 1990;336:1396-9.
8. Schuh S, Johnson DW, Callahan S, Canny G, Levison H. Efficacy of frequent nebulized ipratropium bromide added to frequent highdose albuterol therapy in severe childhood asthma. J Pediatr 1995;126:639-645.
9. Davis A, Vickerson F, Worsley G, Mindorff C, Kazim F, Levison H. Determination of dose-response relationship for nebulized ipratropium in asthmatic children. J Pediatr 1984;105:1002-5.
10. Fanta CH, Rossing TH, McFadden ER. Glucocorticoids in acute asthma : a critical controlled trial. Am J Med 1983;74:845-51.
11. Werner HA. Status asthmaticus in children : a review. Chest 2001;119:1913-9.
12. Schonwald S. Methylprednisolone anaphylaxis. Am J Emerg Med 1999;17:583-5.
13. Ciarallo L, Sauer AH, Shannon MW. Intravenous magnesium therapy for moderate to severe pediatric asthma : results of a randomized, placebo-controlled trial. J Pediatr 1996;129:809-14.
14. Qureshi F. Management of children with acute asthma in the emergency department. Pediatr Emerg Care 1999;15:206-14.
15. Dworkin G, Kattan M. Mechanical ventilation for status asthmaticus in children. J Pediatr 1989;114(4 pt1): 545-9.
16. Stewart TE, Slutsky AS. Occult, occult auto-PEEP in status asthmaticus. Crit Care Med 1996;24:379-830.
17. Duval ELIM, van Vught AJ. Status asthmaticus treated by high-frequency oscillatory ventilation. Pediatr Pulmonol 2000;30:350-3.
18. Road J, Mackie G, Jiang TX, et al. Reversible paralysis with status asthmaticus, steroids, and pancuronium: clinical electrophysiological correlates. Muscle Nerve 1997;20:1587-90.
อรุณวรรณ พฤทธิพันธุ์ พ.บ. ,ศาสตราจารย์ หัวหน้าหน่วยโรคระบบหายใจเด็ก,ภาควิชากุมารเวชศาสตร์ คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี,มหาวิทยาลัยมหิดล
- อ่าน 26,052 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




