โรคเบาหวานในเด็กและวัยรุ่น หมายถึง เบาหวานที่เกิดขึ้นหรือให้การวินิจฉัยโรคในคนที่มีอายุน้อยกว่า หรือ เท่ากับ 18 ปี ในประเทศไทยพบไม่บ่อย (ร้อยละ 2.66 ของ เบาหวานทั้งหมด) เมื่อเทียบกับเบาหวานที่พบในผู้ใหญ่. โรคเบาหวานในเด็กและวัยรุ่นร้อยละ 78 เป็นเบาหวานชนิดที่ 1 และร้อยละ 18.4 เป็นเบาหวานชนิดที่ 2 ที่เหลืออีกร้อยละ 3.6 เป็นเบาหวานชนิดอื่นๆ. ในประเทศไทยเมื่อกล่าวถึงเบาหวานในเด็กและวัยรุ่น จึงมักหมายถึง เบาหวานชนิดที่ 1 เป็นส่วนใหญ่ ดังนั้น ในบทความต่อไปนี้จึงเป็นบทความ เกี่ยวกับการรักษาเบาหวานชนิดที่ 1 ทั้งหมด ไม่ได้กล่าวถึงเบาหวานชนิดที่ 2 ในเด็กและวัยรุ่น.
เป้าหมายการรักษาเบาหวานในปัจจุบัน
การทำให้ระดับ HbA1C น้อยกว่า 7 %1 ระดับน้ำตาลและไขมันเป็นปกติ ดังแสดงในตารางที่ 1 คือ เป้าหมายการรักษา.
อย่างไรก็ตาม ในด้านปฏิบัติ แพทย์และผู้ป่วยจะต้องพยายามสร้างความสมดุลให้ HbA1C มีค่าต่ำโดยที่มีจำนวนครั้งของภาวะน้ำตาลต่ำน้อยที่สุด ดังนั้น ระดับน้ำตาลก่อนอาหาร (FPG) และระดับน้ำตาลหลังอาหาร (PPG) จึงเป็นระดับน้ำตาลในแต่ละวันที่แพทย์และผู้ป่วยจำเป็นต้องควบคุมให้อยู่ในเกณฑ์ที่กำหนดไว้ (แสดงในตารางที่ 1) เพื่อให้เป้าหมายระยะยาวคือ ค่า HbA1C ดี. ค่า FPG ที่สูงมีผลต่อค่า HbA1C ที่สูงขึ้นและนำไปสู่การควบคุมไม่ดีเกิดภาวะแทรกซ้อนระยะยาว ส่วนค่า PPG มีความสัมพันธ์แปรผันตรงกับ HbA1C2,3 และยังพบว่า ค่า PPG ที่สูงเป็นปัจจัยเสี่ยงต่อการเกิดโรคทางระบบหัวใจและหลอดเลือด ดังนั้นค่าระดับน้ำตาล FPG และ PPG จึงเป็นตัวชี้วัดที่ควร ประเมินอย่างสม่ำเสมอควบคู่กับค่า HbA1C เพื่อเป้าหมายการป้องกันหรือลดภาวะแทรกซ้อนในอนาคต.4
ในบทนี้ จะกล่าวถึงความก้าวหน้าของการ รักษาเบาหวานชนิดที่ 1 ที่พยายามควบคุมให้ระดับ FPG, PPG, HbA1C ได้ตามหลักการที่เรียกว่า intensified insulin therapy.
แนวคิดหรือหลักการของ intensified insulin therapy
แนวคิดในการรักษาระดับน้ำตาลของผู้ป่วยเบาหวานชนิดที่ 1 ให้ใกล้เคียงปกติมากที่สุด คือ "การทำให้ระดับ plasma insulin ในผู้ป่วยมีการเปลี่ยนแปลงตามสรีรวิทยาเหมือนคนปกติ" การใช้ยาฉีดอินซูลินเข้าใต้ผิวหนังเป็นครั้งๆ ไม่สามารถทำให้หลักการนี้เป็นจริงได้ จึงมีการพัฒนาการรักษาโดย
1) การใช้ multiple daily insulin injection (MDI).1,6
2) การพัฒนายาฉีดอินซูลินให้สอดคล้องกับ การใช้มากขึ้น.
3) การปรับอินซูลิน ให้เป็นไปตามวิถีชีวิตผู้ป่วยที่มีความต้องการอาหารที่หลากหลาย และปริมาณอาหารที่เปลี่ยนแปลงได้ในแต่ละมื้อ5 ด้วยหลักการรักษาชนิด intensified insulin therapy การฉีดยาจำเป็นต้องมากกว่า 3 ครั้ง/วัน ควบคู่กับการตรวจระดับน้ำตาลในเลือดมากกว่า 3 ครั้ง/วัน.1,6
การบริหารอินซูลินในเบาหวานชนิดที่ 1 โดย intensified insulin therapy มีได้ 2 วิธี คือ
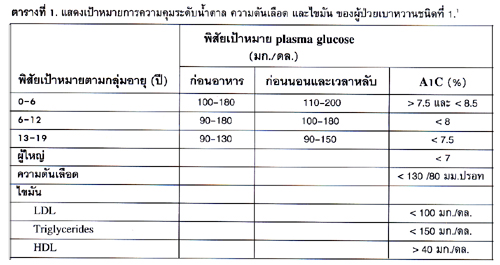
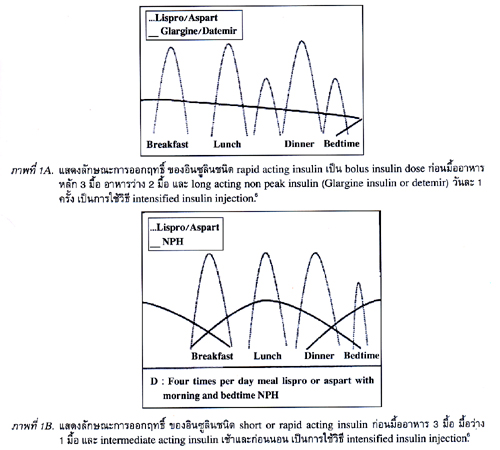
1. Multiple daily insulin injection (MDI) ได้แก่ การฉีดยาอินซูลินในปริมาณที่ต่างกันในแต่ละมื้อตามระดับน้ำตาลที่วัดได้ และปริมาณอาหาร ที่ต้องการรับประทานในมื้อนั้นนำไปสู่ผลระดับน้ำตาล ใกล้เคียงปกติ ดังนั้นจำนวนครั้งของการฉีดยาจะขึ้นอยู่กับจำนวนมื้ออาหารที่รับประทาน และก่อนนอน โดยใช้ยา rapid or short acting insulin ก่อนมื้ออาหาร และมีการฉีดยา long acting non-peak insulin หรือ intermediate acting insulin ควบคู่กัน6 ดังแสดงในภาพที่ 1 (A, B).
ชนิดยาฉีดอินซูลินที่ใช้ประกอบด้วย
1. อินซูลินก่อนมื้ออาหาร โดยคำนวณตามระดับน้ำตาลที่วัดได้ก่อนอาหารมื้อนั้นๆ และปริมาณอาหารคาร์โบไฮเดรตที่ต้องการกินในมื้อนั้นๆ อินซูลิน ที่ใช้ ได้แก่ rapid acting insulin (Humalog, Novorapid) หรือ short acting insulin humulin R, Actrapid, Gensulin R).
2. อินซูลินพื้นฐาน (basal insulin) เป็นอินซูลินในภาวะที่ร่างกายต้องการตลอดเวลาไม่เกี่ยวข้องกับการรับประทานอาหารโดยเฉพาะเวลากลางคืน ฉีดวันละ 1-2 ครั้ง ขึ้นกับ duration ของยาที่ใช้ดังนี้
2.1 Glargine insulin (Lantus) เป็นยาชนิด long acting nonpeak insulin ออกฤทธิ์นาน 22-24 ชม. ใช้ฉีด 1 ครั้ง/วัน เช้า หรือก่อนนอน เวลาเดิมทุกวัน ไม่สัมพันธ์กับมื้ออาหาร.
2.2 Insulin Detemir (Levemir) เป็นยาชนิด long acting insulin ออกฤทธิ์นาน 18-20 ชม. ใช้ฉีด 1-2 ครั้ง/วัน กรณีฉีด 1 ครั้ง ฉีดก่อนนอน เวลาเดิมทุกวัน ไม่สัมพันธ์กับมื้ออาหาร.
2.3 NPH insulin (Humulin N, Insulatard, Gensulin R) เป็นยาชนิด intermediate acting insulin ออกฤทธิ์นาน 8-12 ชม. ใช้ฉีด 1-2 ครั้ง/วัน กรณีฉีด 1 ครั้ง ฉีดก่อนนอน.
เพื่อบรรลุหลักการนี้ผู้ป่วยต้อง
1) ตรวจระดับน้ำตาลในเลือดด้วยตนเอง วันละ 4-8 ครั้ง ได้แก่ ตื่นนอนตอนเช้า ก่อนมื้ออาหารทุกมื้อ และเมื่อสงสัยมีอาการผิดปกติ.
2) มีความรู้เรื่องการนับส่วนคาร์โบไฮเดรต (carbohydrate counting) สามารถคำนวณปริมาณยาอินซูลินต่ออาหารแต่ละมื้อ และในกรณีที่มุ่งแก้ไขระดับน้ำตาลที่สูงหรือต่ำกว่าเกณฑ์ที่กำหนด.
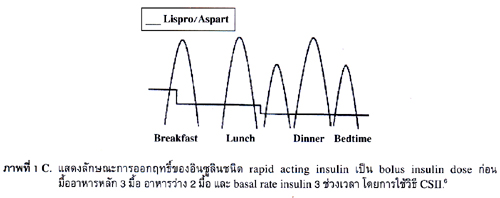
2. Continuous subcutaneous insulin infusion or insulin pump (CSII) เป็นการใช้ยาอินซูลินชนิด rapid acting insulin (Humalog, Novorapid) ในการควบคุมระดับน้ำตาลในเลือดอย่างต่อเนื่องเพียงชนิดเดียวโดยการใช้อุปกรณ์ที่มีการควบคุมปริมาณยาอินซูลินในลักษณะที่เป็น basal และ bolus dose insulin ผู้ป่วยจะต้องปรับ bolus insulin ในแต่ละครั้งที่รับประทานอาหาร รวมทั้งปรับแก้เมื่อระดับน้ำตาลสูงกว่าเกณฑ์ที่กำหนด และมีการตั้งปริมาณ basal dose ที่ต่างกันตามวิถีชีวิต กิจกรรม อายุในแต่ละช่วงเวลาได้6 ดังแสดงในภาพที่ 1C.
ปัญหาอุปสรรค ความเสี่ยงและข้อจำกัดของการใช้ CSII เมื่อเทียบกับ MDI
1. ปัญหาอุปกรณ์ เช่น สายหลุด สายงอ เครื่องไม่เดินยา ทำให้ขาดยาอินซูลินกะทันหัน เกิด ketosis พบได้บ่อย ในผู้ป่วยที่ใช้ CSII.
2. มีการอักเสบตำแหน่งที่สอดใส่ท่อเดินยาใต้ผิวหนัง และ/หรือรอยแผลที่เกิดขึ้นมีการเจ็บนานกว่ารอยแผลฉีดยาทั่วไป.
3. ราคาเครื่อง และอุปกรณ์ ค่าใช้จ่ายต่อเดือนค่อนข้างสูง และไม่สามารถเบิกจ่ายได้.
4. การให้ความรู้ผู้ป่วยและระบบการติดต่อการให้ความช่วยเหลือฉุกเฉินกรณีที่ผู้ป่วยมีปัญหายังเป็นเรื่องท้าทาย.
5. ผู้ป่วยปรับยาเพิ่มขึ้นตามปริมาณอาหารโดยไม่คำนึงถึงปริมาณพลังงานที่ควรได้ในแต่ละวันบ่อยๆ ทำให้ผู้ป่วยอ้วนได้ง่าย.
การรักษาโดย intensified insulin therapy ทั้ง 2 วิธี ผู้ป่วยและครอบครัวจะต้องมีคุณสมบัติดังต่อไปนี้
1. มีความรู้และเข้าใจเกี่ยวกับการดูแลตนเอง และมีความต้องการพัฒนาผลการรักษาที่ดีขึ้นเพื่อป้องกันภาวะแทรกซ้อนในอนาคต.
2. การตรวจวัดระดับน้ำตาลในเลือดอย่างสม่ำเสมอด้วยตนเอง.
3. สามารถคำนวณปริมาณและชนิดอาหารที่รับประทาน รู้จักการคำนวณนับส่วนคาร์โบไฮเดรตได้.
4. สามารถคำนวณปริมาณยาอินซูลินในการแก้ไขระดับน้ำตาลที่สูงต่ำ และสอดคล้องกับปริมาณ คาร์โบไฮเดรตที่รับประทานได้ใกล้เคียงจริง.
เอกสารอ้างอิง
1. American Diabetes Association. Standards of Medical Care in Diabetes 2007. Diabetes Care 2007; 30:S4-S41.
2. Monnier L, Lapinski H, Colette C. Contributions of fasting and post prandial plasma glucose increments to the overall diurnal hyperglycemia of type 2 diabetic patients : Variations with increasing levels of Hb A1c. Diabets care 2003; 26:881-5.
3. Rohlfing CL, Wiedmeyer HM, Little RR et al. Defining the relationship between plasma glucose and HbA1c: Analysis of glucose profiles and Hb A1c in the Diabetes Control and Complications Trial. Diabetes Care 2002; 25:275-8.
4. LeRoith D, Smith DO. Monitoring glycemic control : the cornerstone of diabetes care. Clinical Therapeutics 2005; 27:1489-99.
5. Tamborlane WV, Swan K, Sikes KA, Steffen AT, Weinzimer SA. The renaissance of insulin pump treatment in childhood type 1 diabetes. Rev Endocr Metab Disord 2006; 7: 205-13.
6. Brink SJ. DCCT translation, glucose monitoring and new insulin therapies. In : Brink SJ, Serban V, eds. Pediatric and adolescent diabetes. Massachusetts : Brumar, 2003:77-116.
สุภาวดี ลิขิตมาศกุล พ.บ., รองศาสตราจารย์
สาขาวิชาต่อมไร้ท่อและเมตาบอลิสม
ภาควิชากุมารเวชศาสตร์ คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล