"กฎหมายฉบับนี้จะทำให้ระบบการแพทย์ฉุกเฉินของประเทศไทยมีความชัดเจน โดยกระทรวงสาธารณสุขจะยกระดับศูนย์นเรนทรให้เป็นสถาบันการแพทย์ฉุกเฉินแห่งชาติ เพื่อเป็นหน่วยงานในการจัดระบบ วางแผนการจัดระบบการแพทย์ฉุกเฉินทุกระดับครอบคลุมทุกพื้นที่...ผู้ที่มีสิทธิ์ช่วยชีวิตผู้บาดเจ็บ ผู้ป่วยจะต้องเป็นมืออาชีพทั้งอาสาสมัครและผู้ประกอบวิชาชีพที่ผ่านการอบรมด้านนี้เป็นอย่างดี มีการขึ้นทะเบียนการประกอบวิชาชีพ รถพยาบาลฉุกเฉินต้องมีมาตรฐาน มีเครื่องมือแพทย์ตามที่กำหนด และจะไม่มีปัญหาการฮั้วผู้ป่วยหรือการปฏิเสธการรับผู้ป่วยที่มีไม่มีเงิน ซึ่งจะมีการออกข้อกำหนดเรื่องบทลงโทษต่อไป."1
ถ้อยแถลงส่งท้ายปีเก่า (พ.ศ. 2550) ของนายแพทย์มงคล ณ สงขลา อดีตรัฐมนตรีว่าการกระทรวงสาธารณสุขข้างต้น ในด้านหนึ่ง คงช่วยให้ผู้ป่วยฉุกเฉินตั้งความหวังว่าพระราชบัญญัติการแพทย์ฉุกเฉิน จะให้หลักประกันบริการการแพทย์ที่มีคุณภาพและทันท่วงที. ในอีกด้านหนึ่ง สถานพยาบาลและบุคลากรทางการแพทย์ ก็อดห่วงไม่ได้ว่าจะแบกรับภาระบริการได้สักเพียงใด จะเสี่ยงต่อบทลงโทษอย่างไร การสนับสนุนจะเพียงพอหรือไม่ ฯลฯ.
คาดประมาณจากสถิติโรงพยาบาลสังกัดกระทรวงสาธารณสุขเมื่อปี พ.ศ. 2547 จำนวนผู้ป่วยวิกฤตและผู้ป่วยฉุกเฉิน รวมกันเท่ากับ 3.72 ล้านราย (ร้อยละ 31 ของจำนวนผู้ป่วยที่เข้ารับการรักษา ณ ห้องฉุกเฉินทั้งสิ้น 12 ล้านครั้ง)3 ถ้าเชื่อตัวเลขนี้ เมื่อเทียบกับจำนวนครั้งการให้บริการนำส่งโรงพยาบาลปี พ.ศ. 2550 (ตารางที่ 1) ซึ่งครอบคลุมเพียงร้อยละ 12 จะเห็นว่า ภาระที่จะต้องขยายบริการให้ครอบคลุมนับว่าหนักหนามาก. ในทางตรงกันข้าม เอกสารเดียวกันระบุว่า มีผู้เสียชีวิตจากภาวะฉุกเฉินทุกประเภท ปีละ 120,000 คน ซึ่งอนุมานได้ว่าเป็น กลุ่มเป้าหมายของบริการนำส่งโรงพยาบาลระดับ ALS ก็อาจจะตีความได้ว่าปริมาณบริการ ALS ใน ปี พ.ศ. 2550 ทะลุเป้าแล้ว.
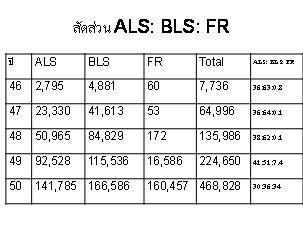
ตารางที่ 1. จำนวนครั้งการให้บริการนำส่งโรงพยาบาลจำแนกประเภทระหว่าง
ปี พ.ศ. 2546-50.2
หมายเหตุ ตาราง ALS (advanced life support) : BLS (basic life support) : FR (first responders)
ภาพการบรรลุเป้าหมายในลักษณะตรงกันข้ามกันเช่นนี้ ไม่ใช่เรื่องแปลก ถ้าฟังความเห็นจากผู้เชี่ยวชาญการพัฒนาระบบบริการการแพทย์ฉุกเฉินในการประชุมเมื่อ 31 มกราคม ที่ผ่านมา หลายคนเป็นห่วงเรื่องคุณภาพบริการที่เป็นอยู่ และความสอดคล้องระหว่างประเภทบริการที่ส่งออกไปรับผู้ป่วยกับระดับความรุนแรงของภาวะฉุกเฉิน โดยยอมรับว่า ถ้าจะให้บริการนำส่งโรงพยาบาลครอบคลุมผู้ป่วยฉุกเฉินตัวจริงได้มาก ก็ต้องยอมเหวี่ยงแหให้กว้างเข้าไว้ นั่นคือให้มีการนำส่งผู้ป่วยที่ไม่ฉุกเฉินปนเข้ามาด้วย.
เพื่อขยายความ ขอให้ลองพิจารณาข้อเท็จจริงเกี่ยวกับบริการแต่ละระดับดังนี้ครับ
บริการระดับ FR เป็นบริการโดยพนักงานกู้ชีพที่มีพื้นฐานการศึกษาระดับมัธยม 6 และผ่านการฝึกอบรมเพียง 16 ชั่วโมง โดยที่การฝึกอบรมอาจเป็นเพียงภาคทฤษฎีล้วนๆ บริการที่ให้จึงอาจแตกต่างจากการนำส่งโดยบุคคลทั่วไปน้อยมาก จึงอนุมานต่อไปได้ว่า ผู้ป่วยส่วนใหญ่ที่ถูกนำส่งในระดับนี้ไม่ใช่ผู้ป่วยฉุกเฉิน. ทำนองเดียวกันผู้เชี่ยวชาญบางท่านเห็นว่าลักษณะผู้ป่วยส่วนใหญ่ที่ถูกนำส่งโดยบริการระดับ BLS4 ก็ไม่แตกต่างจากระดับ FR จึงน่าจะยุบรวมบริการสองระดับนี้เข้าด้วยกันโดยยกระดับขีดความสามารถของ FR ให้เป็นระดับ BLS.
เมื่อเป็นเช่นนี้ ระดับบริการที่สอดคล้องกับความจำเป็นฉุกเฉินมากที่สุด (โดยทฤษฎี) จึงเป็นบริการระดับ ALS.
ในความเป็นจริงช่องว่างการสื่อสารระหว่างผู้แจ้งเหตุกับผู้ตัดสินใจส่งหน่วยบริการออกไป (command control center/dispatcher) ทำให้ความสอดคล้องระหว่างระดับบริการกับความจำเป็นต่อบริการไม่สมบูรณ์แบบในสหรัฐอเมริกาหลังจากพัฒนาผ่านไป 15 ปี (ตั้งแต่ พ.ศ. 2513) ร้อยละ 30-50 ของบริการการแพทย์ฉุกเฉินยังเป็นบริการกรณีไม่ฉุกเฉิน.5 แม้แต่ตัวเลขล่าสุดที่นายแพทย์สุรจิต สุนทรธรรม (ผู้เชี่ยวชาญฯ สังกัด สปสช.) พาดพิงถึงในกรณีสหรัฐอเมริกาก็ดีขึ้นเล็กน้อยเป็นร้อยละ 25.
ถ้าใช้กรณีสหรัฐอเมริกาเป็นไม้บรรทัด จะเห็นภาพเปรียบเทียบลางๆว่า หลังจากสำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) ลงทุน ในบริการนำส่งโรงพยาบาลมา 5 ปี มี 3 จังหวัด (ร้อยละ 4 ของ 75 จังหวัด) ที่ผลงานไต่ระดับไปถึงค่าต่ำสุด (ร้อยละ 50 ในเวลา 15 ปี) ของสหรัฐอเมริกาที่กล่าวถึงข้างต้น (ดูตารางที่ 2 ประกอบ).
ตารางที่ 2. ร้อยละของผู้ป่วยฉุกเฉินที่รับไว้รักษาในโรงพยาบาลและมาด้วยบริการ
นำส่งโรงพยาบาลในปี พ.ศ. 2550.2
นี่คือหลักฐานชี้วัดการพัฒนาด้านคุณภาพบริการนำส่งโรงพยาบาล ซึ่งไม่ว่าเราจะพอใจหรือไม่ก็ตาม. คำถามที่อาจจะน่าสนใจมากกว่า คือ เราจะย่นย่อเวลาการยกระดับคุณภาพได้มากกว่าสหรัฐอเมริกาอย่างไร. ในขณะเดียวกันก็ต้องเร่งขยายบริการให้ครอบคลุมผู้ป่วยฉุกเฉินตัวจริงให้มากยิ่งขึ้น ภายใต้ทรัพยากรที่มีจำกัด.
ปีล่าสุด (พ.ศ. 2551) สปสช.จัดสรรงบประมาณเพิ่มขึ้นอีก เป็น 558 ล้านบาท (12 บาทต่อหัวสำหรับประชากรเป้าหมาย 44.7 ล้านคน) เพื่อรองรับบริการนำส่งโรงพยาบาลและการพัฒนาระบบสนับสนุนควบคู่กันไป. ด้านหนึ่งฝ่ายผู้รับบริการและผู้ให้บริการอาจรู้สึกยินดี และหวังที่จะให้เพิ่มได้อีกตามความต้องการพัฒนาและขยายบริการทั้งคุณภาพและปริมาณ. ในอีกด้านหนึ่ง ฝ่ายหาเงินและจัดสรรเงินของรัฐบาลอาจรู้สึกกังวลเกรงว่าจะแบกรับไม่ไหว โดยเฉพาะอย่างยิ่งเมื่อพิจารณาภาระทางการเงินที่นายแพทย์ธนงสรร เทียนถาวร และคุณศุภลักษณ์ ชลีพัฒน์ คาดการณ์ว่า ถ้าปริมาณบริการนำส่งโรงพยาบาลขยายตัวปีละร้อยละ 30 สำหรับคนไทย 65 ล้านคน โดยที่อัตราส่วนของ ALS : FR เท่ากับ 1 : 4 จะต้องใช้เงินเฉพาะค่าชดเชยบริการใน ปี พ.ศ. 2555 ทั้งสิ้น 1,014 ล้านบาท หรือหัวละ 15 บาท.6
ประเด็นสุดท้าย ม.29 ของพ.ร.บ.ฯ กำหนดให้คณะกรรมการการแพทย์ฉุกเฉิน (กพฉ.) สามารถลงโทษสถานพยาบาลที่ละเมิดหลักเกณฑ์ เงื่อนไขและมาตรฐานตามที่กพฉ.วางไว้ โดยอาจจำกัดขอบเขตความรับผิดชอบ ไม่รับรองมาตรฐาน ไม่ให้เงินทำงาน และยังปรับทางปกครองไม่เกิน 1 แสนบาท (ม.37). สิ่งนี้ย่อมสร้างความวิตกกังวลแก่สถานพยาบาลและบุคลากรเป็นธรรมดา. แต่ในอีกด้านหนึ่งก็เป็นการสร้างหลักประกันว่าประชาชนโดยเฉพาะคนจนจะไม่ถูกทอดทิ้งและได้บริการที่มีคุณภาพ การมีส่วนร่วมบนฐานวิชาการอย่างเท่าเทียมของฝ่ายต่างๆคือกลไกสำคัญ โดยที่กฎหมายนี้ได้วางไว้ในรูปของ กพฉ. ที่มีองค์ประกอบจากหลายภาคี เพื่อให้พัฒนาการการแพทย์ฉุกเฉินเป็นไปอย่างเหมาะสม นอกจากกลไกนี้การมีส่วนร่วมในรูปแบบอื่นๆ ก็เป็นเรื่องน่าคิดน่าลอง การประชุมเชิงปฏิบัติการเมื่อวันที่ 31 มกราคม พ.ศ. 2551 ได้จุดประกายแนวคิดเกี่ยวกับการจัดตั้ง กพฉ.เงา ให้ทำงานคู่ขนานไปกับกพฉ.ตามกฎหมาย นี่คือตัวอย่างรูปธรรมที่น่าลองและอาจเชื่อมโยงกับรัฐบาลเงาของฝ่ายค้านด้วยก็ได้.
- อ่าน 2,857 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




