Uncontrolled DM...Whose fault?
การไปศึกษาอยู่ในโรงพยาบาลชุมชนทำให้ได้เรียนรู้ทั้ง "โรค" และ "โลก" ในชุมชนที่เราไม่คุ้นเคย ได้ฝึกปฏิบัติทางคลินิกทั้งแผนกผู้ป่วยใน ผู้ป่วยนอก เยี่ยมบ้าน ทำงานวิจัย และศึกษาระบบบริการสาธารณสุขทั้งที่โรงพยาบาลและสถานีอนามัย. ผู้ป่วยโรคเรื้อรังที่เราได้ ไปเยี่ยมบ้านเป็น "ผู้ป่วยโรคเบาหวานที่ควบคุมไม่ได้" ใครๆก็ว่าเป็นความผิดของผู้ป่วยที่ ควบคุมโรคของตนเองไม่ได้ กินยาผิด ใช้ชีวิตผิด ไม่ทำตามคำสั่งแพทย์ ฯลฯ...คำกล่าวโทษเหล่านี้เป็นจริงหรือ?
กรณีศึกษา
คุณยายอายุ 68 ปี เป็นผู้ป่วยโรคเบาหวานที่ควบคุมไม่ได้ บ้านคุณยายประกอบไปด้วยบ้าน 3 หลังในที่ดินผืนเดียวกัน คุณยายมีลูก 4 คน แต่ละคนแต่งงานมีครอบครัวแล้ว ลูก 3 คนป่วยเป็นโรคเบาหวานเหมือนคุณยาย.
ปัญหาสุขภาพบุคคล
คุณยายมีโรคประจำตัวอยู่หลายโรค ได้แก่ โรคเบาหวาน โรคความดันโลหิตสูง โรคไขมันในหลอดเลือดสูง โรคไตวายเรื้อรัง โรคซีด และโรคเก๊าต์
1. โรคเบาหวาน คุณยายเป็นเบาหวานมานาน 12 ปี ในระยะหลังเป็นที่จดจำของบุคลากรโรงพยาบาลว่าเป็น "ผู้ป่วยที่ควบคุมเบาหวานไม่ได้" เสมือนว่าผู้ป่วยเป็นฝ่ายผิด
ที่ควบคุมโรคของตนไม่ได้ เราจึงได้ทบทวนประวัติเท่าที่มีในเวชระเบียน และนำผลการตรวจระดับน้ำตาล ของคุณยายที่มาตรวจตามนัดทุกเดือน เรียบเรียงเป็นกราฟได้ดังแผนภูมิที่ 1. 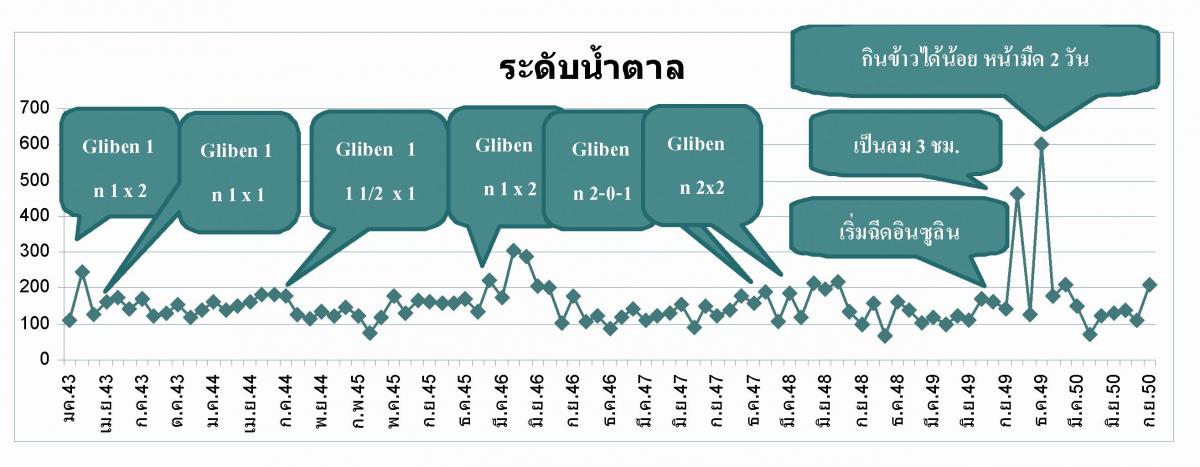
แผนภูมิที่ 1. ระดับน้ำตาล fasting blood sugar (FBS) รายเดือน ตั้งแต่ปี พ.ศ. 2543-3550.
พบว่า ระดับน้ำตาลส่วนใหญ่อยู่ระหว่าง 110-150 มก./ดล. โดยมีช่วงที่น้ำตาลสูงกว่า 200 มก./ดล. สลับกับน้ำตาลต่ำกว่า 60 มก./ดล. อยู่เป็นระยะๆ. แพทย์ปรับยาเพิ่มเมื่อระดับ Fasting blood sugar สูงขึ้น โดยไม่มีการบันทึกอาการอื่น จนกระทั่งเปลี่ยนเป็นยาฉีดอินซูลิน ผู้ป่วยจึงมีอาการเพิ่มขึ้นอย่างเห็นได้ชัด มึนศีรษะและเป็นลมบ่อยครั้งขึ้น โดยมีประวัติคล้ายน้ำตาลในเลือดต่ำนำมาก่อนหลายชั่วโมงหรือหลายวันก่อนมาโรงพยาบาล เมื่อมาเจาะเลือดจึงพบน้ำตาลสูงมากผิดปกติ ครั้งที่น้ำตาลสูงถึง 600 มก./ดล. เกิดตามหลังการเป็นลมหน้ามืดอยู่ติดกันถึง 2 วันก่อนมาโรงพยาบาล.
ภาวะ morning hyperglycemia นี้อาจเป็น Somogyi's phenomenon 1,2 ซึ่งระดับน้ำตาลจะสูงขึ้นมากตามหลังภาวะเครียดจากระดับน้ำตาลต่ำเป็นเวลานานๆ เนื่องจากการใช้อินซูลินที่มากเกินในมื้อเย็น ทำให้เกิด nocturnal hypoglycemia และกลายเป็น morning hyperglycemia แพทย์จึงเข้าใจผิดคิดว่าเป็น เบาหวานที่คุมไม่ได้ (Uncontrolled diabetes) ทำให้ปรับยาเพิ่มขึ้นไปอีก ยิ่งเพิ่มยาผู้ป่วยยิ่งอาการหนัก ภาวะดังกล่าวอาจแก้ไขได้ด้วยความตระหนัก ระมัดระวัง และการซักประวัติให้ถี่ถ้วนขึ้นของแพทย์.
เมื่อถามสาเหตุของอาการมึนศีรษะเป็นลมพบว่า คุณยายคุมอาหารและกินยาตามที่แพทย์สั่ง แต่เวลากินข้าวเช้าไม่แน่นอน เนื่องจากทุกคนออกไปทำไร่ทำนา เมื่อกลับมาคุณยายจึงจะได้กินข้าวพร้อม คนอื่น และหลังจากที่แพทย์สั่งยาอินซูลิน ลูกสะใภ้เป็นคนฉีดให้ จึงต้องรอเวลาของลูกสะใภ้ก่อน คุณยาย จึงมีอาการน้ำตาลต่ำสลับสูงเป็นระยะๆ ทำให้รู้สึกว่ายิ่งรักษา ยิ่งไม่สบาย ทั้งที่มาตามแพทย์นัดทุกเดือน.
2. โรคความดันโลหิตสูง คุณยายเป็นโรคความดันโลหิตสูงในช่วงเดียวกับที่พบเบาหวาน จากการทบทวนเวชระเบียนและนำระดับความดันโลหิตมาเรียบเรียงเป็นกราฟได้ดังแผนภูมิที่ 2. 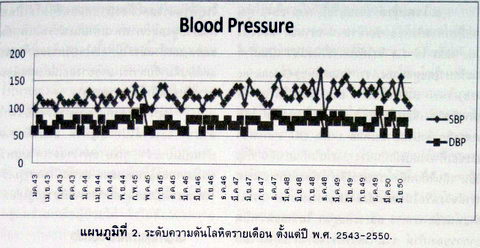
คุณยายมีระดับความดันโลหิตส่วนใหญ่อยู่ที่ 120/80 มม.ปรอท แต่ช่วงที่ความดันเริ่มสูงขึ้นเป็นช่วงเดียวกับที่คุณยายเริ่มมีอาการวิงเวียนหน้ามืดบ่อยครั้งและเริ่มมีระดับน้ำตาลสูงสลับต่ำในช่วงปลาย ปี พ.ศ. 2547 แพทย์ปรับยาความดันขึ้นเรื่อยๆ แต่ความดันก็ควบคุมไม่ได้ คุณยายเคยมีระดับความดันต่ำลงไปถึง 90/60 มม.ปรอท และสูงขึ้นถึง 170/100 มม.ปรอท ในช่วงที่มีอาการคล้ายน้ำตาลต่ำ.
3. โรคไขมันในเลือดสูง คุณยายได้รับการวินิจฉัยโรคนี้พร้อมๆกับสองโรคแรก เมื่อนำผลมาเรียงเป็นกราฟได้ดังแผนภูมิที่ 3.
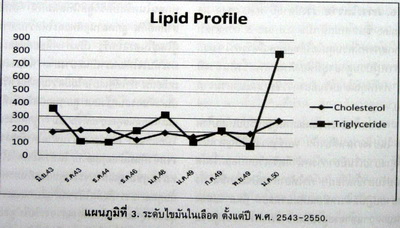
ระดับไขมันในเลือดของคุณยายโดยทั่วไปอยู่ในเกณฑ์สูงเล็กน้อย แต่จะมีไตรกลีเซอรัลสูงในครั้งแรกที่วินิจฉัยว่าเป็นเบาหวาน หลังจากนั้นระดับไขมันในเลือดทั้งสองค่าค่อนข้างปกติดีมาตลอด จนกระทั่งปลายปี พ.ศ. 2547 ที่เริ่มมีไตรกลีเซอรัลสูง และสูงขึ้นอีกครั้งช่วงที่มีอาการคล้ายน้ำตาลต่ำอยู่นาน 2 วัน อาจเป็นไปได้ว่าไตรกลีเซอรัลที่เพิ่มขึ้น เป็นเพราะคุณยายกินคาร์โบไฮเดรตเพิ่มขึ้นเพื่อแก้อาการที่คล้ายระดับน้ำตาลในเลือดต่ำ.
4. ภาวะโลหิตจาง คุณยายเป็นพาหะของธาลัสซีเมียอยู่แล้ว จึงมีอาการซีดอยู่เดิม ช่วงปลายปี พ.ศ. 2548 หลังจากควบคุมเบาหวานไม่ได้ มีอาการเวียนศีรษะ เป็นลม หน้ามืด ตรวจพบว่าซีด ผล Hematocrit 20-24% จึงต้องกินยาบำรุงเลือดและเติมเลือด 2-3 ครั้ง ได้ผลเลือดเท่าเดิม เป็นไปได้ว่าซีด อาจเป็นภาวะเดิม แต่เวียนศีรษะเป็นลมเนื่องมาจากภาวะน้ำตาลต่ำ.
5. โรคเก๊าต์ ช่วงปลายปี พ.ศ. 2548 คุณยายมีอาการปวดข้อ ข้อเท้าบวม เข่าบวม ตรวจค่า Uric acid ได้ 7.4 จึงได้รับการวินิจฉัยว่าเป็นเก๊าต์ และรักษาโดยดูดน้ำออกจากข้อและได้ยา Colchicine (0.6) 1 tab BID กลับบ้าน อาการดีขึ้น ได้รับยาดังกล่าวกิน 2 เดือน ระดับ Uric acid เท่าเดิม ไม่มีอาการอีก จึงปรับยาลงเหลือ 1 tab OD อาการเข่าและข้อเท้าบวมยังมีเป็นช่วงๆ หากได้กินยาเดิม ก็จะดีขึ้น เดินได้ปกติ จากประวัติทำให้สงสัยว่าเป็นโรคเก๊าต์จริงหรือไม่ หรือเป็น Osteoarthritis เพราะตำแหน่งข้อ อาการ และระดับยูริก ไม่ชัดเจนว่าเป็นอาการของเก๊าต์ รวมทั้งการตรวจร่างกายคุณยายที่บ้านก็ไม่พบร่องรอยข้อพิการจากเก๊าต์.
6. ภาวะไตวาย ช่วงปลายปี พ.ศ. 2549 ผล creatinine ขึ้นจากปกติ เป็น 2.8 และ 5 ตามลำดับ หลังจากสภาพที่ควบคุมไม่ได้ของโรคเรื้อรังต่างๆ บวกกับสภาพผู้ป่วยสูงอายุที่ต้องกินยาเพิ่มขึ้นในช่วงปี หลังๆ ทำให้คุณยายเริ่มมีอาการซีด และขาบวมจากไตวาย.
จากการประมวลผลแผนภูมิเปรียบเทียบโรคต่างๆ ในช่วงเวลาเดียวกัน พบว่าช่วงที่มีปัญหาเป็นช่วงที่คุณยายเริ่มมีอาการหน้ามืดวิงเวียนบ่อยครั้งแต่แพทย์ปรับยาขึ้นเรื่อยๆ ทำให้อาการเป็นมากขึ้น ทั้งที่คุณยายปฏิบัติตัวเหมือนเดิมมาตลอด นั่นอาจแสดงว่ายาเบาหวานอาจจะสูงเกินกว่าสภาพโรคของผู้ป่วย ยิ่งเพิ่มยา อาการจึงยิ่งทรุด และเบาหวานก็ดูเหมือน "คุมไม่ได้" เพิ่มขึ้น. นอกจากนี้จะเห็นได้ว่าโรคเรื้อรังทั้งหมดที่คุณยายมี ส่งผลกระทบถึงกันเป็นลูกโซ่ เราจึงควรมองโรคเรื้อรังทั้งหมดเป็นเหมือนภาพต่อเนื่องและเป็นภาพรวม มากกว่าการมองแยกแต่ละโรค และสั่งยารักษาให้ทีละโรค ทีละอาการ.
อย่างไรก็ตาม ถึงแม้คุณยายจะมีโรคประจำตัวอยู่หลายโรค แต่ด้วยนิสัยของคุณยายที่มีความอดทน สู้ชีวิต คุณยายต้องเลี้ยงดูและส่งเสียลูกทั้ง 4 คนตามลำพังตั้งแต่สามีของคุณยายเสียชีวิตขณะที่คุณยาย อายุ 43 ปี คุณยายจึงมีกำลังใจในการใช้ชีวิตต่อสู้กับโรคที่รุนแรงและต้องป่วยตลอดชีวิตได้เป็นอย่างดี คุณยายดูแลสุขภาพตามคำแนะนำของแพทย์มาโดยตลอด และถึงแม้จะไม่พอใจในบริการของโรงพยาบาล แต่ก็ยินดีมารับการรักษาอย่างต่อเนื่องทุกเดือนตั้งแต่ตรวจพบว่าเป็นโรคเบาหวาน.
ในระยะหลังที่อาการป่วยเพิ่มขึ้นทำให้เดินลำบาก จึงไม่ได้ไปทำบุญที่วัด แต่ยังตักบาตรหน้าบ้านเป็นประจำ คุณยายทำใจและเตรียมพร้อมกับความตายของตนอยู่เสมอ เพราะมีโรคมารุมเร้าหลายโรครวมทั้งมีหมอดูเคยทักว่าจะมีอายุอยู่ได้แค่ 70 ปี.
ปัญหาสุขภาพครอบครัว
ครอบครัวของคุณยายเป็นครอบครัวที่อบอุ่น ทุกคนในครอบครัวดูสนิทสนมกัน พี่น้องดูรักใคร่สามัคคีกัน ลูกหลานสนิทและให้ความเคารพต่อญาติผู้ใหญ่ในครอบครัว เป็นภาพที่อบอุ่นและสร้างความประทับใจให้แก่เราเป็นอย่างมาก พี่น้องแต่ละคนช่วยเหลือกัน ทำให้คุณยายไม่มีความเครียดหรือวิตกกังวลเกี่ยวกับครอบครัวเลย ลูกๆทุกคนรักกันดี รวมถึงรักและคอยดูแลคุณยายด้วย แม้ว่าทุกคนจะแต่งงานกันไปหมดแล้ว ในช่วงกลางวันหากใครมีเวลาว่างก็จะมารวมตัวกันที่บ้านคุณยาย. ในช่วงเย็นหลังโรงเรียนเลิก หลานๆของคุณยายจะมาคุยและกินอาหารเย็นร่วมกับคุณยาย เราสัมผัสได้จากน้ำเสียงและแววตาที่เปี่ยมสุขของคุณยาย ถึงแม้คุณยายจะไม่ได้พูดออกมา แต่นั่นเป็นข้อมูลที่เราได้รับและสัมผัสได้จากการเยี่ยมบ้าน.
ปัญหาสุขภาพชุมชน
ภาพครอบครัวใหญ่ที่เรามักไม่ได้เห็นกันในสังคมเมือง ภาพครอบครัวที่ช่วยกันดูแลพ่อแม่ ญาติผู้ใหญ่อย่างใกล้ชิด ซึ่งต่างจากสิ่งที่เราพบจากการเยี่ยมบ้านในกรุงเทพฯ ที่เป็นชุมชนเมือง ลูกหลานออกไปทำงานนอกบ้าน กว่าจะกลับก็เย็นหรือดึก เหลือคนที่ดูแลผู้ป่วยที่บ้านไม่กี่คน การกินข้าวก็แยกกันกิน ไม่กินอาหารร่วมกัน ทำให้ขาดความสนิทสนมกันของคนในครอบครัว.
เป็นไปได้ว่าภาพครอบครัวใหญ่ที่อบอุ่น ดูแลซึ่งกันและกันในสังคมชนบท ส่งผลให้สุขภาพของคุณยายดูสดชื่นแข็งแรง ทั้งที่มีโรคเรื้อรังมารุมล้อมมากมาย และแม้จะมีอาการผิดปกติเกิดขึ้นกับคุณยาย บ่อยครั้งในระยะหลัง แต่คุณยายก็ยังมีกำลังใจที่ดี มาพบแพทย์ตามนัดทุกเดือน กินยาและปฏิบัติตัวตามที่แพทย์แนะนำ.
คุณยายเป็นคนเก่าแก่ในชุมชน มีมนุษยสัมพันธ์ดี พูดเก่ง สนิทสนมและเป็นที่รู้จักของเพื่อนบ้านและคนในชุมชนเป็นอย่างดี เนื่องจากครอบครัวสามารถดูแลช่วยเหลือผู้ป่วยได้ จึงไม่ต้องขอความช่วยเหลือจากเพื่อนบ้าน.
ปัญหาสุขภาพเนื่องจากระบบบริการ
จากการที่คุณยายและลูกๆหลายคนเป็น โรคเบาหวาน ทุกคนจะมารับการดูแลรักษาติดตามที่โรงพยาบาลชุมชนเป็นประจำ ผ่านโครงการเกี่ยวกับผู้ป่วยเบาหวานมาหลายโครงการ เช่น ระบบ counseling แพทย์จิตอาสา พยาบาลเวชปฏิบัติ การแนะนำเรื่องการออกกำลังกาย ฯลฯ ซึ่งในมุมมองของครอบครัวคุณยายมองว่า โครงการต่างๆเหล่านี้ไม่ได้สอด คล้องกับการดำเนินชีวิตประจำวันของคนในครอบครัว เพราะเสียเวลาทำงาน เช่น ลูกชายคนโตมีอาชีพรับจ้าง ต้องคอยควบคุมงานที่ลูกน้องทำ หากต้องมาพบแพทย์ โดยผ่านระบบ counseling ก่อน จะทำให้เสียเวลามาก ขาดรายได้และก่อความเสียหายแก่อาชีพการงาน.
ครอบครัวของคุณยายคิดว่าการให้คำปรึกษาแก่ผู้ป่วยเบาหวานควรมีความกระชับ ชัดเจน ไม่ยืดเยื้อ พูดตรงประเด็นกับปัญหาสุขภาพของผู้ป่วยรายนั้นๆ เช่น การกินอาหาร การกินยาหรือฉีดยา การออกกำลังกายที่เหมาะสมสำหรับเขา แพทย์จิตอาสามักพูดเรื่องธรรมะซึ่งใช้เวลานาน และไม่ตรงประเด็นกับสิ่งที่ผู้ป่วยต้องการ รวมทั้งไม่สามารถนำไปประยุกต์ใช้ได้จริงในชีวิตประจำวัน.
นั่นแสดงถึง การจัดระบบบริการที่หวังจะก่อประโยชน์ให้แก่ผู้ป่วย โดยคิดจากมุมมองของผู้ให้บริการแต่ฝ่ายเดียว ไม่ได้ใช้มุมมองของผู้ป่วยเป็นศูนย์กลาง (Patient-centered medicine) จึงส่งผลให้ผู้ป่วย ไม่พึงพอใจระบบบริการที่โรงพยาบาลตั้งใจจัดให้.
ในมุมมองของพวกเราเห็นว่า ในฐานะของผู้ให้และจัดระบบบริการควรจัดให้ตรงกับความต้องการของผู้ป่วยมากที่สุด ควรให้มีการประชุม ปรึกษาหารือ หรือทำแบบสอบถาม เพื่อค้นหาความต้องการของผู้รับบริการอย่างแท้จริง นำมาประยุกต์กับศักยภาพของสถานพยาบาลว่าสามารถทำได้เพียงใด การตกลงร่วมกันจะทำให้ทั้งผู้ให้และผู้รับบริการเข้าใจความต้องการและข้อจำกัดระหว่างกัน ลดความขัดแย้งและความไม่พึงพอใจระหว่างกัน.
นอกจากนี้ คุณยายและครอบครัวยังเคยมีประสบการณ์ที่ไม่น่าประทับใจจากโรงพยาบาล เมื่อคุณยายมาโรงพยาบาลด้วยอาการท้องเสียมา 6 วัน วันละ 10 ครั้ง แต่ก็ไม่ได้พบแพทย์ และไม่ได้นอนรักษาในโรงพยาบาล กลับได้นอนสังเกตอาการที่ห้องฉุกเฉินเป็นเวลา 1 ชั่วโมง แล้วได้รับเพียงเกลือแร่และยาฆ่าเชื้อไปกินที่บ้าน. ลูกๆเห็นว่าคุณยายอ่อนเพลียมากจึงพาคุณยายไปรักษากับอีกโรงพยาบาลหนึ่ง ซึ่งได้รับการดูแลเอาใจใส่เป็นอย่างดี โดยเฉพาะเมื่อแพทย์ทราบว่าคุณยายเป็นโรคเบาหวาน ก็รีบรับเข้ารักษาตัวในโรงพยาบาลทันที ทำให้เกิดการเปรียบเทียบว่าเหตุใดทั้งสองโรงพยาบาลจึงมีกระบวนการการรักษาแตกต่างกันในเวลาไล่เลี่ยกัน คุณยายและครอบครัวต้องประสบกับเหตุการณ์ทำนองนี้หลายครั้ง ทำให้ไม่อยากมารับการรักษาที่โรงพยาบาลเดิม.
เราได้เห็นมุมมองที่แตกต่างกันระหว่างแพทย์ ผู้ป่วยและญาติ มุมมองของลูกๆและคุณยายที่เป็นกังวลอย่างมากกับโรคเบาหวานที่มีอาการท้องเสียหลายวันจนอ่อนเพลีย จึงอยากให้คุณยายได้รับการดูแลจากแพทย์อย่างใกล้ชิด แต่ในมุมมองของแพทย์ที่ดูจากลักษณะทั่วไปและสัญญาณชีพ (vital sign) ที่ยังอยู่ในเกณฑ์ปกติ จึงไม่ได้มาตรวจคุณยายด้วยตนเอง เพียงแต่โทรศัพท์สั่งการรักษา แล้วให้ยากลับบ้าน ทำให้คุณยายและครอบครัวเกิดความรู้สึกที่ไม่ดี.
จากกรณีนี้เป็นตัวอย่างของผู้ป่วยส่วนใหญ่ ที่เห็นว่าอาการของตนฉุกเฉิน รุนแรง น่ากลัว จึงต้องการให้แพทย์ช่วยเหลือดูแลอย่างดีที่สุด แต่แพทย์ กลับไม่ได้มองว่าเป็นเหตุเร่งด่วนฉุกเฉินตามนิยามทางการแพทย์ ทำให้เกิดช่องว่างระหว่างแพทย์และผู้ป่วยขึ้น ยังผลให้ผู้ป่วยไม่พึงพอใจในระบบบริการ. ปัญหาเหล่านี้ยังคงมีอยู่ตั้งแต่ระดับสถานีอนามัยจนถึงระดับโรงพยาบาลใหญ่ การจะทำให้ระบบบริการตรงกับความต้องการของผู้ป่วยอาจทำได้ยาก แต่เป็นไปได้ จึงมีความจำเป็นที่ผู้ให้บริการและผู้ป่วยต้อง หาวิธีแก้ไขปัญหาร่วมกัน จึงจะได้ระบบบริการที่มีคุณภาพและครอบคลุมความต้องการของทุกคน.
บทสรุป
"ผู้ป่วยโรคเบาหวานที่คุมไม่ได้" ไม่ใช่ความผิดที่ตัวผู้ป่วย แต่อาจมีสาเหตุจากสภาพโรคที่เรื้อรังมานานจนถึงระยะสุดท้ายของโรค หรืออาจเป็นจากผู้รักษาซักประวัติอย่างไม่ระมัดระวัง ทำให้ปรับยาเพิ่มขึ้นเรื่อยๆจนอาจเป็นอันตรายแก่ผู้ป่วยได้ เมื่อโรคหนึ่งทรุด โรคเรื้อรังอื่นๆก็จะทรุดตามมา เพราะอวัยวะในร่างกายทำงานร่วมกัน. นอกจากนี้ อาจเป็นที่ระบบบริการที่ไม่สอดคล้องกับความต้องการด้านสุขภาพของผู้ป่วย การหยุดคิดและประมวลผลการรักษาทั้งหมดจะทำให้เห็นข้อสังเกตต่างๆดังเช่นในผู้ป่วยรายนี้ จึงจะสามารถช่วยพัฒนาประสิทธิภาพการรักษาในผู้ป่วยแต่ละรายและเพิ่มคุณภาพการบริการในโรงพยาบาลให้ดีขึ้นได้.
การรักษา "เบาหวานที่คุมไม่ได้" จึงต้องอาศัยทั้งศาสตร์และศิลป์ชั้นสูงของผู้รักษา ไม่ใช่เพียงการสั่ง ยาเพิ่มและดุว่า "ทำไมยายไม่คุมน้ำตาล" คุณยายก็จะตอบว่า... "ก็ยายจะไปรู้ได้ไงว่าน้ำตาลมันจะขึ้นจะลงเท่าไหร่ ยายก็ใช้ชีวิตเหมือนเดิม ก็มันป่วยของมันเองตั้งแต่กินยาหมอนี่แหละ".
เอกสารอ้างอิง
1. Cooperman M. Somogyi Phenomenon. http://www.emedicine.com/MED/topic< 2098.htm Article Last Updated : Feb 14, 2008.
2. Somogyi M. Insulin as a Cause of Extreme hyperglycemia and Instability. Bull St Louis Med Soc 1938;32:498-500.
นศพ.เกียรติภูมิ สุทธิพงศ์ (นักศึกษาชั้นปีที่ 5)
นศพ.ศิรประภา ตันเตชสาธิต (นักศึกษาชั้นปีที่ 5)
สายพิณ หัตถีรัตน์ พ.บ., ว.ว. (เวชปฏิบัติทั่วไป)
อ.ว. (เวชศาสตร์ครอบครัว) ผู้ช่วยศาสตราจารย์
ภาควิชาเวชศาสตร์ครอบครัว คณะแพทยศาสตร์
โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
- อ่าน 17,242 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




