บทนำ
ยาต้านอักเสบที่ไม่ใช่สตีรอยด์ (Non-steroidal anti-inflammatory drugs : NSAIDs) เป็นยาที่ออกฤทธิ์ต้านการอักเสบด้วยการยับยั้งเอนไซม์ cyclo-oxygenase (COX) และเป็นยากลุ่มหนึ่งที่มีการใช้กันอย่างกว้างขวางเนื่องจากมีข้อบ่งใช้หลายชนิด. ยากลุ่มนี้มีหลายชนิด ซึ่งอาจแบ่งออกได้เป็น 2 กลุ่ม คือ กลุ่มที่ออกฤทธิ์ยับยั้งเอนไซม์ COX แบบไม่เจาะจง ซึ่งเรียกว่ากลุ่ม traditional NSAIDs หรือ tNSAIDs และกลุ่มที่ออกฤทธิ์ยับยั้งเอนไซม์ COX ชนิด 2 แบบเจาะจง หรือ specific COX-2 inhibitors และเรียกชื่อว่าเป็นยากลุ่ม coxibs.
ยากลุ่ม coxibs นี้พัฒนาเพื่อหวังแก้ไขอาการไม่พึงประสงค์ต่อระบบทางเดินอาหาร ของยากลุ่ม tNSAIDs ที่สำคัญคือ ทำให้เกิด peptic ulcer และเป็นผลให้ยากลุ่ม coxibs ซึ่งมีอาการไม่พึงประสงค์ต่อระบบทางเดินอาหารน้อยกว่า tNSAIDs มีการใช้กันอย่างแพร่หลาย ทว่าภายหลังจากถอนทะเบียนโดยสมัครใจของ rofecoxib ซึ่งเป็นยากลุ่ม coxibs ชนิดหนึ่ง ในเดือนกันยายน พ.ศ. 2547 เนื่องจากพบอันตรายต่อระบบหัวใจและหลอดเลือด ทำให้ยา NSAIDs โดยเฉพาะกลุ่ม coxibs ถูกเฝ้าระวังและติดตามความปลอดภัยมากขึ้น เนื่องจากข้อสงสัยว่าเป็นผลข้างเคียงของ coxibs ทั้งกลุ่ม (class effect) หรือไม่ ซึ่งต่อมาก็พบว่า valdecoxib ต้องยุติการจำหน่ายเมื่อเดือนเมษายน พ.ศ. 2548 เนื่องจากเป็นอันตรายต่อระบบหลอดเลือดและหัวใจ และพบรายงานการเกิดผื่นแพ้ยาที่รุนแรงด้วย ยังไม่ทันที่กระแสความตระหนักอันตรายของยากลุ่ม coxibs จางลง เดือนสิงหาคม พ.ศ. 2550 ที่ผ่านมา the Therapeutic Goods Administration (TGA) ซึ่งเป็นหน่วยงานควบคุมความปลอดภัยของยาประเทศออสเตรเลียได้ยกเลิกการจำหน่ายยา lumiracoxib เนื่องจากพบว่ายานี้มีรายงานที่ทำให้เกิดตับอักเสบที่รุนแรง และต่อมาตามด้วยการยกเลิกทะเบียนยานี้ของประเทศสหราชอาณาจักร เมื่อเดือนพฤศจิกายนรวมถึงประเทศไทยก็ได้มีการเพิกถอนยานี้เมื่อวันที่ 9 มกราคม พ.ศ. 2551.
ดังนั้น NSAIDs จึงเป็นยาอีกกลุ่มหนึ่งที่บุคลากรทางสาธารณสุขจะต้องทราบถึงอันตรายและข้อควรระวังในการใช้.
เภสัชวิทยาและการแบ่งประเภทของยา NSAIDs1-4
ปัจจุบันเป็นที่ทราบกันแล้วว่า COX มีอย่างน้อย 2 isoforms คือ COX1 และ COX2 โดย COX1 พบได้เกือบทุกเนื้อเยื่อ และที่สำคัญพบบริเวณผนังกระเพาะอาหาร เกล็ดเลือด และผนังหลอดเลือดและ ไต มีหน้าที่สร้างพรอสตาแกลนดินส์ที่ควบคุมการตอบสนองทางสรีรวิทยา เช่น พรอสตาแกลนดินส์ที่มีฤทธิ์ปกป้องผนังกระเพาะอาหารจากกรด (cytoprotection) ควบคุมสมดุลการทำงานของไต และควบคุมการแข็งตัวของเลือดโดยผ่านการสร้าง thromboxane A2 (TXA2) (ซึ่งมีฤทธิ์ในการทำให้หลอดเลือดหดตัว และเกล็ดเลือดเกาะกลุ่ม). ส่วน COX2 พบที่เนื้อเยื่อบางส่วนของระบบประสาทส่วนกลาง ไต มีปริมาณเพิ่มขึ้นในเนื้อเยื่ออื่นๆ เมื่อเกิดการอักเสบ โดยทำหน้าที่สร้าง prostanoids ที่เกี่ยวข้องกับกระบวนการเกิดพยาธิสภาพ เช่น การอักเสบ. นอกจากนี้ที่สำคัญ COX2 ยังสร้าง prostaglandin I2 (PGI2) หรือ prostacyclin (ซึ่งมีฤทธิ์ต้าน TXA2 มีฤทธิ์ขยายหลอดเลือดและต้านการเกาะกลุ่มของเกล็ดเลือด).
tNSAIDs ออกฤทธิ์ยับยั้งทั้ง COX1 และ COX2 สามารถแบ่งออกเป็นกลุ่มต่างๆ ได้ตามโครงสร้างทางเคมี ได้แก่ กลุ่ม carboxylic acid เช่น aspirin, salsalate, difliunisal กลุ่ม acetic acids เช่น etodolac, diclofenac, indomethacin, ketorolac, nabumetone กลุ่ม propionic acids เช่น fenoprofen, flurbiprofen, ibuprofen, ketoprofen, naproxen, naproxen sodium, oxaprozin กลุ่ม fenamates เช่น meclofenamate, mefenamic acids กลุ่ม oxicams เช่น piroxicam, meloxicam. นอกจากนี้ การแบ่ง tNSAIDs ตามคุณสมบัติที่แตกต่างกันในการยับยั้ง COX1 และ COX2 กล่าวคือ กลุ่มที่ยับยั้ง COX2 มากกว่า COX1 (preferential COX2 inhibitor โดยยับยั้ง COX1 ด้วยในขนาดสูง) เช่น nimesulide, meloxicam และกลุ่มที่ยับยั้ง COX1 ได้น้อยแต่เมื่อขนาดสูงขึ้นจะยับยั้งได้ เช่น acetaminophen, salsalate และยาที่เหลือจะเป็นกลุ่มยา tNSAIDs ที่ยับยั้ง COX1. การแบ่งลักษณะนี้ช่วยในการหลีกเลี่ยงการใช้ยาที่มีโอกาสเกิด cross-reactions ระหว่างยากลุ่ม NSAIDs ในผู้ป่วยที่มีประวัติ NSAIDs sensitivity.
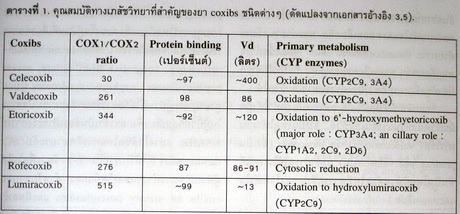
สำหรับ coxibs (ยับยั้ง COX2 เท่านั้น) สามารถแบ่งตามโครงสร้างทางเคมีเป็นกลุ่มที่มีโครงสร้างเป็น sulfonamide ได้แก่ celecoxib, valdecoxib และ parecoxib (ซึ่งเป็น prodrug ของ valdecoxib) กลุ่มที่มีโครงสร้างเป็น sufone ได้แก่ rofecoxib, etoricoxib และกลุ่มที่มีโครงสร้างเป็นอนุพันธ์ของ phenyacetic acid คือ lumiracoxib แม้ว่าความสัมพันธ์ระหว่างโครงสร้างทางเคมีของยากลุ่ม sulfonamides และการแพ้ยายังไม่มีข้อสรุปที่ชัดเจน แต่ว่าเพื่อความปลอดภัยแล้วการทราบว่ายาชนิดใดเป็น sulfonamides ก็มีประโยชน์สำหรับหลีกเลี่ยงโอกาส แพ้ยาในกลุ่มที่เป็น sulfonamides ได้ เนื่องจากว่าการแพ้ sulfonamides เป็นการแพ้ยาที่พบบ่อยชนิดหนึ่ง. นอกจากนี้แล้วคุณสมบัติทางเภสัชจลนศาสตร์ที่สำคัญคือ กระบวนการเปลี่ยนแปลงสภาพยา (drug metabolism) มีประโยชน์ในการทำนายปฏิกิริยาระหว่างยา ตารางที่ 1 สรุปคุณสมบัติทางเภสัชวิทยาที่สำคัญของยา coxibs ชนิดต่างๆ.
อาการไม่พึงประสงค์ที่สำคัญ
อาการไม่พึงประสงค์ต่อระบบทางเดินอาหาร1-3
โดยทั่วไปยากลุ่ม tNSAIDs ทำให้เกิดอาการไม่พึงประสงค์ต่อระบบทางเดินอาหารได้ตั้งแต่อาการรุนแรงน้อย คือ dyspepsia คลื่นไส้ เบื่ออาหาร ปวดท้อง ท้องอืด และท้องเสีย โดยพบประมาณร้อยละ 10-60 รุนแรงระดับเป็นแผลของทางเดินอาหาร โดยเป็น gastric ulcers พบประมาณร้อยละ 11-13 และ duodenal ulcer พบประมาณร้อยละ 7-10 และรุนแรงจนเกิดภาวะแทรกซ้อนที่อันตรายต่อชีวิต ซึ่งได้แก่ เลือดออกจากทางเดินอาหาร กระเพาะทะลุ (perforations) และ gastric outlet obstruction ซึ่งพบได้ประมาณร้อยละ 1.5-4 ต่อคนต่อปี.
อาการไม่พึงประสงค์ต่อระบบทางเดินอาหารเกิดจากการทำลายเซลล์โดยตรง และจากการยับยั้งพรอสตาแกลนดินส์ที่มีหน้าที่สร้างสารปกป้องผนังทางเดินอาหาร. ปัจจัยเสี่ยงของการเกิด ได้แก่ ผู้ป่วย สูงอายุ มีประวัติโรคแผลกระเพาะ หรือมีเลือดออกทางเดินอาหาร โรคหัวใจ จากรวบรวมข้อมูลเชิงประจักษ์เปรียบเทียบความแตกต่างระหว่าง tNSAIDs แต่ละชนิดต่อการเกิดเลือดออกทางเดินอาหาร1 สามารถจัด tNSAIDs เป็นกลุ่มที่มีความเสี่ยงน้อย คือ ibuprofen ยาที่มีความเสี่ยงปานกลาง คือ diclofenac, naproxen และยาที่มีความเสี่ยงมาก คือ piroxicam, ketorolac.
เนื่องจากยา tNSAIDs มีข้อจำกัดสำคัญคือ อันตรายต่อระบบทางเดินอาหารทำให้มีการพัฒนายา coxibs เพื่อนำมาใช้แทน tNSAIDs ซึ่งจากการศึกษาวิจัยทางคลินิกหลายการศึกษาเพื่อเปรียบเทียบความปลอดภัยต่อระบบทางเดินอาหารระหว่าง tNSAIDs และ coxibs พบว่า coxibs สามารถลดอันตรายต่อระบบทางเดินอาหารได้ และเป็นเหตุให้มีการใช้ coxibs กันอย่างแพร่หลาย. อย่างไรก็ตาม ภายหลังจากทราบอันตรายของ coxibs ต่อระบบหัวใจและหลอดเลือด ทำให้จะต้องพิจารณาเลือกใช้ coxibs นี้อย่างรอบคอบมากขึ้น.
นอกเหนือจากการเปลี่ยนมาใช้ยา coxibs เพื่อการป้องกันอันตรายต่อระบบทางเดินอาหารของยา กลุ่ม tNSAIDs ยากลุ่ม proton pump inhibitors (PPIs) และ misoprotol สามารถใช้ป้องกันอันตรายนี้ได้. อย่างไรก็ตาม misoprotol มีอาการไม่พึงประสงค์ที่ทำให้เกิดอาการท้องเสีย และปวดท้อง รวมทั้งห้ามใช้ในหญิงตั้งครรภ์ ดังนั้น ต้องระวังการใช้มากกว่ายากลุ่ม PPIs สำหรับยากลุ่ม H2-receptor antagonists ยังไม่มีข้อมูลที่ยืนยันและอาจจะต้อง มีการใช้ในขนาดสูงด้วยจึงจะสามารถป้องกันอาการไม่พึงประสงค์ต่อทางเดินอาหารจาก tNSAIDs.
อาการไม่พึงประสงค์ต่อระบบหัวใจและหลอดเลือด1,3,6
เป็นที่ทราบดีว่า NSAIDs ทำให้การคั่งของโซเดียมและน้ำ ซึ่งทำให้ความดันเลือดเพิ่มขึ้น แต่อันตรายของ NSAIDs โดยเฉพาะอย่างยิ่ง coxibs ต่อระบบหัวใจและหลอดเลือดคือ การทำลายอวัยวะด้วยภาวะ thromboembolic ได้แก่ กล้ามเนื้อหัวใจตายเฉียบพลัน หลอดเลือดสมองอุดตัน ซึ่งเป็นอันตราย ที่สำคัญเนื่องจากมีความรุนแรงจนอาจเสียชีวิตได้.
นอกจากนี้ valdecoxib/parecoxib ยังทำให้เกิดผื่นผิวหนังที่รุนแรงจนเสียชีวิต จึงเป็นเหตุให้ระงับการใช้ยา valdecoxib สำหรับ parecoxib (ซึ่งเป็น prodrug ของ valdecoxib) ยังสามารถใช้ในกรณีที่จำเป็นโดยผู้ป่วยต้องไม่มีความเสี่ยงของโรคหัวใจและหลอดเลือด.7
ความรู้ในปัจจุบันแสดงว่าทั้ง tNSAIDs และ coxibs เพิ่มความเสี่ยงต่อการเกิดอาการไม่พึงประสงค์ ต่อหัวใจและหลอดเลือดเช่นกัน.
ตารางที่ 2 สรุปข้อมูลจากการศึกษาวิจัยทางคลินิกสำหรับการติดตามผู้ป่วยในระยะยาวของยากลุ่ม coxibs ต่อการเกิดอันตรายต่อระบบหัวใจและหลอดเลือด.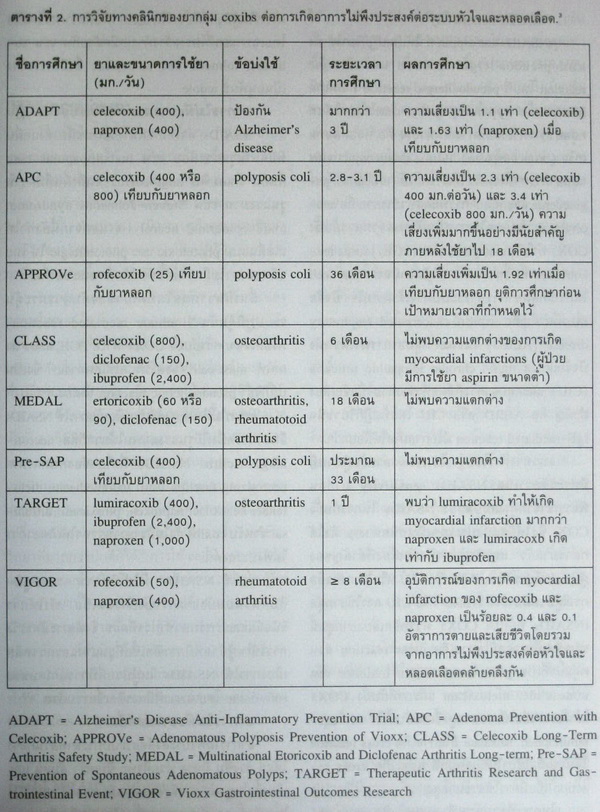
อาการไม่พึงประสงค์ต่อระบบหัวใจและหลอดเลือด เกิดจากการเสียสมดุลของการสร้างและยับยั้ง hemostasis โดย COX2 ซึ่งเป็นเอนไซม์ที่ทำหน้าที่สร้าง vasoprotective prostacyclin ของ endo thelial cells เมื่อถูกยับยั้งด้วย coxibs ทำให้เกิดความไม่สมดุลในการสร้าง prostaglandins TBX2 ที่ไม่ได้ถูก coxibs ยับยั้งเนื่องจาก COX1 ทำงานมากขึ้น และทำให้เกิดการเกาะกลุ่มเกล็ดเลือด (prothrombotic effect) มากขึ้น. อย่างไรก็ตาม tNSAIDs ก็มีผลข้างเคียงต่อระบบหัวใจและหลอดเลือดได้เช่น กับ coxibs ดังนั้น จึงน่าจะมีกลไกอื่นเกี่ยวข้องด้วย.
อาการไม่พึงประสงค์ต่อระบบสมดุลเกลือแร่ และการทำงานของไต2
NSAIDs ทำให้เกิดความผิดปกติของไตได้หลายลักษณะ ได้แก่ acute renal insufficiency, tubulointerstitial nephropathy, hyperkalemia และ renal papillary necrosis โดยเป็นพิษโดยตรง (direct toxicity) และเป็นการยับยั้งการสร้าง local prostaglandins ที่ทำหน้าที่ขยายหลอดเลือดและ ควบคุมการไหลเวียนเลือดของไตผู้ป่วยที่เสี่ยงต่อการไหลเวียนเลือดของไตลดลง ได้แก่ chronic renal insufficiency, congestive heart failure, severe hepatic disease, nephrotic syndrome, ผู้ป่วยสูงอายุ และผู้ป่วยที่ได้รับการรักษาด้วยยาขับปัสสาวะในผู้ป่วยกลุ่มเสี่ยงดังกล่าวจำเป็นต้องเฝ้าระวังการใช้ NSAIDs อย่างใกล้ชิดโดยการติดตามระดับ SCr ก่อนและหลังจากได้รับภายใน 3-7 วัน เพื่อไม่ให้ผู้ป่วยเกิดการทำงานของไตที่แย่ลง สำหรับยากลุ่ม coxibs ลด urinary postaglandins และมีผลทำให้เกิดการคั่งของโซเดียมและโพแทสเซียมเช่นเดียวกับ tNSAIDs ดังนั้น การใช้ยากลุ่มนี้จึงต้องระมัดระวังอันตรายต่อการทำงานของไตเช่นกัน.
อาการไม่พึงประสงค์ต่อตับ2,8
แม้ว่า NSAIDs ทำให้เกิดอาการไม่พึงประสงค์ต่อตับได้น้อยกว่าอาการไม่พึงประสงค์ที่กล่าวมา แต่เมื่อเกิดแล้วจะรุนแรงหากว่าไม่ได้หยุดยาตั้งแต่เริ่มมีความผิดปกติขึ้นโดยบ่งชี้จากเอนไซม์ของตับ.
กลุ่ม tNSAIDs ที่ก่อให้เกิดความผิดปกติต่อตับได้แก่ aspirin, bromfenac, diclofenac, ibuprofen, indomethacin, naproxen, nimesulide, piroxicam และ sulindac8 แต่ยาที่พบบ่อยคือ diclo fenac และ sulindac.2
กลุ่ม coxibs ที่ทำให้เกิดความผิดปกติต่อตับคือ celecoxib โดยทำให้เกิด cholestatic hepatitis ยา lumiracoxib ทำให้เกิดพิษถึงขั้นเสียชีวิตหรือต้องเปลี่ยนตับ บางประเทศจึงยกเลิกการจำหน่าย.9,10 สำหรับประเทศไทยได้มีประกาศของสำนักงานคณะกรรมการอาหารและยา และคำเตือนเกี่ยวกับความเป็นพิษต่อตับของยานี้ ให้ใช้ยานี้กรณีที่จำเป็นโดยใช้ในขนาดต่ำ และระยะเวลาสั้น ไม่ใช้ในผู้ป่วยโรคตับ หรือผู้ที่มีประวัติเอนไซม์ตับสูงขึ้นจากการใช้ยา และไม่ใช้ร่วมกับยาอื่นที่มีอันตรายต่อตับ11และในที่สุด ก็ได้มีการเพิกถอนยานี้เมื่อวันที่ 9 มกราคม พ.ศ. 2551.12
NSAIDs sensitivity4
tNSAIDs และ aspirin ทำให้เกิดปฏิกิริยาได้ ทั้งแบบ pseudoallergic reaction และ allergic reaction โดยที่ pseudoallergic reaction ทำให้เกิด immediate hypersensitivity reaction ได้แก่ กลุ่มอาการทางระบบทางเดินหายใจ คือ หลอดลมหดเกร็ง (bronchospasm) ร่วมกับ rhinoconjuctivitis กลุ่มอาการทางผิวหนัง ได้แก่ ลมพิษ (urticaria)/angioedema และกลุ่มอาการที่มีผลทั่วร่างกาย คือ anaphylaxis โดยกลไกการเกิดเป็นผลจากการยับยั้ง COX1 ทำให้ prostaglandin E2 (PGE2 ) ลดลง leukotrienes เพิ่มขึ้น เกิดการหลั่งฮิสตามีนจาก mast cell ในกรณีกลุ่มอาการทางระบบทางเดินหายใจ ปัจจัยเสี่ยงที่สำคัญคือ aspirin-exacerbated respiratory disease (AERD) ในขณะที่กลุ่มอาการทางผิวหนัง ปัจจัยเสี่ยงสำคัญคือ chronic idiopathic urticaria (CIU) และกลุ่มอาการที่มีผลทั่วร่างกาย ปัจจัยเสี่ยงสำคัญ คือ AERD หรือ CIU โดยที่ปฏิกิริยาชนิด IgE-mediated reaction มีโอกาสเกิดได้น้อยกว่า.
แนวทางการใช้ยา NSAIDs สำหรับผู้ป่วยที่มีประวัติการเกิด NSAIDs sensitivity มาก่อน พิจารณาจากคุณสมบัติของ NSAIDs ในการยับยั้ง COX ซึ่งได้จัดแบ่งประเภทเป็นชนิดต่างๆ ดังได้กล่าวมาแล้ว และพิจารณาปัจจัยเสี่ยงที่สำคัญของ ผู้ป่วยว่ามีประวัติ AERD หรือ CIU หรือไม่ กล่าวคือ กรณีผู้ป่วยมีประวัติ AERD หรือ CIU การใช้ยากลุ่ม tNSAIDs ที่ยับยั้ง COX1 ควรหลีกเลี่ยงยากลุ่มนี้ทุกชนิดเนื่องจากมีโอกาสเกิด cross reaction ส่วนกลุ่มยาที่เป็น preferential COX2 inhibitor เช่น nimesulide, meloxicam และยาที่ยับยั้ง COX1 ได้น้อยแต่เมื่อใช้ยาขนาดสูงขึ้นจะยับยั้งได้ เช่น acetaminophen, salsalate มีโอกาสเกิด cross reaction ได้น้อยเมื่อใช้ยาในขนาดปกติ แต่จะเกิด cross reaction เมื่อมีการใช้ยาขนาดสูง.
ในขณะที่ตามทฤษฎี coxibs เกิด cross reaction สำหรับปฏิกิริยาดังกล่าวน้อย แต่ควรระวังการใช้ในผู้ป่วยที่มีประวัติ AERD หรือหืดจาก NSAIDs โดยเฉพาะยาที่โครงสร้างทางเคมีคล้ายกัน เช่น sulindac, tolmetic และ zomepirac ซึ่งมีโครงสร้างเป็นอนุพันธ์ indole.
อาการไม่พึงประสงค์ต่อผิวหนัง
NSAIDs ทำให้เกิดผื่นได้หลายชนิด ตั้งแต่ผื่นที่มีความรุนแรงน้อย เช่น maculopapular rash ผื่นคัน ผื่นลมพิษ angioedema จนถึงผื่นที่มีความรุนแรงมาก เช่น Steven-Johnsons syndrome, toxic epidermal necrolysis นอกจากนี้ยังทำให้เกิดผื่นแบบ phototoxic และ photoallergic ได้ โดย ชนิดของยาไม่มีความสัมพันธ์กับลักษณะของผื่น.
ผื่นเกิดจากกลไกที่เกี่ยวข้องกับการกระตุ้นระบบภูมิคุ้มกัน (immune mediated reaction) หรือเกิดจากการยับยั้ง COX1 ทำให้ PGE2 ลดลง ส่งผลให้ mast cell หลั่งสารที่ก่อให้เกิดการแพ้ ซึ่งเป็นปฏิกิริยา pseudoallergic reaction นั่นเอง.13,14
อาการไม่พึงประสงค์ที่เกี่ยวข้องกับการใช้ NSAIDs อีกอาการหนึ่งที่มีรุนแรงแต่พบได้ยากก็คือ necrotizing fasciitis. NSAIDs ที่เกี่ยวข้องกับการเกิด necrotizing fasciitis ได้แก่ indomethacin, diclo fenac, ketorolac, naproxen, piroxicam, diflunisal สำหรับ coxibs ยังไม่มีรายงานว่าทำให้เกิดอาการไม่พึงประสงค์นี้.
การใช้ NSAIDs ทำให้เกิดการกดระบบภูมิคุ้มกันจนบดบังอาการของการติดเชื้อ ทำให้การวินิจฉัยและการรักษาช้ากว่าที่ควร จึงต้องระมัดระวังการใช้ในผู้ป่วยที่มีการติดเชื้อที่รุนแรงและควรหลีกเลี่ยงการใช้ NSAIDs ในผู้ป่วยที่มีการอักเสบของ soft-tissue โดยเฉพาะที่มีการติดเชื้อร่วมด้วย.15,16
อาการไม่พึงประสงค์อื่นๆ 2
อาการไม่พึงประสงค์ต่อระบบประสาทส่วนกลาง ได้แก่ ง่วงซึม มึมงง ปวดศีรษะ ซึมเศร้า สับสน และเสียงอื้อในหู นอกจากนี้ ต้องหลีกเลี่ยงการใช้ NSAIDs ในหญิงตั้งครรภ์เนื่องจากเสี่ยงต่อการเกิดเลือดออกของทารกในครรภ์ โดยเฉพาะระยะใกล้คลอด ควรหลีกเลี่ยง NSAIDs ทุกชนิดเนื่องจากอาจจะเร่ง premature closure ของ ductus arteriosus.
ปฏิกิริยาระหว่างยา
โดยทั่วไปปฏิกิริยาระหว่างยา (drug-drug interaction) เกิดได้ 2 ลักษณะใหญ่คือ กลไกทางด้านเภสัชจลนศาสตร์ (pharmacokinetics mechanism) และทางด้านเภสัชพลนศาสตร์ (pharmacodynamics mechanism) เมื่อทราบถึงคุณสมบัติของยาดังกล่าวก็สามารถคาดการณ์ถึงปฏิกิริยาระหว่างยาที่อาจจะเกิดขึ้นกับยาชนิดอื่นได้.
ยากลุ่ม coxibs หลายชนิดมีการเปลี่ยนแปลงสภาพโดยเอนไซม์ cytochrome P450 (CYP) ดังแสดงในตารางที่ 1 เมื่อมีการใช้ยาที่เป็น substrate, inducer หรือ inhibitor ที่เป็น CYP เดียวกับ coxibs ที่เปลี่ยนแปลงสภาพ ก็อาจทำให้เกิดปฏิกิริยาได้. นอกจากนี้ celecoxib เป็นยาที่ยับยั้ง CYP2D6 ดังนั้นยาที่มีการเปลี่ยนแปลงสภาพด้วย CYP2D6 เช่น metoprolol, sedatives, serotonin reuptake inhibitors, tricyclic antidepressants และยา neuroleptics บางชนิด ก็ทำให้ยาเหล่านั้นมีการเปลี่ยนแปลงสภาพลดน้อยลงและเกิดฤทธิ์ทางเภสัชวิทยาที่มากกว่าปกติก็ได้.3 การใช้ celecoxib ร่วมกับ warfarin จำเป็นต้องมีการติดตามอย่างใกล้ชิดเนื่องจากยาทั้ง 2 ชนิดมีการเปลี่ยนแปลงสภาพที่ CYP2C9. นอกจากนี้แล้ว ปฏิกิริยาระหว่าง NSAIDs และยาอื่นๆ ที่สำคัญ คือ lithium, oral hypoglycemics, high-dose methotrexate, antihypertensives, angiotensin-converting enzyme inhibitors, ß-blockers และ diuretics.2
การใช้ NSAIDs อย่างปลอดภัย
การใช้ tNSAIDs โดยลดความเสี่ยงต่ออาการไม่พึงประสงค์ของระบบทางเดินอาหาร ทำได้หลายวิธี ได้แก่ ใช้ยาแก้ปวดชนิดอื่นแทน tNSAIDs (เช่น acetaminophen) ใช้ tNSAIDs ในขนาดต่ำสุดเท่า ที่มีประสิทธิภาพ เนื่องจากฤทธิ์แก้ปวดของ tNSAIDs มีคุณสมบัติเป็น ceiling effect (ซึ่งหมายถึงเมื่อเพิ่มขนาดการใช้ยาถึงระดับสูงสุดที่กำหนดจะไม่สามารถเพิ่มประสิทธิภาพของยาได้แล้ว) การใช้ยากลุ่ม anti-ulcer ร่วมด้วยในผู้ป่วยกลุ่มเสี่ยง หรือห้ามใช้ coxibs ในผู้ป่วยที่มีประวัติเป็นโรคหัวใจขาดเลือด (ischemic heart disease), stroke หรือ congestive heart failure และผู้ป่วยที่เพิ่งทำ coronary artery bypass graft (CABG) เช่นเดียวกับ tNSAIDs การใช้ยากลุ่มนี้ควรใช้ขนาดต่ำสุดที่เกิดประสิทธิภาพและระยะเวลาสั้นที่สุดเท่าที่จะทำได้.1
คำแนะนำในการใช้ NSAIDs จากสำนักงาน คณะกรรมการอาหารและยา ประเทศสหรัฐอเมริกา ดังนี้1
1. ใช้ยาขนาดต่ำสุดและระยะเวลาสั้นสุด.
2. ห้ามใช้ยา coxibs ในผู้ป่วยที่มีความเสี่ยงสูง คือ มีประวัติเป็นโรคหัวใจขาดเลือด stroke หรือ congestive heart failure หรือผู้ป่วยที่เพิ่งทำ CABG.
3. NSAIDs ทุกชนิดมีคำเตือนใน "black box" ถึงความเสี่ยงต่อการเกิดอันตรายต่อระบบทางเดินอาหารและระบบหัวใจและหลอดเลือด.
4. ถ้ายังไม่พิจารณาให้ยากลุ่ม PPI หรือให้ยา coxibs สามารถใช้ tNSAIDs สำหรับผู้ป่วยที่อายุ น้อยกว่า 65 ปี ที่ไม่มีความเสี่ยงต่อระบบทางเดินอาหาร.
5. การใช้ tNSAIDs เพียงชนิดเดียวสำหรับ ผู้ป่วยที่มีประวัติโรคแผลทางเดินอาหาร หรือได้รับ aspirin, steroids หรือ warfarin ไม่เหมาะสม ป่วยกลุ่มนี้ควรได้รับ tNSAIDs ร่วมกับ PPI หรือใช้ coxibs.
6. การใช้ coxibs ร่วมกับ PPI เหมาะสมสำหรับผู้ปวยที่มีความเสี่ยงสูงเป็นพิเศษ เช่น ผู้ป่วยที่มีประวัติแผลทางเดินอาหารและมีการใช้ aspirin และผู้ป่วยที่ใช้ aspirin ร่วมกับสตีรอยด์หรือ warfarin.
สรุป
ข้อมูลเกี่ยวกับความปลอดภัยของยาทุกชนิดรวมถึง NSAIDs เป็นข้อมูลที่จำเป็นต้องมีการติดตาม และอย่างละเอียดรอบคอบ เนื่องจากข้อจำกัดของข้อมูลความปลอดภัยทางด้านยาซึ่งมักจะไม่มีความสมบูรณ์ ทำให้พบอันตรายและอาการไม่พึงประสงค์ชนิดต่างๆเกิดขึ้นสม่ำเสมอภายหลังจากยาได้มีการ นำมาใช้ในทางเวชปฏิบัติ. ยากลุ่ม NSAIDs เป็นยาที่มีการใช้กันมากในเวชปฏิบัติ การพบอาการไม่พึงประสงค์ต่อระบบหัวใจและหลอดเลือด และตับอักเสบที่รุนแรง เป็นเรื่องที่ยืนยันอันตรายจากการใช้ยา จึงจำเป็นต้องมีระบบการเฝ้าระวังความปลอดภัยจากการใช้ยา.
การใช้ COX-2 inhibitors มีประโยชน์สำหรับผู้ป่วยที่มีประวัติเป็นแผลในทางเดินอาหาร, ใช้ยาต้านกันแข็งตัวของเลือด หรือใช้ยากลุ่มสตีรอยด์ และมีประโยชน์กรณีผู้ป่วยที่เป็น aspirin-induced asthma โดยควรใช้ในขนาดน้อยที่สุดเท่าที่มีประสิทธิภาพ และระยะเวลาสั้นที่สุดเท่าที่จะใช้ได้. หากผู้ป่วยมีปัจจัยเสี่ยงต่อระบบหัวใจและหลอดเลือด อาจจะต้องเปลี่ยนเป็นการใช้ยา tNSAIDs หรือยากลุ่มอื่นแทน ในขณะที่ tNSAIDs เองก็มีข้อจำกัดในเรื่องอาการไม่พึงประสงค์ต่อทางเดินอาหาร หากมีการใช้ยากลุ่มนี้จึงต้องมีการใช้ยา PPIs หรือ misoprostol ในผู้ป่วยกลุ่มเสี่ยง ในกรณีที่ต้องมีการใช้ยาเป็นระยะเวลานาน.3
เอกสารอ้างอิง
1. Ong CKS, Lirk P, Tan CH, Seymour RA. An evidenced-based update on nonsteroidal anti-inflammatory drugs. CM & R 2007;5:19-34.
2. Hansen KE, Elliott ME. Osteoarthritis. In : Di-Piro JT, Talbert RL, Yee GC, Matzke GR, Wells BG, Posey LM, eds. Pharmacotherapy : a pathophysiologic approach. 6th ed. New York : Mc-Graw-Hill, 2005.
3. Hinz B, Renner B, Brune K. Drug insight : cyclo-oxygenase-2 inhibitors-a critical appraisal. Nat Clin Pract Rheumatol 2007;3: 552-60.
4. Stevenson DD. Aspirin and NSAID sensitivity. Immunol Allergy Clin N Am 2004;24:491-505.
5. Lyseng-William KA, Curran MP. Lumiracoxib. Drugs 2004;64:2237-46; discussion 2247-8.
6. Ardoin SP, Sundy JS. Update on nonsteroidal anti-inflammatory drugs. Curr Opin Rheumatol 2006;18:221-26.
7. ศูนย์ติดตามอาการไม่พึงประสงค์จากการใช้ผลิตภัณฑ์สุขภาพ สำนักงานคณะกรรมการอาหารและยา. จดหมายข่าว เรื่อง COX-2 inhibitor: ระงับการใช้และจำหน่ายยา Bextraา (Valdecoxib) 11 เมษายน 2548.
8. Teoh NC, Farrell GC. Hepatotoxicity associated with non-steroidal anti-inflammatory drugs. Clin Liver Dis 2003;7:401-13.
9. The Medicines and Health products Regulatory agency. Drug Safety Update. Vol 1 no. 4 November 2007.
10. The Medicines and Health products Regulatory agency. Drug Safety Update. Vol 1 no. 5 December 2007.
11. ศูนย์ติดตามอาการไม่พึงประสงค์จากการใช้ผลิตภัณฑ์สุขภาพ สำนักงานคณะกรรมการอาหารและยา. จดหมายข่าว เรื่อง ความเป็นพิษต่อตับของยา Prexigeา (Lumiracoxib) 18 กันยายน 2550.
12. ศูนย์ติดตามอาการไม่พึงประสงค์จากการใช้ผลิตภัณฑ์สุขภาพ สำนักงานคณะกรรมการอาหารและยา. จดหมายข่าว เรื่อง การเพิกถอนทะเบียนตำรับยา Lumiracoxib มีนาคม 2550.
13. COX-2 inhibitors. In : Aronson JK, Dukes MNF, eds. Side effects of drugs : the international encyclopedia of adverse drug reactions and drug interaction. Amsterdam : Elsevier, 2006:1000-11.
14. Non-steroidal anti-inflammatory drugs (NSAIDs). In : Aronson JK, Dukes MNF, eds. Side effects of drugs : the international encyclopedia of adverse drug reactions and drug interaction. Amsterdam : Elsevier, 2006:2555-75.
15. Browne BA, Holder P, Rupnick. Nonsteroidal anti-inflammatory drugs and necrotizing fas-ciitis. Am J Health-Syst Pharm 1996;53: 265-9.
16. Orlando A, Marrone C, Nicoli N, Tamburello G, Rizzo A, Pagliaro L, et al. Fatal necrotizing fasciitis associated with intramuscular injec- tion of nonsteroidal anti-inflammatory drugs after uncomplicated endoscopic polypectomy. J Infect 2007;54:145-8.
ปราโมทย์ ตระกูลเพียรกิจ ภ.บ., Ph.D., ผู้ช่วยศาสตราจารย์
ภาควิชาเภสัชกรรม คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล
สมิง เก่าเจริญ พ.บ., ศาสตราจารย์ ภาควิชาอายุรศาสตร์
คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
- อ่าน 72,768 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




