โรคจมูกอักเสบชนิดไม่แพ้ คือ โรคที่ทำให้ผู้ป่วยมีอาการคัดจมูก น้ำมูกไหล ที่ไม่ได้มีสาเหตุมาจากการติดเชื้อหรือโรคภูมิแพ้ ซึ่งอาจมีสาเหตุที่ชัดเจนที่สามารถรักษาได้ ไปจนถึงไม่มีสาเหตุ ที่ชัดเจนและยากต่อการรักษา. โรคจมูกอักเสบชนิดไม่แพ้อาจทำให้ผู้ป่วยมีอาการคล้ายกับโรค จมูกอักเสบจากภูมิแพ้ได้ แต่เมื่อทำการตรวจพิเศษโดยการทำ allergic work up และ infectious work up แล้วพบว่าอาการดังกล่าวไม่ได้มีสาเหตุมาจากการติดเชื้อหรือภูมิแพ้ ดังนั้น อาจใช้คำว่า "non-allergic, non-infectious rhinitis" ในสมัยก่อน มักจะใช้คำว่า "vasomotor rhinitis" โดยหมายถึงโรคที่มีความผิดปกติที่มีสาเหตุมาจากความผิดปกติของหลอดเลือด หรือเส้นประสาทในเยื่อบุจมูก ซึ่งไม่มีข้อมูลพิสูจน์ว่ามีความผิดปกติดังกล่าวจริงหรือไม่ โดยมากผู้ป่วยจะมีอาการคัดจมูก หรือมีน้ำมูกไหลลงคอ หรือจาม โดยไม่มีสาเหตุจำเพาะที่ชัดเจน ผู้ป่วยมักคิดว่าเกิดจากสารระคายเคืองต่างๆ ในสิ่งแวดล้อม โดยอาการมักมากขึ้นเมื่อหายใจเอากลิ่นน้ำหอมหรือควันบุหรี่เข้าไป กินอาหารรสจัด หรือมีการเปลี่ยนแปลงของอารมณ์ หรืออากาศรอบข้าง ต่างจากผู้ป่วยโรคจมูกอักเสบจากภูมิแพ้ที่สามารถบอกสาเหตุที่ทำให้เกิดอาการได้ชัดเจน. แพทย์ควรพยายามหาสาเหตุทุกอย่างที่เป็นไปได้ของการอักเสบในโพรงจมูก ก่อนที่จะให้การวินิจฉัยว่าเป็น non-allergic rhinitis of unknown etiology.
เนื่องจากโรคนี้มักทำให้ผู้ป่วยมีอาการตลอดเวลาและอาการค่อนข้างรุนแรง จึงมีพยากรณ์โรคไม่ดีเท่าโรคจมูกอักเสบจากภูมิแพ้.
อุบัติการณ์
อุบัติการณ์ของโรคนี้ในต่างประเทศมีตั้งแต่ร้อยละ 28-601-4 ซึ่งความแตกต่างนี้อาจแสดงถึงคำจำกัดความของโรค และวิธีที่ใช้ในการวินิจฉัยโรคที่แตกต่างกัน. จากสถิติของหน่วยโรคภูมิแพ้ ภาควิชาโสต นาสิก ลาริงซ์วิทยา คณะแพทยศาสตร์ศิริราชพยาบาล ระหว่างปี พ.ศ. 2528-2532 มีผู้ป่วยมารับการทดสอบภูมิแพ้ทางผิวหนังจำนวน 1,615 ราย พบว่ามีผู้ให้ผลลบจัดเป็นโรคจมูกอักเสบชนิดไม่แพ้ร้อยละ 10. ในปี พ.ศ. 2538 ได้ทำการศึกษาผู้ป่วยที่มีอาการเรื้อรังทางจมูกจำนวน 318 ราย พบว่าป่วยเป็นโรคจมูกอักเสบจากภูมิแพ้ร้อยละ 94 และเป็นโรคจมูกอักเสบชนิดไม่แพ้ร้อยละ 6.5
ส่วนใหญ่โรคนี้มักเริ่มมีอาการเมื่ออายุมาก โดยประมาณร้อยละ 70 ของผู้ป่วยมีอายุเกิน 20 ปี ต่างจากโรคจมูกอักเสบจากภูมิแพ้ ที่มักเริ่มมีอาการในช่วงวัยเรียนหรือวัยรุ่น2,6 แสดงว่าการเปลี่ยนแปลง บางอย่างซึ่งเกี่ยวข้องกับอายุ อาจมีส่วนร่วมในการทำให้เกิดโรคนี้.
สาเหตุ
โรคจมูกอักเสบชนิดไม่แพ้ อาจเกิดจากสาเหตุต่างๆได้หลายสาเหตุ (ตารางที่ 1). พยาธิสรีรวิทยาในการเกิดโรคยังไม่ชัดเจน ในรายที่ไม่รู้สาเหตุ (non-allergic rhinitis of unknown etiology) นั้น เชื่อว่าอาจจะเกิดจากการตอบสนองที่มากผิดปกติของเยื่อบุจมูกต่อสารระคายเคืองต่างๆ ในสิ่งแวดล้อม ซึ่งมี afferent sensory pathway ไปยังระบบประสาทส่วนกลาง และให้ efferent limb มาทาง parasympathetic fiber. การตอบสนองที่มากผิดปกตินี้ อาจทำให้มีการหลั่งน้ำมูกมากผิดปกติ หรือคัดจมูกมากผิดปกติ จาก parasympathetic activity ที่เพิ่มขึ้น7 อย่างไรก็ตาม สาเหตุและกลไกของการเพิ่มขึ้นของ parasympathetic activity นี้ไม่ชัดเจน อาจเป็นเพียง variation ของการตอบสนองที่ปกติของเยื่อบุจมูกก็เป็นได้. นอกจากนี้ มีการศึกษาซึ่งแสดงว่า ผู้ป่วยโรคจมูกอักเสบชนิดไม่แพ้ ชนิดที่ไม่รู้สาเหตุนี้ อาจมีความผิดปกติในการทำงานของระบบประสาทอัตโนมัติที่ควบคุมหลอดเลือดในเยื่อบุจมูก โดยตอบสนองต่อการเปลี่ยนแปลงท่าทางของร่างกาย (จากนั่งไปนอน) หรือการกระตุ้นด้วยความเย็นบริเวณใบหน้า ทำให้ nasal airway resistance สูงกว่าคนปกติ.8
จากการศึกษาโดยการตรวจ nasal secretions และ nasal mucosal biopsies ในคนปกติ และผู้ป่วยโรคจมูกอักเสบชนิดไม่แพ้ชนิดที่ไม่รู้สาเหตุ ไม่พบว่ามีความแตกต่างของจำนวนเซลล์ชนิดต่างๆ ที่เกี่ยวข้องกับการอักเสบ เช่น mast cells, IgE-positive cells, eosinophils หรือ biochemical markers อื่นๆ ของปฏิกิริยาการอักเสบระหว่าง 2 กลุ่ม9 แสดงว่าการอักเสบเรื้อรังที่พบได้บ่อยในการอักเสบทั่วไป อาจไม่เกี่ยวข้องกับพยาธิกำเนิดของโรคนี้. ลักษณะที่พบได้บ่อยในโรคจมูกอักเสบชนิดไม่แพ้ชนิดที่ไม่รู้สาเหตุคือ nasal hyperreactivity ซึ่งกลไกการเกิดไม่ทราบแน่นอน. มีการศึกษา nasal hyperreactivity ในผู้ป่วยโรคจมูกอักเสบชนิดไม่แพ้ชนิดที่ไม่รู้สาเหตุโดยใช้ methacholine ซึ่งสามารถกระตุ้นให้เกิด nasal secretion ได้ พบว่าผู้ป่วยกลุ่มนี้มี glandular hyperreactivity10 เมื่อใช้ capsaicin กระตุ้นเยื่อบุจมูกของผู้ป่วยโรคจมูกอักเสบชนิดไม่แพ้ชนิดที่ไม่รู้สาเหตุ พบว่ามี secretory response สูงกว่าคนปกติทั่วไป11 และเมื่อใช้ histamine กระตุ้นก็พบว่า จำนวนครั้งของการจาม และ vascular permeability ของผู้ป่วย กลุ่มนี้สูงกว่าคนปกติ แต่ต่ำกว่าผู้ป่วยโรคจมูกอักเสบจากภูมิแพ้.12 ดังนั้น ลักษณะของ nasal hyperreactivity ในผู้ป่วยกลุ่มนี้อาจเกิดจาก glandular, vascular หรือ neuronal hyperactivity.
ส่วนในรายที่เป็น cold air-induced rhinitis พบว่าเยื่อบุจมูกของผู้ป่วยกลุ่มนี้ มีความผิดปกติในการทำให้อากาศอุ่นและชื้นขึ้น โดย cold air จะทำให้เกิด hyperosmolality ของ epithelial lining fluid และกระตุ้นให้ mast cell หลั่ง mediators ออกมา ซึ่งจะไปกระตุ้น nasal sensory nerve endings ทำให้มีอาการน้ำมูกไหล หรือคัดจมูก.13,14 ส่วนในรายที่กินอาหารรสจัดแล้วมีน้ำมูกไหล (hot food-induced rhinitis) เกิดจากการกระตุ้นผ่าน sensory nerve ในจมูก โดยเฉพาะในอาหารที่ใส่พริก. ตัวกระตุ้นที่สำคัญคือ capsaicin ซึ่งเป็นตัวกระตุ้นที่แรงต่อ sensory nerve15 และส่งผลไปยัง efferent parasympathetic nerve ทำให้เกิดอาการน้ำมูกไหล16 ในรายที่เป็น aspirin hypersensitivity เชื่อว่าเกิดจากความผิดปกติของ leukotriene pathway.17
อาการ
ส่วนใหญ่ผู้ป่วยจะมีอาการคัดจมูก หรือมีน้ำมูกไหลลงคอ หรือจาม โดยไม่สามารถหาปัจจัยชักนำที่จำเพาะได้ แต่มักมีอาการตามหลังการสัมผัส non-specific stimuli ต่างๆ เช่น ควัน, กลิ่นที่รุนแรง, หลังดื่มเครื่องดื่มที่ผสมแอลกอฮอล์, หลังกินอาหารเผ็ดจัด หรือสัมผัสอากาศที่เย็น. อาการส่วนใหญ่จะมีอาการคล้ายโรคจมูกอักเสบจากภูมิแพ้ แต่มีอาการคัดจมูกเป็นอาการนำ อาการคันจมูกและจามพบได้น้อย และมักไม่มีอาการทางตาร่วมด้วย ยกเว้นในราย ที่เป็น gustatory หรือ cold air-induced rhinitis ซึ่งอาการเด่น คือ น้ำมูกไหล.
อาการแสดง
จากการตรวจร่างกายโดย anterior rhinoscopy มักพบเยื่อบุจมูกที่บวม อาจมีน้ำมูกใสๆ หรือความผิดปกติทางกายวิภาคในจมูก ที่ทำให้คัดจมูกเพิ่มขึ้น เช่น ผนังกั้นช่องจมูกคด หรือมี air cell อยู่ใน middle turbinate (concha bullosa).
การวินิจฉัยโรค
ควรให้การวินิจฉัยโรคจมูกอักเสบชนิดไม่แพ้ ชนิดที่ไม่รู้สาเหตุ เมื่อไม่สามารถหาสาเหตุอื่นๆ ของ non-allergic rhinitis ได้แล้ว (ตารางที่ 1) และต้องวินิจฉัยแยกโรคกับโรคจมูกอักเสบจากภูมิแพ้ และโรคจมูกอักเสบจากการติดเชื้อด้วย (ตารางที่ 2).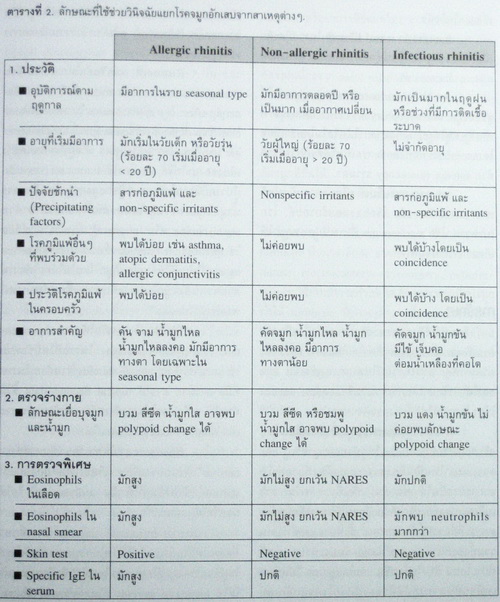
1. ประวัติ
ควรซักประวัติอาการของผู้ป่วยตั้งแต่เริ่มเป็นว่าเป็นมานานเพียงใด สัมพันธ์กับปัจจัยชักนำบางอย่างหรือไม่ ใช้ยาอะไรเป็นประจำทั้งยากิน ยาหยอด หรือยาพ่นจมูก มีอาการที่บ่งบอกถึงโรคทาง systemic หรือไม่ อาชีพของผู้ป่วย ซึ่งอาจชี้นำว่าผู้ป่วยอาจอยู่ในสภาวะแวดล้อมบางอย่าง หรือสัมผัสกับสารเคมีบางอย่าง มีประวัติอุบัติเหตุนำมาก่อนมีอาการหรือไม่.
2. การตรวจร่างกาย
ควรตรวจ ตา หู คอ จมูก ปอด (มี wheezing หรือไม่) และผิวหนัง (มีลักษณะของ urticaria หรือไม่) โดยเฉพาะในจมูก เพื่อหาสาเหตุของเยื่อบุจมูกอักเสบ โดยเริ่มตั้งแต่ลักษณะภายนอก รูปร่างของจมูกที่ผิดปกติไป อาจบ่งบอกถึงอุบัติเหตุที่ผู้ป่วย เคยได้รับ หรือ expanding mass ภายใน ควรตรวจบริเวณ nasal valve ด้วย ซึ่งเป็นบริเวณที่มีความต้านทานต่อ air flow สูงที่สุดว่ามีความผิดปกติหรือไม่ เช่น มีการตีบแคบ เนื่องจากมีการสูญเสีย cartilaginous support ควรตรวจ nasal airflow โดย ใช้ไม้กดลิ้นมาอังที่รูจมูก เพื่อดูขนาดของลมหายใจที่ออกมาจากจมูก แล้วกระทบกับไม้กดลิ้น ตรวจดู ลักษณะของผนังกั้นช่องจมูก เยื่อบุจมูก turbinate และลักษณะของ secretion ในช่องจมูก นอกจากนี้ ควรตรวจอวัยวะดังกล่าวหลังให้ topical decongestant ด้วย ซึ่งจะทำให้เห็นบริเวณต่างๆ ในจมูกชัดเจนยิ่งขึ้น.
3. การตรวจพิเศษ
3.1 การตรวจเพื่อแยกจากโรคจมูกอักเสบจากภูมิแพ้ เช่นการทำ skin test หรือหา specific IgE ซึ่งจะช่วยในการวินิจฉัยแยกโรคกับโรคจมูกอักเสบจากภูมิแพ้ โดยผู้ป่วยโรคจมูกอักเสบชนิดไม่แพ้ มักให้ผลลบต่อ skin test และ serum IgE มักอยู่ในระดับปกติ.
3.2 Nasal cytology อาจทำการตรวจได้หลายวิธี เช่น การสั่งน้ำมูกในกระดาษและนำมาทาบนแผ่นสไลด์ หรือการทำ nasal scraping ก็จะช่วยในการวินิจฉัยแยกโรคผู้ป่วยโรคจมูกอักเสบชนิดไม่แพ้ มักไม่พบ eosinophils จาก nasal cytology การที่มี eosinophils สูง บ่งบอกถึงการตอบสนองที่ดีต่อการรักษาด้วย intranasal steroids.18,19 eosinophils ที่ตรวจพบในปริมาณที่สูงจาก nasal cytology อาจพบได้ในโรคจมูกอักเสบจากภูมิแพ้ หรือ non-allergic rhinitis with eosinophilia syndrome (NARES) ซึ่งเป็นโรคที่ผลการตรวจ skin test มักได้ผลลบ แต่มี eosinophils มากใน nasal smear. ผู้ป่วย NARES มีโอกาสเกิดไซนัสอักเสบ และริดสีดวงจมูกได้สูง ในรายที่มีการอักเสบในจมูกจากโรคติดเชื้อ ก็จะพบ neutrophils, lymphocytes และ plasma cells เพิ่มขึ้น.
3.3 Imaging เช่น การส่งตรวจ plain film ไซนัส (film PNS) หรือ CT scan จมูกและไซนัส ซึ่งควรทำในกรณีสงสัยว่าผู้ป่วยมีไซนัสอักเสบ หรือเนื้องอกในไซนัส.
3.4 การทำ nasal biopsy ในรายที่สงสัยเนื้องอกของจมูกและไซนัส หรือ systemic granulomatous diseases ต่างๆ.
3.5 Nasal endoscopy เป็นการส่องเข้าไปดูช่องจมูก และ nasopharynx ว่ามีความผิดปกติที่เป็นสาเหตุให้ผู้ป่วยเกิดอาการได้หรือไม่โดยละเอียด โดยเฉพาะบริเวณที่ไม่สามารถเห็นได้ด้วยการตรวจด้วย anterior rhinoscopy ธรรมดา.
3.6 การเจาะเลือด เพื่อหาความผิดปกติทาง metabolic เช่น โรคของต่อมธัยรอยด์, โรคเบาหวาน, โรค autoimmune ที่อาจเป็นสาเหตุทำให้เกิดอาการทางจมูกได้.
การรักษา
จากประวัติ การตรวจร่างกาย และ/หรือการตรวจพิเศษ เมื่อพบสาเหตุที่ทำให้เกิดอาการ ควรรักษาตามสาเหตุ. ส่วนในรายที่ไม่พบสาเหตุชัดเจน อาจลองให้การรักษาโดยการควบคุมสิ่งแวดล้อม และการใช้ยาในรายที่ไม่ดีขึ้นจึงอาจพิจารณาผ่าตัด.
1. การป้องกันและควบคุมสิ่งแวดล้อม โดยอธิบายถึงโรคที่ผู้ป่วยเป็น ให้ผู้ป่วยและญาติรับรู้ และ ควรแนะนำให้หลีกเลี่ยงสารระคายเคืองที่อาจทำให้อาการมากขึ้นได้ เช่น ฝุ่น, กลิ่นที่แรง, ควัน, การเปลี่ยนแปลงของอากาศและอุณหภูมิอย่างเฉียบพลัน, สภาวะที่มีความชื้นในอากาศต่ำทั้งที่บ้านและที่ทำงาน รวมทั้งออกกำลังกายสม่ำเสมอ รับประทานอาหารที่มีประโยชน์ มีจิตใจที่สดชื่น แจ่มใสอยู่เสมอ ไม่เครียด เหมือนกับการปฏิบัติตัวของผู้ป่วยโรคจมูกอักเสบจากภูมิแพ้ นอกจากนั้น อาการคัดจมูกมักมากขึ้นเมื่อผู้ป่วยนอนหงาย การแนะนำให้ผู้ป่วยนอนศีรษะสูงขึ้นเล็กน้อย ก็อาจทำให้อาการคัดจมูกดีขึ้นบ้าง.
2. การรักษาโดยการให้ยาระงับอาการ โดยควรจะแบ่งผู้ป่วยออกเป็นกลุ่มๆ โดยดูจากอาการที่ผู้ป่วยมีมากเป็นหลัก เช่น กลุ่มที่มีอาการน้ำมูกไหลเป็นอาการหลัก (runners) หรือมีอาการคัดจมูกเป็นอาการหลัก (blockers) หรือมีอาการจามเป็นอาการหลัก (sneezers).
- Runners อาจเริ่มต้นให้การรักษาด้วย first-generation antihistamine ซึ่งมี anticholinergic effect โดย antihistamine ใน ethanolamine class เช่น diphenhydramine มีฤทธิ์ anticholinergic มากที่สุด. ในรายที่ไม่ได้ผล หรือผู้ป่วยทนผลข้างเคียงของยาไม่ได้ อาจลองใช้ intranasal steroids. ผู้ป่วยบางรายโดยเฉพาะผู้ชายสูงอายุ อาจมีอาการน้ำมูกไหลมาก และไม่ตอบสนองต่อการรักษาด้วย antihistamine หรือ intranasal steroids ควรเลือกใช้ ipratropium bromide ซึ่งเป็น anticholinergic agent ที่ได้ผลดีในการลดน้ำมูก โดยไม่ได้ทำให้ความสามารถของจมูกในการเพิ่มความชื้นแก่อากาศที่หายใจเข้าไปลดลง.20
- Blockers อาจเริ่มให้ oral decongestant เช่น pseudoephedrine ในรายที่ไม่มีข้อห้ามใช้ และอาจให้ intranasal steroids ร่วมด้วย ในรายที่มีอาการมาก อาจให้ topical decongestant ร่วมด้วยได้ แต่ไม่ควรให้นานเกินกว่า 10 วัน เพราะจะเกิด rhinitis medicamentosa ได้.
- Sneezers อาจให้การรักษาด้วย antihistamine เพียงอย่างเดียว หรือจะเพิ่ม intranasal steroids เข้าไปด้วยก็ได้ เมื่อ antihistamine ไม่ได้ผลหรือได้ผลน้อย.
สำหรับ intranasal steroids มีการศึกษา ที่แสดงให้เห็นถึงประสิทธิภาพในการลดอาการคัดจมูก ในผู้ป่วยโรคจมูกอักเสบชนิดไม่แพ้,22 จึงมีการแนะนำให้ใช้ intranasal steroids เป็นการรักษาลำดับแรก. ในทางปฏิบัติ อาจให้ผู้ป่วยลองใช้ยาชนิดนี้ประมาณ 2 สัปดาห์ (therapeutic trial) หลังจากนั้น ควรนัดมาดูการตอบสนองต่อยา ถ้าอาการไม่ดีขึ้นก็ควรหยุดยาเสีย. ในรายที่อาการดีขึ้น ควรให้ใช้อย่างต่อเนื่อง แล้วค่อยๆ ลดขนาดยาลง เหลือขนาดน้อยที่สุด ที่จะคุมอาการของผู้ป่วยได้.
ในรายที่เป็น rhinitis medicamentosa ควรจะหยุดยาที่เป็นสาเหตุ ในรายที่เกิดจากการใช้ topical decongestant มานาน ควรให้ oral prednisolone 30-40 มก./วัน เป็นเวลา 5-7 วัน และให้ oral decongestant และ intranasal steroids ร่วมด้วย จะสามารถลดอาการคัดจมูก หลังหยุดการใช้ยา topical decongestant ได้ หลังจากนั้น 1 สัปดาห์ ถ้าผู้ป่วยอาการดีขึ้น ก็หยุด oral prednisolone ได้ แล้วค่อยๆ ลด intranasal steroids และ oral decongestant ลงเรื่อยๆ จนกว่าผู้ป่วยจะมีอาการดีขึ้น
นอกจากนี้ได้มีการรักษาผู้ป่วยโรคจมูกอักเสบชนิดไม่แพ้ ชนิดที่ไม่รู้สาเหตุ โดยการกระตุ้นด้วย capsaicin (neuronal desensitization) ซึ่งเชื่อว่าจะไปกระตุ้น c-fibers ที่อยู่ในจมูก ให้หลั่ง neuropeptides โดยเฉพาะ tachykinins ออกมาให้หมด ทำให้ไม่เหลือ neuropeptides ที่จะทำให้เกิด nasal hyperreactivity พบว่าทำให้อาการดีขึ้นเป็นสัปดาห์ถึงเป็นเดือน.23,24 อย่างไรก็ตาม capsaicin ทำให้ผู้ป่วยมีอาการแสบจมูกมาก ซึ่งเป็นข้อเสีย สำหรับการรักษาโดยวิธีนี้.
3. การรักษาโดยการผ่าตัด
อาการของผู้ป่วยส่วนใหญ่มักควบคุมได้โดยการใช้ยา ผู้ป่วยส่วนหนึ่งที่อาการไม่ดีขึ้น แม้ให้การรักษาอย่างเต็มที่ กลุ่มนี้อาจต้องพิจารณาใช้วิธีผ่าตัดรักษา ซึ่งผลของการผ่าตัดนั้นแตกต่างกันไปในแต่ละราย และยังไม่มีผลดีในระยะยาวที่ชัดเจน. จุดประสงค์ของการผ่าตัดในผู้ป่วยโรคจมูกอักเสบชนิดไม่แพ้ ส่วนใหญ่คือ การทำจมูกให้โล่งมากขึ้น เพื่อบรรเทาอาการคัดจมูกของผู้ป่วย และเพื่อที่จะทำให้การรักษาโดยใช้ยาเฉพาะที่ เช่น intranasal steroids มีประสิทธิภาพมากยิ่งขึ้น แต่ไม่ได้ทำให้โรคนี้ ซึ่งมีความผิดปกติที่เยื่อบุจมูกหายขาด.
3.1 การผ่าตัด nasal septum และ nasal valve
ในรายที่มีผนังกั้นช่องจมูกคด ที่อาการคัดจมูกไม่ดีขึ้น หลังได้รับการรักษาด้วย intranasal steroids หรืออาการดีขึ้นแต่ไม่มาก อาจพิจารณาทำ septoplasty เพื่อแก้ไขภาวะการอุดกั้นของลมหายใจ ผู้ป่วยบางรายโดยเฉพาะผู้ป่วยสูงอายุ อาจมีอาการคัดจมูกเนื่องจาก nasal valve area แคบ ซึ่งอาจเกิดจาก sagging ของ lower lateral cartilage หรือการสูญเสีย cartilaginous support หรือเกิดจากส่วนหน้าของ inferior turbinate มีขนาดใหญ่ การผ่าตัดแก้ไขความผิดปกติเหล่านี้จะทำให้อาการคัดจมูกดีขึ้นได้.
3.2 การผ่าตัด turbinate
โดยก่อนผ่าตัด ต้องแน่ใจว่า อาการคัดจมูกของผู้ป่วย เกิดจาก turbinate ที่โต การทำให้ turbinate มีขนาดเล็กลง อาจทำได้โดยการใช้ silver nitrate, electrocautery, cryosurgery, radiofrequency วิธีดังกล่าวจะทำให้เกิด fibrosis ของเยื่อบุจมูก ทำให้ turbinate มีขนาดเล็กลง ซึ่งพบว่าผลที่ได้มักเป็นเพียงชั่วคราว อาจมีอาการคัดจมูกกลับมาได้ใหม่ หรืออาจผ่าตัดลดขนาดของ turbinate โดยตัดเยื่อบุที่คลุม turbinate ออกอย่างเดียว หรือร่วมกับการตัดกระดูก turbinate ข้างใต้ ก็ช่วยทำให้อาการคัดจมูกดีขึ้นได้.
3.3 การผ่าตัดลดน้ำมูก
โดยการทำ vidian neurectomy ซึ่งจะช่วยลดอาการในกลุ่ม runners ได้ดีกว่า blockers ซึ่งจากการติดตามผู้ป่วยในระยะยาว พบว่ามีอาการน้ำมูกไหลขึ้นมาได้อีกหลังผ่าตัด ซึ่งเกิดจาก vidian nerve regeneration. การผ่าตัดนี้มีผู้นิยมทำน้อยลงเพราะการใช้ ipratropium bromide มักให้ผลการรักษาที่ดีในกลุ่มผู้ป่วยดังกล่าว.
ภาวะแทรกซ้อน
พบได้เช่นเดียวกับโรคจมูกอักเสบจากภูมิแพ้ (อ่านในวารสารคลินิกฉบับเดือนกรกฎาคมและสิงหาคม 2551).
เอกสารอ้างอิง
1. Mullarkey MF, Hill JS, Webb DR. Allergic and non-allergic rhinitis : their characterization with attention to the meaning of nasal eosinophilia. J Allergy Clin Immunol 1980; 65:122-6.
2. Mygind N, Dirksen A, Johnsen NJ, Weeke B. Perennial rhinitis : an analysis of skin testing, serum IgE, and blood and smear eosinophilia in 201 patients. Clin Otolaryngol 1978; 3:189-96.
3. Viner AS, Jackman N. Retrospective survey of 1271 patients diagnosed as perennial rhinitis. Clin Allergy 1976; 6:251-9.
4. Wittig HJ, McLaughlin ET, Leifer KL, Bellott JD. Risk factors for the development of allergic disease : analysis of 2,190 patient records. Ann Allergy 1978; 41:84-8.
5. พีรพันธ์ เจริญชาศรี, ฉวีวรรณ บุนนาค. โรคจมูกอักเสบชนิดไม่แพ้. ใน : ปกิต วิชยานนท์, สุกัญญา โพธิกำจร, เกียรติ รักษ์รุ่งธรรม, บรรณาธิการ. Allergy 2000s : ตำราโรคภูมิแพ้. กรุงเทพฯ : โรงพิมพ์ชวนพิมพ์, 2541:355-65.
6. Togias A. Age relationships and clinical features of non-allergic rhinitis. J Allergy Clin Immunol 1990; 85:182 (abstract).
7. Rouadi PW, Naclerio RM. Vasomotor rhinitis. In : Gates GA, ed. Current therapy in otolaryngology-head and neck surgery. St. Louis : Mosby, 1998: 505-13.
8. Altissimi G, Gallucci L, Rossetti M, Simoncelli C. Diagnosing nasal hyperreactivity with positional rhinomanometry. Ann Oto Rhino Laryngol 1996; 105:901-4.
9. Blom HM, Godthelp T, Fokkens WJ, et al. Mast cells, eosinophils and IgE-positive cells in the nasal mucosa of patients with vasomotor rhinitis. Eur Arch Oto-Rhino-Laryngol 1995; 252:S33-S9.
10. Borum P. Nasal methacholine challenge. A test for the measurement of nasal reactivity. J Allergy Clin Immunol 1979; 63:253-7.
11. Stjarne P, Lundblad L, Anggard A, Lundberg J. Local capsaicin treatment of the nasal mucosa reduces symptoms in patients with non- allergic nasal hyperreactivity. Am J Rhinol 1991; 5:145-51.
12. Togias A, Proud D, Kagey-Sobotka A, Lichtenstein LM, Naclerio RM. Cold dry air and histamine induce more potent responses in perennial rhinitis compared to normal individuals. J Allergy Clin Immunol 1991; 87:148 (abstract).
13. Togias AG, Naclerio RM, Proud D, et al. Nasal challenge with cold, dry air results in the production of inflammatory mediators: possible mast cell involvement. J Clin Invest 1985; 76:1375-81.
14. Togias AG, Proud D, Kagey-Sobotka A, et al. The osmolality of nasal secretions increases when inflammatory mediators are released in response to inhalation of cold, dry air. Am Rev Respir Dis 1988; 137:625-9.
15. Holzer P. Capsaicin : cellular targets, mechanisms of action, and selectivity for thin sensory neurons. Pharmacol Rev 1991; 43:143-201.
16. Raphael GD, Hauptschein-Raphael M, Kaliner MA. Gustatory rhinitis. Am J Rhinol 1989; 3:145-9.
17. Israel E, Fischer AR, Rosenberg MA, et al. The pivotal role of 5-lipoxygenase products in the reaction of aspirin sensitive asthmatics to aspirin. Am Rev Respir Dis 1993; 148:1447-51.
18. Small P. Beclomethasone dipropionate nasal aerosol in adult patients with ragweed seasonal rhinitis. Ann Allergy 1982; 49:20-2.
19. Balle VH, Pedersen U, Engby B. Allergic perennial and non-allergic, vasomotor rhinitis treated with budesonide nasal spray. Rhinology 1980; 18:135-42.
20. Assanasen P, Baroody FM, Rouadi P, Naureckas E, Solway J, Naclerio RM. Ipratropium bromide increases the ability of the nose to warm and humidify air. Am J Respir Crit Care Med 2000; 162:1031-7.
21. McAllen MK, Langman MJ. A controlled trial of dexamethasone snuff in chronic perennial rhinitis. Lancet 1969; 1:968-71.
22. Malm L, Wihl JA. Intra-nasal beclomethasone dipropionate in vasomotor rhinitis. Acta Allergol 1976; 31:245-53.
23. Lacroix JS, Buvelot JM, Polla BS, Lundberg JM. Improvement of symptoms of non- allergic chronic rhinitis by local treatment with capsaicin. Clin Exp Allergy 1991; 21:595-600.
24. Marabini S, Ciabatti PG, Polli G, Fusco BM, Geppetti P. Beneficial effects of intranasal applications of capsaicin in patients with vasomotor rhinitis. Eur Arch Otorhinolaryngol 1991; 248:191-4.
ปารยะ อาศนะเสน พ.บ.,
ผู้ช่วยศาสตราจารย์ สาขาโรคจมูกและโรคภูมิแพ้
ภาควิชาโสต นาสิก ลาริงซ์วิทยา
คณะแพทยศาสตร์ศิริราชพยาบาล
มหาวิทยามหิดล
- อ่าน 25,074 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




