ต้นกำเนิดองค์ความรู้ทางการแพทย์นั้นเริ่มจากความพยายามรักษาโรคภัยไข้เจ็บต่างๆ มีการลองผิด ลองถูก บันทึกสืบทอดจากรุ่นสู่รุ่น ต่อมาได้ผนวกกับหลักเกณฑ์การคิดค้นทดลองทางวิทยาศาสตร์ ในยุคแรกนั้นมีลักษณะของการตั้งรับรักษาโรคที่เห็นได้ชัดเป็นหลักด้วยการพัฒนาทักษะทางการแพทย์ คือ เห็นโรค รู้จักโรค และรู้วิธีรักษาโรค.
ต่อมาเมื่อองค์ความรู้ขยายทั้งในด้านกว้างและลึก เราเริ่มเข้าใจพยาธิกำเนิดโรค และปัจจัยเสี่ยงการเกิดโรคมากขึ้นๆ ตามลำดับ.
หากจะพิจารณาโรคภัยตามธรรมชาติอาจแบ่งได้เป็น 2 กลุ่มใหญ่ ๆ คือ 1. โรคที่รักษาได้หายขาด และ 2. รักษาไม่ได้หายขาด.
ต้องยอมรับว่าวิทยาการทางการแพทย์สมัยใหม่นั้นได้รับการยอมรับกว้างขวางรวดเร็ว ก็เนื่องด้วยมีผลงานรักษาโรคกลุ่มที่สามารถรักษาได้หายขาดได้ผลดีเป็นที่ประจักษ์. นอกจากนี้ วงการแพทย์เรายังได้ริเริ่มแนวคิดแบบแผนงานเวชศาสตร์ป้องกัน เพื่อรับมือสำหรับกลุ่มโรคที่ไม่สามารถรักษาได้หายขาด เหตุผลเบื้องลึกก็เพื่อเสริมความสมบูรณ์ขององค์ความรู้ทางการแพทย์ทั้งหมดนั่นเอง.
เพื่อให้เห็นภาพทักษะสมบูรณ์แบบทางการแพทย์ชัดเจน ซึ่งระบุไว้ตามเกณฑ์มาตรฐานวิชาชีพเวชกรรม 2545 อาจใช้สัญลักษณ์หยิน หยาง สื่อความสัมพันธ์สอดคล้อง ทั้งการแพทย์เชิงรับและการแพทย์เชิงรุก ดังแผนภาพที่ 1.

ในปัจจุบันงานเวชศาสตร์ป้องกันก้าวหน้าเข้าถึงประชาชนอย่างรวดเร็ว โลกเข้าสู่ยุคการแข่งขันทางธุรกิจ วงการแพทย์ไหลตามกระแสวัตถุนิยมอย่างไม่อาจปฏิเสธได้ เราเริ่มเห็นโปรแกรมตรวจสุขภาพประจำปีตามโรงพยาบาลเอกชนตั้งราคาเสนอขายประชาชนอย่างหลากหลาย เมื่องานการแพทย์เริ่มกลายสภาพเป็นสินค้า จึงเกิดคำถามเป็นเงาตามตัวว่า สินค้าดังกล่าวมีคุณภาพสมราคาหรือไม่ สินค้า ดังกล่าวมีการปนเปื้อนให้เกิดอันตรายต่อชีวิตผู้บริโภคอย่างไร.
ในอดีตที่ผ่านมาแนวทางการตรวจรักษาโรคของแพทย์ส่วนใหญ่ที่มาจากการเรียนรู้ต่อๆ กันมา เมื่อองค์ความรู้ทาง evidence based medicine ได้เปลี่ยนยุคสมัยทางการแพทย์อีกครั้งในระยะ 20 ปี มานี้ ยังผลให้ที่มาของแนวทางและหลักเกณฑ์ทางเวชปฏิบัติเดิมซึ่งมีที่มาหลัก จากความเห็นของผู้เชี่ยว ชาญได้รับการปรับเปลี่ยนสู่รูปแบบของ "แนวทางเวชปฏิบัติ" (guideline) ที่เริ่มเห็นแพร่หลายในปัจจุบัน ซึ่งมีที่มาจากข้อมูลอิงหลักฐานที่ได้ถูกนำมา จัดวิเคราะห์อย่างเป็นระบบ (systematic review).
อย่างไรก็ดี การเลือกใช้แนวทางเวชปฏิบัติใดๆ นั้น แพทย์ผู้ใช้มีความจำเป็นต้องเข้าใจเหตุผลเบื้องหลัง ที่มาของข้อมูล และจุดประสงค์หลักของการตรวจคัดกรอง อย่างถ่องแท้. นอกจากนี้ แพทย์ผู้ใช้ยังต้อง เข้าใจว่าทุกแนวทางเวชปฏิบัติมีข้อจำกัด ไม่สามารถนำไปใช้เป็นบรรทัดฐานที่เหมือนกันในสังคมและ บริบทที่ต่างกันได้เสมอไป.
พื้นฐานหลักในการใช้แนวทางเวชปฏิบัติเป็นเครื่องมือทางเวชปฏิบัติเพื่อให้การทำงานของแพทย์เรามีคุณค่านั้น ยังคงต้องกลับย้อนไปที่ทัศนคติของแพทย์ ในการที่จะมีพรหมวิหารธรรม ความสัตย์ซื่อจริงใจ ในการดูแลผู้ป่วย เข้าใจและใส่ใจที่จะค้นหาลำดับความสำคัญของการตรวจคัดกรองที่แตกต่างกันในผู้ป่วยแต่ละราย โดยเคารพสิทธิและความเห็นของผู้ป่วยเป็นสำคัญ (Individual informed choice และ Tailor made screening program).
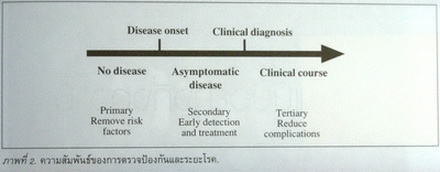
นอกจากนี้ การรุกในโรคที่ควรรุก ในช่วงระยะโรคที่เหมาะสม (พิจารณาความสัมพันธ์ของการตรวจป้องกันและระยะโรคจากแผนภาพที่ 2) ในลักษณะ การตรวจคัดกรองความเสี่ยงต่อการเกิดโรค ซึ่งสามารถเห็นตัวอย่างได้โดยเฉพาะในกลุ่มโรคหัวใจและหลอดเลือดที่มีข้อมูลวิจัยยืนยันประสิทธิผลการรุกลดปัจจัยเสี่ยงที่เปลี่ยนแปลงได้ (modifiable risk factors) สรุปประโยชน์ชัดว่าทำให้ประชาชนและสังคมโดยรวม มีสุขภาพและอายุขัยดีขึ้นจริง.
อย่างไรก็ดี มีตัวอย่างการตรวจคัดกรองบางกรณีที่แสดงถึง "การรุกไม่ตรงเป้า" และเริ่มเป็นข้อถกเถียง ในวงการเวชปฏิบัติ เช่น กรณีการพิจารณาคุณค่าการตรวจคัดกรองโรคหลอดเลือดหัวใจตีบโดยการตรวจภาพรังสีคอมพิวเตอร์ดูลักษณะการตีบของหลอดเลือด ซึ่งแม้จะตรวจจนทราบได้ว่ามีหลอดเลือดหัวใจตีบ กลับไม่มีข้อมูลยืนยันใดๆ ว่าการให้การรักษาแต่เนิ่นๆ มีประโยชน์ลดอัตราตายจากตัวโรคได้ แม้จะทำการตรวจตามพื้นฐานวิทยาศาสตร์การแพทย์ ผลลัพธ์กลับได้ไม่ตรงวัตถุประสงค์หลักของการตรวจคัดกรอง ต่างจากการตรวจคัดกรองโรคมะเร็งบางชนิด ซึ่งมีข้อมูลยืนยันชัดเจนว่าหากพบเร็ว มีผลเปลี่ยนแปลงประสิทธิภาพการรักษาได้.
การรุกที่เหมาะสมในโรคที่สมควรรุก จึงหมายถึง เมื่อการตรวจคัดกรองโรคหลอดเลือดหัวใจตีบไม่มีประโยชน์แน่ชัด การรับมือที่น่าจะได้ประโยชน์ดีกว่าคือ การพร้อมใจกันลงมือรุกไปที่ระยะเสี่ยงก่อนเกิดโรค (screening for risk) ปรับแก้ความเสี่ยง ซึ่งมีข้อมูลยืนยันชัดเจนแล้วว่ามีประโยชน์กับผู้ป่วย (เช่น ส่งเสริมแนะนำกิจกรรมการออกกำลังกาย งดบุหรี่ ลดความอ้วน กินผัก ผลไม้ เป็นต้น).
การปรับแก้ความเสี่ยงข้างต้น ไม่ใช่การแก้ไขให้เห็นผลได้ในเวลาฉับพลัน จึงเป็นงานที่อาจดูจืดชืดไม่นำสมัย แต่ข้อเท็จจริงนั้นเป็นเรื่องรายละเอียดที่แพทย์เราต้องเห็นความสำคัญ เสริมสร้างทักษะในส่วนนี้ให้ได้สมบูรณ์ ทั้งนี้เพื่อความกลมกลืน สอดคล้อง หวังผลดุลยภาพทางการแพทย์ ซึ่งย่อมย้อนยังประโยชน์สู่ผู้ป่วยและประชาชนไทยได้ในที่สุด.
เอกสารอ้างอิง
1. เกณฑ์มาตรฐานผู้ประกอบวิชาชีพเวชกรรม พ.ศ. 2545
2. Guyatt GP. User's guides to the medical literature : a manual for evidence-based clinical practice 2nd edition. McGrawHill, 2008.
3. Fletcher SW. Clinical epidemiology-The Essentials. 4th edition. Baltimore : Lippincott Williams & Wilkins, 2005.
4. Cohn JN, Duprez DA. Time to foster a rational approach to preventing cardiovascular morbid events. J Am Coll Cardiol 2008; 52:327-9.
5. Greenland P, Lloyd-Jones D. Defining a rational approach to screening for cardiovascular risk in asymptomatic patients. J Am Coll Cardiol 2008; 52:330-2.
เด่นหล้า ปาลเดชพงศ์ พ.บ.
สาขาวิชาการบริบาลผู้ป่วยนอก
ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ศิริราชพยาบาล
มหาวิทยาลัยมหิดล
- อ่าน 3,791 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




