ภัยจากการตรวจคัดกรองโรค : การให้ข้อมูลทางเลือกเฉพาะบุคคล (Individual Informed Choice)
► หยุดความคิดว่าการตรวจคัดกรองโรคเป็นผลดีกับบุคคลทั่วไปเท่าๆ กัน
► โปรดระลึกว่าการตรวจคัดกรองโรคสามารถนำภัยมาสู่ผู้ป่วยของท่านได้
► การส่งตรวจคัดกรองโรคโดยไม่มีข้อบ่งชี้เพียงพออาจเข้าข่ายกระทำผิดจรรยาแพทย์
► ในกรณีที่ผู้ป่วยมาขอรับการตรวจเอง แพทย์ต้องให้ข้อมูลที่ครบถ้วนทั้งผลดีและผลเสียที่อาจเกิดขึ้นก่อนการส่งตรวจคัดกรองโรคนั้นๆ
"Medicine is an ever-changing science" เป็นคำกล่าวที่แพทย์ทุกท่านตระหนักเป็นอย่างดีมาตลอด และคงเห็นพ้องกันว่า ในห้วงทศวรรษที่ผ่านมานี้ อัตราการเปลี่ยนแปลงดังกล่าวยิ่งเร่งขึ้นเป็นเงาตามอิทธิพลยุคเทคโนโลยีสารสนเทศ เราได้ นำเข้า แนวคิดและเทคโนโลยี และเดินตามผู้นำทางเทคโนโลยีการแพทย์และการเงินของโลก เช่น สหรัฐอเมริกา อย่างง่ายดาย จนบ่อยครั้งที่ลืมพิจารณาพื้นฐานข้อมูลซึ่งแตกต่างกันโดยสิ้นเชิง รวมถึงความเหมาะสมกับบริบทสังคมไทย และนำเทคโนโลยีมาใช้โดยขาดความรอบคอบ และต้องลงท้ายด้วยความเสียหายครั้งแล้วครั้งเล่า เช่นเดียวกับหัวข้อเรื่องนี้ที่ท่านกำลังได้อ่านต่อไป.
ปัจจุบันแฟชั่นการ "ตรวจคัดกรองโรค" หรือที่มักเข้าใจผิดหรือถูกบิดเบือนว่าเป็น "การตรวจสุขภาพ"* กำลังได้รับความนิยมอย่างแพร่หลายมาก โดยเฉพาะในบริการสุขภาพที่มุ่งแสวงกำไรทั้งหลาย และมีกระแสตอบรับอย่างกว้างขวางจากผู้บริโภค โดยเฉพาะในหมู่ชนชั้นกลาง ในขณะที่เรายังมีข้อมูลไม่เพียงพอว่า มาตรการตรวจดังกล่าวเหมาะสมกับสภาพของบุคคลและบริบทสังคมไทยเพียงใด มีข้อโต้แย้งหลายๆ กรณีในวงการสุขภาพไทย ซึ่งจะไม่สามารถยุติได้เลยจนกว่าจะมีการรวบรวมข้อมูลของเราเองมาวิเคราะห์เพื่อประกอบการตัดสินใจ.
ในระหว่างที่แพทย์ทั่วไปกำลังรอให้สถาบันวิชาการแพทย์ชี้นำว่า สิ่งนี้ควรทำหรือไม่อย่างไร ความสูญเสียที่เกิดขึ้นจากการตรวจคัดกรองโรคก็เริ่มปรากฏ เราเริ่มได้ยินว่า มีคุณครูอายุ 35 ปีเสียชีวิตจากภาวะแทรกซ้อนหลังผ่าตัดช่องท้อง ต้นเรื่องจากการตรวจคัดกรองโรคมะเร็งตับอ่อนและพบ CA 19-9 สูง หรือเจ้าของกิจการอายุ 50 ปีลำไส้ทะลุจากการตรวจคัดกรองมะเร็งลำไส้ใหญ่ด้วยการส่องกล้องตรวจตลอดลำไส้ใหญ่ (screening colonoscopy) แม้ว่าข้อมูลส่วนใหญ่ยังถูกปกปิด ด้วยอาจเข้าข่ายความผิดพลาดเหตุหมอทำ (iatrogenic) ความเสียหายที่เกิดขึ้นนี้จะมากขึ้นๆ หากแพทย์ไม่ได้ฉุกคิดว่า สิ่งที่ทำอยู่ในปัจจุบันสามารถก่อให้เกิดภัยต่อผู้ป่วยในความดูแลของตนได้และไม่ใช่เรื่องไกลตัว ในไม่ช้านี้อาจมีกรณีฟ้องร้องเกิดขึ้น เพราะผลเสียนั้นๆ ตกกับกลุ่มประชากรที่ยังไม่ป่วย และเดินเข้ามาพบแพทย์. ในกรณีนี้ แทบมองไม่เห็นทางที่แพทย์จะสามารถปกป้องตนเองจากการประณามของสาธารณชนได้เลย เพราะได้สะท้อนกลายๆ ถึงความประมาทเลินเล่อ (และ/หรือความเห็นแก่ได้) ของแพทย์เราเอง ในที่สุดศรัทธาความเชื่อถือที่สาธารณชนมีให้สถาบันแพทย์ก็จะเสื่อมถอยอย่างหลีกเลี่ยงไม่ได้.
จึงเห็นได้ว่า ภาระรับผิดชอบของแพทย์นั้นสูงมากขึ้น และจะสูงตามทุกๆ ตัวยา หัตถการ และเทคโนโลยีใหม่ๆ ที่เรานำมาเสนอใช้กับผู้ป่วยแม้จะด้วย ความหวังดี แต่ก็จำต้องระลึกเสมอถึงกฎข้อแรก คือ "ไม่ก่ออันตราย : FIRST, DO NO HARM". การพิจารณาใช้การตรวจคัดกรองต่างๆ ก็เช่นเดียวกัน ด้วยยังมีความเข้าใจคลาดเคลื่อนในความสมเหตุสมผล (rational) ของการตรวจป้องกัน จึงขอใช้ตัวอย่างที่ 1 แสดงข้อเท็จจริงที่ถูกละเลย.

จากตัวอย่างที่ 1 ทำให้แพทย์ต้องย้อนคิดอย่างรอบคอบว่า ความรับผิดชอบของแพทย์ไม่ได้จบอยู่ที่การเขียนคำสั่งการส่งตรวจ แต่จะต้องรับทั้งผิด และชอบต่อผลการตรวจที่จะออกมาด้วย. ดังนั้นจึงจำเป็นอย่างยิ่งที่แพทย์จะต้องมีหลักการที่ถูกต้องไว้เสมอ สามารถวางแผนล่วงหน้าอย่างครบถ้วน เพื่อที่จะได้หลีกเลี่ยงการทำร้ายผู้ป่วยในความดูแลโดยรู้เท่าไม่ถึงการณ์ และสามารถที่จะปฏิเสธไม่ส่งตรวจได้โดยนุ่มนวลในขณะเดียวกันไม่หวั่นไหวไปตามกระแสสังคม ด้วยการแสดงข้อเท็จจริงดังกล่าว.
ทั้งนี้การสื่อสารให้ผู้ป่วยเข้าใจ จึงเป็นหัวใจหลักในการแก้ไขปัญหา เพราะในเวลาที่บุคคลดังกล่าวนี้ตัดสินใจมาพบแพทย์เพื่อตรวจป้องกันนั้น ถือเป็นโอกาสทองของเรา เพราะขณะนั้นหมายถึงว่า เขากำลังต้องการที่ปรึกษาและกำลังเงี่ยหูรอฟังความเห็นจากแพทย์ของเขา ดังนั้นแพทย์จึงควรใช้โอกาสนี้สอบถาม อธิบาย และสืบค้นหาความเสี่ยงต่อการเกิดโรคนั้นๆ จากการซักประวัติและตรวจร่างกาย เป็นการย้ายความสนใจซึ่งหยุดอยู่ที่ "ตัวโรค" ให้เคลื่อนมาสู่ "สุขภาพ" โดยรวมของผู้ป่วย เป็นความใส่ใจดูแลที่ไม่ใช่เพียงการทำงานตามหน้าที่ และสิ่งนี้ต่างหากที่ผู้ป่วยส่วนใหญ่แสวงหา แต่แพทย์น้อยคนจะเข้าถึง.
สำหรับการตัดสินใจส่งตรวจที่ยังไม่มีข้อมูล ทางวิชาการสนับสนุนเพียงพอดังสถานการณ์ในประเทศไทย แพทย์ควรใช้หลัก "การให้ข้อมูลทางเลือกเฉพาะบุคคล (individual informed choice)" คือการให้ข้อมูลแก่ผู้ป่วยอย่างเหมาะสมเป็นกรณีๆ ไป โดยเน้นผลประโยชน์ที่คาดว่าจะได้รับและผลเสียหายที่อาจเกิดขึ้นในขั้นตอนต่างๆ ทุกลำดับ เพื่อให้ผู้ป่วยตัดสินใจว่า จะรับการตรวจนั้นๆ หรือไม่ด้วยตนเอง แม้ในกรณีที่ผู้ป่วยเกิดภาวะหัวใจฉับพลัน (heart attack) เกิดขึ้นภายหลังจากที่การปฏิเสธไม่ตรวจสแกนหลอดเลือดหัวใจ. การกล่าวโทษว่า แพทย์ละเลยก็จะไม่เกิดขึ้นในเมื่อเราได้อธิบายโดยละเอียดใช้หลักพิจารณาตามแต่ละกรณีด้วยความเหมาะสมแล้วอย่างแท้จริง.
ทั้งนี้หลักการดังกล่าวยังมีประโยชน์อีกหลายแง่ เช่น เป็นโอกาสให้แพทย์ได้แสดงหลักการในการส่งตรวจมิใช่ตรวจๆ ไปอย่างเลื่อนลอย สามารถลดความกังวลใจที่อาจเกิดขึ้นหากผลการตรวจออกมาเป็นบวก แพทย์เองเมื่อได้มีเกณฑ์ไว้ล่วงหน้าก็จะไม่ผลีผลามทำหัตถการรุกร่างกาย (invasive procedure) และยังสามารถเป็นแรงบันดาลใจให้ผู้เข้ารับการตรวจขจัดสาเหตุปรับเปลี่ยนพฤติกรรมลดปัจจัยเสี่ยงต่างๆ ได้เป็นอย่างดีอีกด้วย.
วิธีการนี้มิใช่การผลักภาระรับผิดชอบออกจากแพทย์ แต่เป็นแนวทางของการบริการสุขภาพยุคข้อมูลข่าวสารในปัจจุบัน ซึ่งแพทย์จะมีบทบาทในแง่การเป็นหุ้นส่วน (partnership) มากขึ้น คือให้คำแนะนำปรึกษา มุ่งเน้นการปรับเปลี่ยนพฤติกรรมลดความเสี่ยงต่อการก่อโรค ต่างจากบทบาทในอดีตซึ่งแพทย์ต้องแบกภาระเต็มทั้งสองบ่าอยู่ที่การตั้งรับและบำบัดโรคเท่านั้น.
อย่างไรก็ตาม ระดับความรู้ ทักษะ และเจตคติของคนไทยส่วนใหญ่อาจไม่มากพอที่จะตัดสินใจด้วยตนเองได้อย่างเหมาะสม แพทย์ต้องเปิดใจกว้าง ใช้หลักเห็นประโยชน์ผู้ป่วยเป็นที่หนึ่ง ด้วยความจริงใจและมีเมตตา พลิกแพลงการสื่อสารอธิบายและปฏิบัติให้เหมาะต่อบุคคลตามระดับชั้นทุกระดับ ต้องตระหนักว่า สิ่งนี้คือความคาดหวังของสังคม ซึ่งแพทย์จำนวนมากมักไม่ใคร่ให้ความสำคัญและละเลยการปฏิบัติตลอดมา.
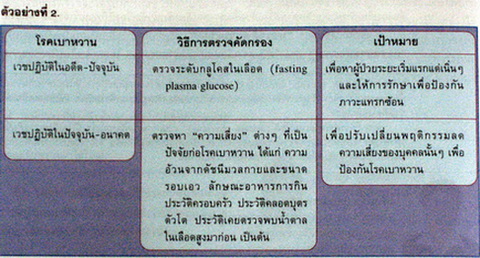
อย่างไรก็ดี การตรวจคัดกรองโรคในปัจจุบันนั้น ยังไม่ใช่การป้องกันโรคอย่างแท้จริง เป็นเพียงการตรวจให้พบผู้ป่วยในระยะเริ่มแรกให้เร็วขึ้น (disease screening) เพื่อป้องกันภาวะแทรกซ้อนและเพิ่มประสิทธิผลของการรักษาเท่านั้น แนวคิดการป้องกันโรค ด้วยการตรวจ คัดกรองสาเหตุและปัจจัยเสี่ยง (risk screening) เริ่มแพร่ขยายมากขึ้น เริ่มจากการศึกษาในสาขาสาธารณสุขศาสตร์ ซึ่งจะมีผลต่อประชาชนโดยรวมเป็นอย่างมากหากแพทย์เรามองเห็น ความสำคัญและนำมาปฏิบัติอย่างจริงจัง ดังตัวอย่างที่ 2
ทั้งนี้จะได้นำเสนอข้อมูลและการประยุกต์ใช้ ในโรคที่ป้องกันได้ต่างๆ ซึ่งเป็นอีกหัวข้อหนึ่งในฉบับต่อไป.
เอกสารอ้างอิง
1. Marteau TM, Kinmonth AL. Screening for cardiovascular risk: public health imperative or matter for individual informed choice? BMJ 2002;325:78-80.
2. สุรจิต สุนทรธรรม. กรณีศึกษาการตรวจคัดกรองมะเร็งต่อมลูกหมาก. คลินิก 2545;18:823-30.
เด่นหล้า ปาลเดชพงศ์ พ.บ.
สาขาการบริบาลผู้ป่วยนอก ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ศิริราชพยาบาล
มหาวิทยาลัยมหิดล
- อ่าน 4,048 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




