► ปัจจัยเสี่ยงก่อโรคหัวใจและหลอดเลือดส่วนมากปรับเปลี่ยนลดลงได้ด้วยการเปลี่ยนแปลงพฤติกรรมการใช้ชีวิต
► สมควรสนับสนุนให้มีการการตรวจคัดกรองความเสี่ยงโรคหัวใจและหลอดเลือด เพื่อเพิ่มความตื่นตัวในด้านการป้องกันและลดภาระโรคของสังคม
► การใช้เครื่องมือคำนวณความเสี่ยงผู้ป่วยแต่ละบุคคลช่วยให้การป้องกันโรคหัวใจและหลอดเลือดมีมาตรฐานและมีประสิทธิผลลดความสูญเสียทางสาธารณสุขได้เป็นอย่างดี
โรคหัวใจและหลอดเลือดเป็นอีกโรคหนึ่งที่เป็นภาระคุกคามสุขภาพของคนไทยอย่างยิ่ง ข้อมูลจากสำนักนโยบายและยุทธศาสตร์กระทรวงสาธารณสุข1 แสดงให้เห็นว่า ใน พ.ศ. 2548 มีผู้เสียชีวิตจากโรคหลอดเลือดสมองถึง 15,719 คน คิดเป็น 25.3 ต่อประชากรแสนคน และโรคหัวใจขาดเลือดถึง 11,627 คน คิดเป็น 18.7 ต่อประชากรแสนคน. นอกจากนี้ยังมีผู้ป่วยที่ต้องรับไว้รักษาในโรงพยาบาลของกระทรวงสาธารณสุขด้วยโรคหัวใจขาดเลือดถึง 112,352 ราย คิดเป็น 198.7 ต่อประชากรแสนคน และโรคหลอดเลือดสมองถึง 98,895 ราย คิดเป็น 174.9 ต่อประชากรแสนคน.
ในประเทศสหรัฐอเมริกาพบผู้ป่วยโรคดังกล่าวนี้ถึง 22 ล้านคน และในแต่ละปีมีถึง 700,000 คนต้องเสียชีวิตจากภาวะดังกล่าว ด้วยภาระทางสาธารณสุขมหาศาลนี้เองเป็นสิ่งกระตุ้นเตือนให้แพทย์เวชปฏิบัติให้ความสำคัญในบทบาทของการป้องกันโรคด้วยเป็นที่ยอมรับโดยทั่วไปและทราบเป็นอย่างดีแล้วว่า ปัจจัยเสี่ยงส่วนใหญ่ของโรคหัวใจและหลอดเลือดเป็นปัจจัยเสี่ยงที่สามารถเปลี่ยนแปลงได้ โดยการส่งเสริมพฤติกรรมสุขภาพ.
ในปัจจุบันประชาชนมีความตื่นตัวและตื่นกลัวการเสียชีวิตกะทันหันจากโรคหัวใจอย่างกว้างขวาง เนื่องด้วยเป็นโรคที่มีสถิติการเสียชีวิตอันดับต้นๆ รวมถึงข่าวสารของบุคคลผู้มีชื่อเสียงที่เสียชีวิตจากโรคดังกล่าว ซึ่งนับเป็นโอกาสอันดีของบุคลากรทางสาธารณสุขในการเผยแพร่ความรู้ความเข้าใจที่ถูกต้อง ขณะเดียวกันมีความจำเป็นต้องเน้นย้ำกับประชาชน ที่ต้องการขอตรวจคัดกรองโรคหัวใจและหลอดเลือด ว่าการตรวจที่ไม่มีประโยชน์แน่ชัด ได้แก่ การตรวจคลื่นไฟฟ้าหัวใจทั้งขณะพัก (resting electrocardiography : ECG) และขณะออกกำลังกายหรือวิ่งสายพาน (exercise treadmill test : ETT), การตรวจภาพรังสีหลอดเลือดคอมพิวเตอร์ (electronbeam computerized tomography : EBCT) ซึ่งคณะทำงานเวชบริการป้องกันแห่งสหรัฐอเมริกา (U.S. Preventive Services Task Force) ให้คำแนะนำว่า ไม่ควรทำในบุคคลที่ปราศจากอาการ2 ผลเสียที่เกิดได้ก็ยังแต่จะเพิ่มความชะล่าใจในการดำเนินชีวิตหากผลตรวจออกมาเป็นลบ.
ตัวอย่างผู้ป่วย
นายสมชาย รักไทย ซึ่งขณะนี้ (พ.ศ. 2550) เป็นชายไทยคู่อายุ 52 ปี มารับการตรวจ "โรคหัวใจ" เนื่องจากเริ่มสังเกตว่า มีอาการเหนื่อยง่ายและเจ็บแน่นหน้าอกขณะเล่นกอล์ฟในช่วงเดือนที่ผ่านมา วัดความดันเลือดได้ 158/98 มม.ปรอท ผู้ป่วยมีประวัติสูบบุหรี่หนักมาประมาณ 30 ปี และตรวจ พบโรคความดันเลือดสูงมาประมาณ 5 ปี แต่ได้รับรักษาไม่ต่อเนื่อง
ก. สภาวะของผู้ป่วย ณ เวลานี้ เป็นกรณีตัวอย่างของภาวะแทรกซ้อนและความเสียหายทางสุขภาพที่พบได้ในเวชปฏิบัติรายวัน
เมื่อตรวจดูข้อมูลย้อนหลังใน พ.ศ. 2545 นายสมชาย มีอายุ 47 ปี เพิ่งได้รับการวินิจฉัยว่า เป็นโรคความดันเลือดสูงในปีนั้น.
ข. ผู้ป่วยรายนี้เมื่อปี พ.ศ. 2545 เป็นกรณีตัวอย่างของผู้มีความเสี่ยงสูงต่อการเกิดโรคหัวใจและหลอดเลือดแล้ว แต่สามารถให้การควบคุมด้วยการบำบัดปรับเปลี่ยนพฤติกรรม (therapeutic lifestyle change) รวมทั้งการให้ยาเพื่อชะลออาการและภาวะแทรกซ้อนต่างๆ ออกไปให้ยาวนานที่สุดได้
ยิ่งไปกว่านั้น ประวัติเมื่อ พ.ศ. 2538 พบว่า นายสมชาย ขณะอายุ 40 ปี มาขอตรวจสุขภาพเนื่องจากต้องการใบรับรองแพทย์เพื่อย้ายงาน จากข้อมูลบันทึกไว้ว่า มีน้ำหนักตัว 82 กิโลกรัม และส่วนสูง 165 เซนติเมตร มีมารดาเป็นเบาหวาน และบิดาเป็นอัมพาตเมื่ออายุ 56 ปี.
ค. ผู้ป่วยรายเดียวกันใน ปีพ.ศ. 2538 เป็นกรณีตัวอย่างของผู้มีปัจจัยที่ปรับเปลี่ยนได้ เพื่อป้องกันการเกิดความเสี่ยงสูงต่อโรคหลอดเลือดหัวใจในอนาคต (pre-early detection)
คำถาม :
1. หากย้อนเวลาได้ ตั้งแต่การพบผู้ป่วยครั้งแรกเมื่อ 2538 แพทย์ผู้ดูแลรักษาควรดูแลและให้การบำบัดปรับเปลี่ยนพฤติกรรมการใช้ชีวิตแก่ผู้ป่วยรายนี้อย่างไร?
2. มีเครื่องมืออะไรหรือไม่ ที่จะช่วยแสดงความเสี่ยงให้ผู้ป่วยได้ประจักษ์ในความสำคัญของการป้องกัน?
จากการวิเคราะห์ข้อมูลโรคหัวใจและหลอดเลือดของสหรัฐอเมริกาพบว่า ตั้งแต่คริสตทศวรรษ 1960 เป็นต้นมา อัตราตายจากกลุ่มโรคดังกล่าวลดลงอย่างต่อเนื่อง ซึ่งเป็นผลจากการควบคุมปัจจัยเกิดโรคอย่างมีประสิทธิภาพ โดยเฉพาะการรณรงค์เลิกบุหรี่ การคุมความดันเลือด และการลดระดับไขมันในเลือดอย่างมีประสิทธิผล.
มีการศึกษาอย่างกว้างขวางในการค้นหาปัจจัยเสี่ยงและลดความเสี่ยงก่อโรคต่างๆ เพื่อป้องกันและชะลอการเกิดโรค แนวคิดในปัจจุบันจึงเน้นการตรวจคัดกรองสุขภาพ (health screening) เพื่อควบคุมป้องกันและพยายามขจัดสาเหตุและปัจจัยเสี่ยงมากกว่าการตรวจคัดกรองโรค (disease screening) ซึ่งเป็นการตั้งรับและป้องกันเพียงอาการและภาวะแทรกซ้อนอันเป็นผลมาจากการเป็นโรค แล้ว ดังที่กระทำกันอยู่ในอดีต เพื่อประมวลข้อมูลและหาทุกหนทางที่สามารถช่วยลดอุบัติการณ์ของโรคหัวใจและหลอดเลือดลงได้ (แผนภูมิที่ 1).
แผนภูมิที่ 1. ระยะการจัดการภาระโรค.
ค. per-early detection ข. High risk detection ก. Disease detection
(ยังไม่เป็นแม้แต่ความดันเลือดสูง) (เป็นโรคความดันเลือดสูงแล้ว) (เป็นโรคหลอดเลือดหัวใจแล้ว)
ดัดแปลงจาก สุรจิต สุนทรธรรม, บรรณาธิการ. แนวทางเวชปฏิบัติอิงหลักฐาน : การตรวจและการสร้างเสริมสุขภาพในประเทศไทย
มีข้อมูลยืนยันแน่ชัดจากรายงาน INTERHEART study โดย Yusuf และคณะ3 ซึ่งทำการศึกษาประชากรประมาณ 30,000 คน ระหว่าง พ.ศ. 2542-2546 ในประเทศต่างๆ ทั่วโลกรวม 52 ประเทศพบปัจจัยเสี่ยงต่อโรคหัวใจและหลอดเลือด ที่สามารถปรับเปลี่ยนได้ 9 ประการ ในกลุ่มประชากรมากกว่าร้อยละ 90 ที่ต่อมาได้รับการวินิจฉัยว่าเป็นโรคหลอดเลือดหัวใจ ดังตารางที่ 1.

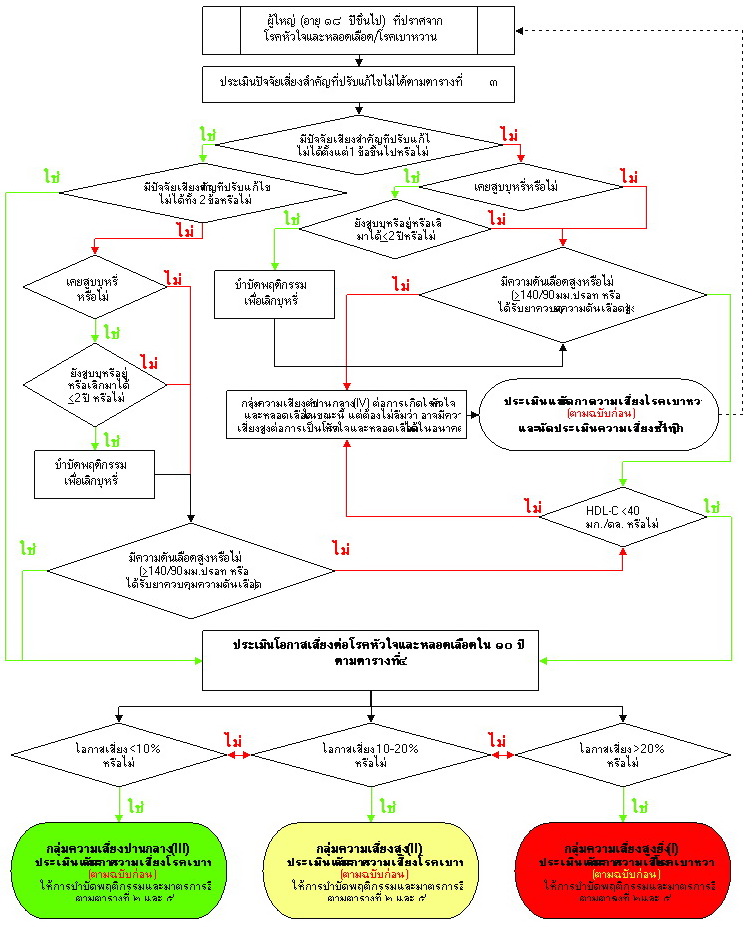
ตารางที่ 3. การประเมินความเสี่ยงต่อโรคหัวใจและหลอดเลือดใน 10 ปี สำหรับผู้มีปัจจัยเสี่ยงสำคัญตั้งแต่ 2 ข้อขึ้นไป.
วิธีการ : ประเมินผลและให้คะแนนโดยใช้ข้อมูลใต้แบบประเมินแต่ละข้อ
3.1 อายุและการสูบบุหรี่....................................................คะแนน
3.2 ความดันเลือดขณะหัวใจบีบตัว (systolic BP)......................................................คะแนน
3.3 ระดับโคเลสเตอรอลความหนาแน่นสูง (HDL)......................................................คะแนน
3.4 ระดับโคเลสเตอรอลรวม (total Cholesterol).....................................................คะแนน
3.5 รวมคะแนนทั้งสิ้น (3.1+3.2+3.3+3.4)...............................................................คะแนน
3.6 สรุปโอกาสเสี่ยงต่อโรคหัวใจและหลอดเลือดใน 10 ปี (เทียบจากคะแนนรวมในข้อ 3.5) ร้อยละ.....
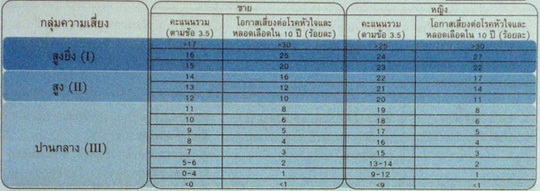
ตารางที่ 4. เป้าหมายการควบคุมระดับไขมันในเลือดสำหรับกลุ่มความเสี่ยงระดับต่างๆ.


เมื่อพิจารณาจากกรณีผู้ป่วยตัวอย่างดังกล่าวข้างต้นจะเห็นได้ชัดเจนว่า ชายผู้นี้ได้เสียโอกาสทอง เมื่อ พ.ศ. 2538 ในการสร้างเสริมสุขภาพและป้องกันโรคหัวใจและหลอดเลือดดังกล่าว หากแพทย์ได้ตระหนักถึงความเสี่ยงของผู้ป่วย ไม่ปล่อยให้ล่วงเลยจนกระทั่งเป็นโรคและได้เน้นย้ำกระตุ้นเตือนถึงความสำคัญในการปรับเปลี่ยนพฤติกรรมการดำรงชีวิตของผู้ป่วยตั้งแต่ขณะที่ยังไม่ได้เป็นโรคความดันโลหิตสูง และ ได้รับความร่วมมือจากผู้ป่วยในการลด ละ เลิก ปัจจัยเสี่ยงต่างๆ รวมทั้งสร้างเสริมปัจจัยช่วยป้องกันอย่างจริงจังแล้ว ชายผู้นี้มีโอกาสสูงมากที่จะปลอดจากโรคหัวใจและหลอดเลือด (cardiovascular disease) ซึ่งเป็นกลุ่มโรคที่หมายรวมถึง
ก. โรคหลอดเลือดหัวใจ (coronary heart disease) หรือโรคหัวใจขาดเลือด
ข. โรคหลอดเลือดสมอง (cerebrovascular disease) หรือโรคอัมพาตและอัมพฤกษ์
ค. โรคหลอดเลือดส่วนรอบ (peripheral vascular disease)
ง. โรคท่อเลือดแดงใหญ่แข็งและโป่งพอง (aortic atherosclerosis & aneurysm)
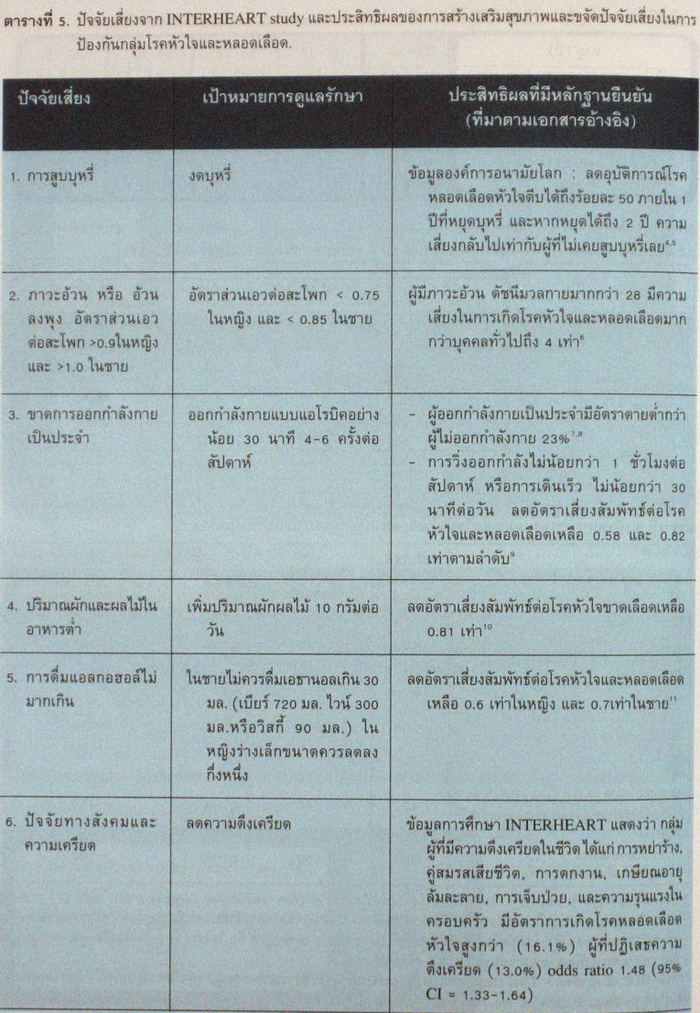
มีการศึกษาวิจัยมากมายที่แสดงประสิทธิผลของการป้องกันแบบปฐมภูมิซึ่งได้รับการยืนยันโดยงานวิจัยมาตรฐาน ในที่นี้จะได้รวบรวมคำแนะนำเฉพาะปัจจัยเสี่ยงที่สามารถแก้ไขได้ดังกล่าว ซึ่งมีผลวิจัยรองรับแล้ว แสดงในตารางที่ 5. ปัจจัยเสี่ยงต่อโรคหัวใจและหลอดเลือดที่ปรับแก้ไขไม่ได้ดังตารางที่ 2.
เมื่อกำหนดทราบเป้าหมายชัดเจนแล้ว ขั้นตอนการปฏิบัติเพื่อไปให้ถึงเป้าประสงค์ดังกล่าวต้องเริ่มจาก การสร้างเจตคติที่ดี แก่ผู้ป่วยให้มีความพากเพียร และตั้งใจจริง ในการปรับพฤติกรรม และมีแพทย์เป็นผู้ให้คำปรึกษาแนะนำให้กำลังใจและตรวจสอบผลเป็นระยะ โดยต่างเห็นคุณค่าของการปรับเปลี่ยนพฤติกรรมการกินอยู่ ออกกำลัง ใส่ใจสุขภาพ และไม่ประมาท ระมัดระวังปัจจัยเสี่ยงสูงที่เป็นปัจจัยเปลี่ยนแปลงพยาธิกำเนิดโรคที่สำคัญที่สุดในการนำมาใช้ในเวชปฏิบัติ และเป็นส่วนเสริมที่มีอิทธิพลยิ่งกว่าการให้การรักษาด้วยยาเพียงอย่างเดียว
ทั้งนี้เสนอแนะให้พิจารณาใช้ "แนวทางการประเมินความเสี่ยงต่อโรคหัวใจและหลอดเลือด" โดยรวม ตามแผนภูมิที่ 2 โดยเฉพาะการลดปัจจัยเสี่ยงต่างๆ ตามตารางที่ 5 รวมทั้งการควบคุมระดับไขมันในเลือดให้ได้ตามเป้าหมายตามกลุ่มระดับความเสี่ยงดังตารางที่ 4 ซึ่งในห้วงทศวรรษที่ผ่านมา มีการศึกษาวิจัยแสดงถึงประสิทธิผลในการป้องกันโรคหัวใจและหลอดเลือด อันเป็นเหตุให้มีการปรับแก้คำแนะนำการดูแลผู้ป่วยที่มีระดับไขมันในเลือดผิดปกติอย่างต่อเนื่องตามชุดโครงการให้ความรู้เรืองโคเลสเตอรอลแห่งสหรัฐอเมริกา (National Cholesterol Education Program : NCEP) ฉบับทิ่ 3.14
อย่างไรก็ตาม แนวทางการประเมินที่เหมาะสมที่สุดของคนไทย ก็ควรมาจากฐานข้อมูลประชากรไทย ซึ่งได้มีการศึกษาปัจจัยเสี่ยงต่อโรคหัวใจและหลอดเลือดในพนักงานการไฟฟ้าฝ่ายผลิตแห่งประเทศไทยโดยติดตามต่อเนื่องเป็นเวลา 17 ปี และพัฒนาเป็น RAMA-EGAT Heart Score (ตารางที่ 6) ซึ่งยังอยู่ในกระบวนการตรวจสอบเพื่อการตีพิมพ์.
กล่าวโดยสรุป การเลือกใช้เครื่องมือใดเครื่องมือหนึ่งคำนวณค่าความเสี่ยงและสอนแสดงให้ผู้ป่วยทราบ จึงทำหน้าที่เป็นทั้งข้อบ่งชี้ที่จำเพาะและวัดได้และเป็นเครื่องมือเน้นย้ำให้บุคคลตระหนักได้ง่ายและทราบถึงเป้าหมายได้ชัดเจน เนื่องจากการลดปัจจัยเสี่ยงเหล่านั้นต้องอาศัยความตั้งใจและมีวินัยสูงในการปรับเปลี่ยนพฤติกรรม แต่ก็จะส่งผลดีที่สุดต่อบุคคล และคุ้มค่าที่สุดสำหรับระบบสาธารณสุขไทยอย่างไม่ต้องสงสัย.
เอกสารอ้างอิง
1. สำนักนโยบายและยุทธศาสตร์ สำนักงานปลัดกระทรวง กระทรวงสาธารณสุข. สถิติสาธารณสุข พ.ศ. 2548. http://203.157.19.191/death.html<
2. U.S. Preventive Services Task Force. Screening for Coronary Heart Disease. In : The Guide to Clinical Preventive Services 2006: 64-6.
3. Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. INTERHEART Study Investigators. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study) : case-control study. Lancet 2004;364:937-52.
4. Ockene IS, Miller NH. Cigarette smoking, cardiovascular disease, and stroke : a statement for healthcare professionals from the American Heart Association. American Heart Association Task Force on Risk Reduction. Circulation 1997;96:3243-7.
5. Wilhelmsson C, Vedin JA, Elmfeldt D, Tibblin G, Wilhelmsen L. Smoking and myocardial infarction. Lancet 1975;1(7904):415-20.
6. Rosenbaum M, Leibel RL, Hirsch J. Obesity. N Engl J Med 1997 Aug 7;337(6):396-407.
7. Kraus WE, Houmard JA, Duscha BD, Knetzger KJ, Wharton MB, McCartney JS, et al. Effects of the amount and intensity of exercise on plasma lipoproteins. N Engl J Med 2002; 347:1483-92.
8. Paffenbarger RS Jr, Hyde RT, Wing AL, Lee IM, Jung DL, Kampert JB. The association of changes in physical-activity level and other lifestyle characteristics with mortality among men. N Engl J Med. 1993 Feb 25; 328(8):538-45.
9. Tanasescu M, Leitzmann MF, Rimm EB, Willett WC, Stampfer MJ, Hu FB. Exercise type and intensity in relation to coronary heart disease in men. JAMA 2002;288:1994-2000.
10. Rimm EB, Ascherio A, Giovannucci E, Spiegelman D, Stampfer MJ, Willett WC. Vegetable, fruit, and cereal fiber intake and risk of coronary heart disease among men. JAMA 1996;275:447-51.
11. Thun MJ, Peto R, Lopez AD, Monaco JH, Henley SJ, Heath CW Jr, Doll R. Alcohol consumption and mortality among mid- dle-aged and elderly U.S. adults. N Engl J Med 1997;337:1705-14.
12. Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL Jr, et al. National Heart, Lung, and Blood Institute Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure; National High Blood Pressure Education Program Coordinating Committee. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure : the JNC 7 report. JAMA 2003; 289:2560-72.
13. Gaede P, Vedel P, Larsen N, Jensen GV, Parving HH, Pedersen O. Multifactorial intervention and cardiovascular disease in patients with type 2 diabetes. N Engl J Med 2003;348:383-93.
14. National Heart Lung and Blood Institute (NHLBI), National Institute of Health, Department of Health and Human Services. National Cholesterol Education Program. http://www.nhlbi.nih.gov/about/ncep/index.htm <
เด่นหล้า ปาลเดชพงศ์ พ.บ.
สาขาวิชาการบริบาลผู้ป่วยนอก
ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ศิริราชพยาบาล
มหาวิทยาลัยมหิดล
สุรจิต สุนทรธรรม พ.บ.
ผู้เชี่ยวชาญพิเศษ สำนักงานหลักประกันสุขภาพแห่งชาติ
- อ่าน 24,630 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




