ภาวะ sepsis เป็นภาวะวิกฤติที่พบได้บ่อยมาก และเป็นสาเหตุอันดับต้นๆ ของการเสียชีวิตของผู้ป่วยในหอผู้ป่วยวิกฤติ. สาเหตุที่สำคัญที่สุดของภาวะ sepsis และ septic shock คือการติดเชื้อแบคทีเรีย. ในระยะเวลา 20 ปีที่ผ่านมา มีการค้นพบยาปฏิชีวนะใหม่ๆ จำนวนมาก ตลอดจนมีความก้าวหน้าในด้านการให้การดูแลผู้ป่วยที่การทำงานของอวัยวะหลายระบบเกิดความล้มเหลว และความก้าวหน้าในด้านเทคโนโลยีการวินิจฉัยโรคโดยวิธีการต่างๆ ไม่ว่าจะเป็น diagnostic imaging, microbiology หรือ serology แต่ผู้ป่วยเหล่านี้ก็ยังมีอัตราการเสียชีวิตสูงถึงร้อยละ 25-80.1
การรักษาผู้ป่วยใน 2 กลุ่มอาการนี้ มีหลักการเดียวกันเนื่องจากถ้าผู้ป่วยที่มีภาวะ sepsis ไม่ได้รับการรักษาอย่างถูกต้องทันท่วงที ก็จะเกิดภาวะช็อกตามมา. บทความนี้ จะกล่าวถึงหลักการรักษาภาวะ septic shock เป็นหลัก ส่วนการรักษาภาวะ sepsis นั้น ให้ใช้แนวทางการรักษา septic shock เป็นเกณฑ์ เพียงแต่มีภาวะแทรกซ้อนไม่ยุ่งยากมากเท่า septic shock.
Pathophysiology of septic shock
ภาวะช็อกจากการติดเชื้อ เป็นผลลัพธ์ของปฏิกิริยาที่ร่างกายตอบสนองต่อการติดเชื้อ ทำให้เกิดการกระตุ้นปฏิกิริยาการอักเสบ (inflammatory response) และกระบวนการแข็งตัวของเลือด ตลอดจนการสลายลิ่มเลือด (coagulation and fibrinolysis) ทั่วร่างกาย เป็นผลให้เกิดการเสียสมดุลในกระบวนการทำงานของระบบต่างๆ ของร่างกายจนนำไปสู่ภาวะช็อก. ความเปลี่ยนแปลงที่สำคัญได้แก่ การที่ปริมาตรสารน้ำในร่างกายพร่องไปจริง (true hypovolemia) จากการเสียน้ำเนื่องจากไข้สูง ดื่มน้ำทดแทนไม่ได้ หรือมีการสูญเสียน้ำไปโดยการอาเจียนหรืออุจจาระร่วง มีการ shift ของสารน้ำออกจากระบบไหลเวียนเนื่องจาก permeability ของหลอดเลือดเพิ่มขึ้น 2,3 และยังมีภาวะการขาดน้ำโดยสัมพัทธ์ (relative hypovolemia) จากการที่มี venous และ arterial vasodilatation. นอกจากนี้ยังมีการ shift ของสารน้ำเข้าไปภายในเซลล์เนื่องจากเซลล์มี permeability ต่อ Na+ มากขึ้นด้วย.
ในภาวะช็อกจากการติดเชื้อ เลือดที่ไปเลี้ยงอวัยวะในช่องท้อง ไต กล้ามเนื้อ และกล้ามเนื้อหัวใจ จะลดน้อยลง เนื่องจากมี redistribution ของเลือด. การที่เลือดไปเลี้ยงอวัยวะในช่องท้องน้อยลง ทำให้เกิดภาวะไตวายเฉียบพลันได้. นอกจากนี้ยังทำให้เยื่อบุลำไส้ขาดออกซิเจน ส่งผลให้เกิด acidosis และ tissue necrosis ตลอดจนมี permeability เพิ่มขึ้น. เชื่อว่าปรากฏการณ์ดังกล่าว อาจมีส่วนทำให้เกิด bacterial translocation ทำให้มี endotoxin ผ่านเข้าสู่ systemic circulation มากขึ้น.
ในระบบทางเดินหายใจ สิ่งสำคัญที่สุดที่เกิดขึ้น คือ adult respiratory distress syndrome (ARDS) ซึ่งเกิดขึ้นในผู้ป่วย sepsis ประมาณร้อยละ 25-42. ถ้าหากความดันโลหิตต่ำอยู่นาน จะมีโอกาสเกิด ARDS ได้มากขึ้น.4 ARDS เป็นผลของ inflammation ที่เกิดจาก neutrophil, cytokines และ oxidant stress.5 ผลที่ตามมาจากการเกิด ARDS คือ จะมี right-to-left shunt ในปอด compliance ของปอดลดลง และ work of breathing เพิ่มขึ้นกว่าปกติ.6
ภาวะแทรกซ้อนทางเลือดที่สำคัญ คือ thrombocytopenia และ DIC ซึ่งเกิดขึ้นเนื่องจากการกระตุ้น coagulation pathway โดย cytokines และ endotoxin.
ภาวะแทรกซ้อนในระบบประสาทส่วนกลางและกล้ามเนื้อที่สำคัญ คือ septic encephalopathy, critical illness polyneuropathy และ critical illness myopathy.
Etiologic agents of sepsis and septic shock
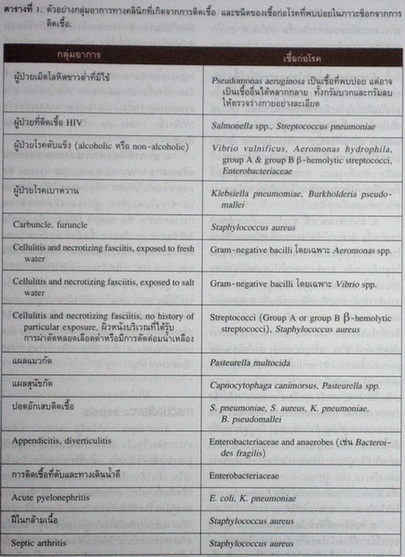
การติดเชื้อกลุ่มกรัมลบ ยังคงเป็นสาเหตุที่พบได้บ่อย. ถ้าการติดเชื้อนั้นเกิดกับผู้ป่วยที่ไม่ได้อยู่ในโรงพยาบาล เชื้อ Escherichia coli เป็นเชื้อก่อโรคที่พบได้บ่อยที่สุด. นอกจากนี้มีเชื้อประจำถิ่นบางชนิด ที่จะต้องนึกถึง นอกเหนือจากที่แสดงในตาราง ได้แก่ Burkholderia pseudomallei โดยเฉพาะผู้ป่วยที่ มาจากทางภาคตะวันออกเฉียงเหนือ.
การติดเชื้อในอวัยวะใดก็ตาม รวมทั้งการติดเชื้อที่ไม่จำเพาะต่ออวัยวะใด (systemic infection) สามารถทำให้เกิดภาวะ septic shock ได้ หากการติดเชื้อนั้นรุนแรงพอ. ตัวอย่างเชื้อที่อาจก่อให้เกิด ภาวะ septic shock เช่น
ไวรัส ได้แก่ dengue virus, varicella virus, cytomegalovirus, และ influenza virus.
Rickettsia ได้แก่ Orientia tsutsugamushi, Rickettsia typhi.
แบคทีเรีย ทั้งที่ติดสีกรัมบวกและกรัมลบ ตลอดจน anaerobic bacteria.
กลุ่มอาการทางคลินิกที่เกิดจากการติดเชื้อ และชนิดของเชื้อก่อโรคที่พบบ่อยและเป็นสาเหตุของภาวะช็อก ได้แสดงไว้ในตารางที่ 1.
ลักษณะอาการทางคลินิก
อาการและอาการแสดงของผู้ป่วย แบ่งออกได้เป็น 4 กลุ่ม คือ อาการแสดงทั่วไปของการติดเชื้อ อาการเฉพาะที่หรือเฉพาะอวัยวะ อาการที่เกิดจากการกระจายของโรคมาที่ผิวหนัง และอาการที่เกิดจากภาวะแทรกซ้อนของการติดเชื้อ อันได้แก่ อาการแสดงของภาวะที่การทำงานของระบบอวัยวะต่างๆ ล้มเหลว.
1. อาการแสดงทั่วไปของการติดเชื้อ เช่น การมีไข้ ซึ่งพบในผู้ป่วยส่วนใหญ่. ผู้ป่วยบางรายอาจไม่มีไข้ได้แม้จะมีการติดเชื้อรุนแรงเช่น ผู้ป่วยที่เป็นโรคไตวายเรื้อรัง ผู้สูงอายุ ผู้ป่วยโรค hypothyroidism ผู้ป่วยที่ได้รับยา corticosteroid เป็นต้น บางครั้งผู้ป่วยเหล่านี้อาจมีอุณหภูมิกายต่ำกว่าปกติแม้มีการติดเชื้อรุนแรง การตรวจรักษาผู้ป่วยกลุ่มนี้ แพทย์จึงต้องมีความระมัดระวังเป็นพิเศษ จะต้องตรวจหาอาการแสดงอื่นๆ ด้วย.
2. อาการเฉพาะที่ ช่วยให้ระบุตำแหน่งของการติดเชื้อ ซึ่งจะทำให้พอจะทราบถึงชนิดของเชื้อก่อโรค ได้ เช่น ผู้ป่วยมีอาการเจ็บหน้าอกเวลาหายใจ ไข้สูงเฉียบพลัน อาจตรวจพบน้ำในช่องเยื่อหุ้มปอด (pleural effusion) และอาจเข้าสู่ภาวะช็อกอย่างรวดเร็ว เป็นลักษณะที่บ่งชี้ถึงการติดเชื้อ Streptococcus pneumoniae. อาการปวดท้อง ส่วนใหญ่บ่งถึงการติดเชื้อในช่องท้อง แต่อาจเป็นอาการแสดงของภาวะปอดอักเสบได้ด้วย. อาการปวดหลัง อาจไม่ใช่ acute pyelonephritis แม้ว่าจะเป็นโรคที่พบได้บ่อย โดยเฉพาะผู้ป่วยเพศหญิง สูงอายุ และผู้ป่วยเบาหวาน บางครั้งอาการปวดหลัง อาจเป็นอาการของการติดเชื้อที่กระดูกสันหลัง (osteomyelitis of vertebra) หรือหมอนรองกระดูกสันหลัง (discitis) ในผู้สูงอายุ ซึ่งมักจะเกิดจากเชื้อ Staphylococcus aureus เป็นต้น. อย่างไรก็ดี ผู้ป่วยบางรายอาจไม่มีอาการและอาการแสดงชัดเจน เช่น ผู้ป่วยเบาหวาน อาจมีฝีในตับจากเชื้อ Klebsiella pneumoniae หรือ Escherichia coli โดยไม่มีอาการปวดท้องเลยก็ได้.
3. รอยโรคที่ผิวหนัง อาจเกิดจากการกระจายของเชื้อมาที่ผิวหนังโดยตรง (septic emboli) จะพบเป็นตุ่มหนอง ซึ่งเมื่อนำไปย้อมสีกรัมจะพบตัวเชื้อก่อโรคได้ หรืออาจเป็นผลมาจากภาวะ DIC เช่น symmetrical peripheral gangrene ซึ่งเป็นรอยโรคที่พบได้ในภาวะช็อกจากการติดเชื้อ ไม่ใช่ลักษณะจำเพาะของการติดเชื้อใด. รอยโรคบางอย่างอาจบ่งชี้ชนิดของเชื้อได้ เช่น purpura fulminans ในโรค meningococcemia ecthyma gangrenosum บ่งชี้ถึงการติดเชื้อ Pseudomonas aeruginosa หรือ expanding violaceous bullae อาจจะเกิดจากการติดเชื้อ Vibrio spp. หรือ Aeromonas spp. เป็นต้น.
4. อาการที่เกิดจากความล้มเหลวของระบบอวัยวะต่างๆ เช่น cardiovascular system คือ ภาวะความดันโลหิตตก อวัยวะต่างๆ ได้รับเลือดและออกซิเจนไม่พอเพียง. ผู้ป่วยอาจมีอาการสับสน กระวนกระวาย ซึม หมดสติ มีปัสสาวะน้อยลงหรือไม่มีปัสสาวะเลย เลือดและเนื้อเยื่อต่างๆ มีกรด lactic คั่ง หรือการมีสารน้ำรั่วซึมในปอดทำให้ผู้ป่วยหายใจหอบ ภาวะ DIC ทำให้เลือดออกง่าย เป็นต้น.
ผู้ป่วยบางราย อาจมีอาการช็อกจากการติดเชื้อโดยไม่มีอาการจำเพาะ การวินิจฉัยสาเหตุของภาวะดังกล่าว อาจทำได้หากทำการเพาะเชื้อจากเลือดได้ ถ้าพบเชื้อหลายชนิด โดยเฉพาะถ้าเป็นเชื้อกลุ่ม enterobacteriaceae มักบ่งชี้ถึงการติดเชื้อในช่องท้อง เป็นสาเหตุสำคัญ.
การวินิจฉัยภาวะ sepsis
ส่วนสำคัญของการวินิจฉัย นอกจากภาวะช็อกจากการติดเชื้อแล้ว ยังต้องทำการวินิจฉัย ว่าผู้ป่วยมีการติดเชื้อที่อวัยวะใด และเชื้อก่อโรคน่าจะเป็นเชื้ออะไร เพื่อให้การรักษามีประสิทธิภาพดีที่สุด. การวินิจฉัยเชื้อก่อโรค อาศัยข้อมูลจากประวัติ คืออาการของผู้ป่วย ประวัติสัมผัสโรค โรคดั้งเดิมของผู้ป่วย ยาที่กิน และการสัมผัสโรคในรูปแบบต่างๆ. จากนั้นการตรวจร่างกายจะทำให้ทราบตำแหน่งของการติดเชื้อได้ในผู้ป่วยบางส่วน ตารางที่ 1 แสดงเชื้อก่อโรคที่พบบ่อยในผู้ป่วยลักษณะต่างๆ. การตรวจทางห้องปฏิบัติการ โดยเฉพาะการเพาะเชื้อจากสิ่งส่งตรวจทางคลินิกอย่างถูกต้อง จะช่วยให้ทราบแน่นอนถึงชนิด ของเชื้อก่อโรค. การตรวจที่จำเป็นต้องทำในผู้ป่วยทุกราย ได้แก่ การเพาะเชื้อจากเลือด การตรวจภาพรังสีทรวงอก การตรวจปัสสาวะ นอกจากนี้อาจเพาะเชื้อและย้อมสีกรัมจากปัสสาวะจากรอยโรคที่ผิวหนัง หรือจากหนอง สารคัดหลั่ง หรือน้ำที่ได้จากการเจาะดูด แล้วแต่กรณี.
นอกจากการตรวจหาชนิดของเชื้อก่อโรคแล้ว ยังต้องทำการตรวจทางห้องปฏิบัติการเพื่อประเมินความรุนแรงและภาวะแทรกซ้อน เช่น การตรวจนับเม็ดเลือด การตรวจการทำงานของไตและตับ และ electrolytes.
หลักการรักษา sepsis syndrome และ septic shock
เนื่องจาก sepsis syndrome และ septic shock เกิดขึ้นจากการมีการติดเชื้อ ร่วมกับปฏิกิริยาการตอบสนองของร่างกายต่อการติดเชื้อ ดังนั้น หลักสำคัญของการรักษา ก็คือ การรักษาการติดเชื้อ และการประคับประคองสภาพการทำงานของระบบต่างๆ ของร่างกาย ให้กลับเข้าสู่ภาวะปกติ โดยเร็วที่สุด. ผู้ป่วย septic shock ต้องการการดูแลอย่างใกล้ชิด จึงควรให้ผู้ป่วยอยู่ใน ICU หากเป็นไปได้.
การรักษาการติดเชื้อ
การรักษาการติดเชื้อ อันเป็นต้นตอที่นำไปสู่ภาวะ septic shock ประกอบด้วย
1. Source control ได้แก่การควบคุม หรือกำจัดเชื้อออกจากตำแหน่งที่มีการติดเชื้อด้วยการระบายหนอง หรือผ่าตัด เป็นการกำจัดเชื้อออกไปเป็นจำนวนมาก และยังเป็นการกำจัดแหล่งของเชื้อ ตลอดจนการแก้ไขความผิดปกติทางกายภาพ (เช่นการอุดตัน) อันเป็นสาเหตุชักนำให้เกิดการติดเชื้อ. การระบายหนองอาจทำได้หลายวิธี เช่น การผ่าตัด หรือการใส่สายระบายโดยการใช้อัลตราซาวนด์ หรือ computerized tomographic scanning เป็นตัวช่วยในการใส่สายระบาย ทำให้ลดความจำเป็นในการผ่าตัดลงไปได้มาก. นอกจากนี้ หากเป็นการติดเชื้อที่เกี่ยวข้องกับอุปกรณ์หรืออวัยวะเทียม การถอดเอาอุปกรณ์หรืออวัยวะเทียมออกจากตัวผู้ป่วย เป็นสิ่งสำคัญอย่างยิ่ง เนื่องจากอุปกรณ์หรืออวัยวะเทียมเหล่านี้ เป็นแหล่งอาศัยของเชื้อก่อโรคซึ่งมักจะเกาะติดอยู่และสร้าง biofilm ครอบคลุมตัวเชื้อไว้ ทำให้เชื้อไม่ถูกทำลายได้โดยง่าย.
2. การให้ยาปฏิชีวนะซึ่งควรคำนึงถึงสิ่งต่อไปนี้
2.1 เลือกยาปฏิชีวนะที่ครอบคลุมเชื้อที่เป็นสาเหตุ.
2.2 Pharmacokinetics และ pharmacodynamic ของยา และโอกาสที่เชื้อจะเกิดการดื้อยาระหว่างรักษา.
2.2.1 ยาในกลุ่ม ß-lactam ทำลายเชื้อในลักษณะ time-dependent กล่าวคือต้องการยาในระดับที่สูงกว่า minimal inhibitory concentration เป็นเวลานาน อย่างน้อยร้อยละ 40 ของช่วงเวลาที่ให้ยาแต่ละครั้ง ระดับยาที่สูงขึ้นเกินกว่าระดับ MIC มากๆ ไม่มีประโยชน์เพิ่มเติมในการกำจัดเชื้อ.
2.2.2 ยาในกลุ่ม aminoglycosides ควรให้แบบวันละครั้ง เนื่องจากการทำลายเชื้อ เป็นแบบ concentration dependent การให้ยาขนาดสูงทำให้ระดับของยาสูงสุดในเลือด สูงกว่า MIC มากๆ และมี post antibiotic effect ยาวนาน จะทำให้ได้ประสิทธิภาพการทำลายเชื้อที่ดี และอาจมีพิษต่อไตน้อยลง.
2.2.3 ยาในกลุ่ม fluoroquinolones ประสิทธิภาพของยากลุ่มนี้ในการทำลายแบคทีเรียขึ้นอยู่กับ total exposure ซึ่งก็คือ จะต้องมีระดับยาในเลือดสูงเป็นเวลานานเพียงพอ และยิ่งระดับยาสูง จะยิ่งทำลายเชื้อได้ดี. ตัวเลขที่บ่งชี้ภาวะดังกล่าว คือ area under concentration-time curve ในเวลา 24 ชั่วโมง (AUC24) สำหรับแบคทีเรียกรัมบวก อัตราส่วน AUC24 ต่อ MIC ควรมีค่าตั้งแต่ 30 ขึ้นไป และสำหรับแบคทีเรียกรัมลบ อัตราส่วนที่เหมาะสม คือตั้งแต่ 125 ขึ้นไป. หากให้ยาไม่เพียงพอ ประสิทธิภาพในการรักษาจะลดลง และเชื้อจะมีโอกาสดื้อยาในระหว่างการรักษามากขึ้น โดยเฉพาะอย่างยิ่ง หากเป็นการติดเชื้อในปอด เมื่อให้ยาน้อยกว่าที่ควรจะเป็น เชื้ออาจดื้อยาในภายหลังได้ถึงร้อยละ 30.
โดยทั่วไป ยากลุ่ม cephalosporins รุ่นที่ 3 เป็นยาที่ใช้ได้ในผู้ป่วย septic shock ที่มาจากนอกโรงพยาบาล และไม่ทราบแน่ชัดว่ามีการติดเชื้อที่ใด เพราะยานี้ครอบคลุมเชื้อได้ดีทั้งเชื้อกรัมบวกและ กรัมลบ. ส่วน fluoroquinolones นั้น เชื้ออาจมีอัตราการดื้อยาสูงกว่า cephalosporins รุ่นที่ 3. ยาอื่นที่อาจเลือกใช้ได้ ได้แก่ ampicillin/sulbactam หรือ amoxicillin/clavulanic acid อย่างใดอย่าง หนึ่ง ± aminoglycoside (gentamicin) ซึ่งจะครอบคลุมเชื้อได้ค่อนข้างกว้าง. แพทย์ควรตรวจสอบ แบบแผนความไวต่อยาปฏิชีวนะในถิ่นที่ตั้งของโรงพยาบาลเสมอ. ในประเทศไทย มีเครือข่ายเฝ้าระวังเชื้อดื้อยาของกรมวิทยาศาสตร์การแพทย์ซึ่งรวบรวมข้อมูลจากโรงพยาบาลต่างๆ ทั่วประเทศและมีข้อมูลในเครือข่าย internet ที่แพทย์สามารถ download มาดูได้ (http://www.narst.dmsc.moph.go.th<).
Supportive care
การรักษาประคับประคองให้ระบบต่างๆ กลับมาทำงานอย่างปกติที่สุดเท่าที่จะเป็นไปได้ จนกระทั่งผู้ป่วยฟื้นสภาพ มีความสำคัญไม่น้อยกว่าการกำจัดเชื้อ. การรักษาประคับประคองที่สำคัญได้แก่
1. ระบบทางเดินหายใจ ผู้ป่วยร้อยละ 85 มีภาวะระบบหายใจล้มเหลวซึ่งต้องใช้เครื่องช่วยหายใจ และในราวครึ่งหนึ่งของจำนวนนี้ มีภาวะ ARDS.7
2. ระบบไหลเวียน ตัวบ่งชี้ที่สำคัญของการดูแลรักษาระบบไหลเวียนล้มเหลว คือ ภาวะความรู้สติของผู้ป่วยดีขึ้นเป็นลำดับ มีปัสสาวะออกมาในปริมาณปกติ ผู้ป่วยได้รับออกซิเจนเพียงพอ ในระยะแรก ผู้ป่วยอาจต้องการสารน้ำทดแทนถึง 4-6 ลิตร โดยในช่วงแรกซึ่งเป็นช่วงที่มี hypovolemia ควรจะให้สารน้ำ 200-500 มล. เร็วๆ (ภายใน 15-30 นาที) และติดตามดู clinical end point เช่น ความดันโลหิต ปริมาณปัสสาวะ ระดับความรู้สึกตัว และการตรวจฟังเสียงหายใจว่ามีภาวะปอดบวมน้ำ (pulmonary edema) หรือไม่ สารน้ำที่ควรใช้คือ crystalloid ได้แก่ normal saline.
การให้ colloid อาจไม่ได้ประโยชน์มากกว่า crystalloid11 การให้ albumin ไม่มีประโยชน์แม้ผู้ป่วยจะมี albumin ต่ำ และอาจจะเป็นอันตรายด้วย (relative risk of death 1.68 95% CI 1.26-2.23).8 ผู้ป่วยประมาณร้อยละ 50 จะมีความดันโลหิตกลับมาเป็นปกติหลังการให้สารน้ำอย่างเพียงพอ.10 หากความดันโลหิตยังไม่กลับคืนมาเป็นปกติ หลังจากให้สารน้ำเพียงพอแล้ว หรือเกิดภาวะปอดบวมน้ำ จำเป็นต้องใช้ vasopressor และ/หรือ inotrope ช่วย ซึ่งที่นิยมใช้มากที่สุด คือ dopamine, dobutamine และ norepinephrine อาจใช้ dopamine เพียงอย่างเดียว หรือใช้ร่วมกับยาอื่นก็ได้.
หลักการพิจารณาว่าผู้ป่วยได้รับสารน้ำเพียงพอหรือไม่ นอกจากการตรวจร่างกายของผู้ป่วย เช่น ตรวจดู jugular vein การฟังเสียงปอด แล้วการ ตรวจค่า central venous pressure ก็เป็นสิ่งที่มีประโยชน์ โดยเมื่อให้สารน้ำเพียงพอแล้ว ควรจะได้ค่า CVP 8-12 มม.ปรอท และค่า mean arterial pressure 65-90 มม.ปรอท. หากทำได้ ควรวัด central venous oxygen saturation ถ้าได้ค่าต่ำกว่าร้อยละ 70 ก็ให้เลือดจนกระทั่งได้ค่า hematocrit เท่ากับร้อยละ 30.
3. Supportive care อื่นๆ ได้แก่ การประคับประคองภาวะไตวายด้วยการทำ dialysis ซึ่งมีหลายวิธี การดูแลรักษาภาวะเลือดออกผิดปกติและ DIC การป้องกันภาวะเลือดออกจากทางเดินอาหารเนื่องจากมี stress ulcer (ซึ่งควรพิจารณาให้ยาป้องกันภาวะนี้ หากผู้ป่วยอยู่ในภาวะช็อก ใช้เครื่องช่วยหายใจเป็นเวลานาน และมีความผิดปกติของการแข็งตัวของเลือด) ตลอดจนการดูแลเรื่องภาวะโภชนาการด้วย.
ผู้ป่วยบางรายที่ภาวะช็อกไม่ดีขึ้นแม้ได้ให้สารน้ำเพียงพอแล้ว และให้ vasopressor แล้ว ควรตรวจหาค่า cortisol ในเลือด เพราะผู้ป่วยอาจมีภาวะ adrenal insufficiency ด้วยจากภาวะ sepsis หรือผู้ป่วยอาจจะกินยาที่มีส่วนผสมของ corticosteroid อยู่ก็ได้. นอกจากนี้ควรควบคุมระดับน้ำตาลในเลือดให้ไม่สูงเกิน 110 มก./ดล.
แม้ผู้ป่วยได้รับการรักษาที่ถูกต้องก็อาจจะยังไม่พ้นจากภาวะ sepsis ในทันที อาการต่างๆ ของผู้ป่วย จะดีขึ้นภายในเวลา 12-24 ชั่วโมง แรงดันเลือดจะค่อยๆ เพิ่มขึ้น ชีพจรจะเต้นช้าลง จาก 120 ครั้งต่อนาที เหลือ 100 ครั้งต่อนาทีใน 6-12 ชั่วโมงแรก และลดลงจนต่ำกว่า 90 ครั้งต่อนาทีใน 24 ชั่วโมง. ถ้าตรวจเลือด อาจจะพบว่าเกล็ดเลือดที่เคยต่ำกว่าปกติ เริ่มกลับเพิ่มสูงขึ้น. ถ้าตรวจย้อมสิ่งส่งตรวจต่างๆ ที่เคยตรวจพบเชื้อ (เช่นปัสสาวะ) อาจจะไม่พบเชื้อ หรือรูปร่างของเชื้อเปลี่ยนแปลงไป.
โดยสรุป สิ่งที่สำคัญที่สุดในการรักษาผู้ป่วย septic shock ให้ได้ผลดี คือการวินิจฉัยเชื้อก่อโรคให้ได้ และให้การรักษาโดยการกำจัดเชื้อ ไม่ว่าจะด้วยการให้ยาปฏิชีวนะและการผ่าตัด ตลอดจนการประคับประคอง แก้ไขความผิดปกติของการทำงานของระบบอวัยวะต่างๆ ให้ได้โดยเร็วที่สุดก่อนที่ผู้ป่วยจะมีอาการรุนแรงมากขึ้น.
เอกสารอ้างอิง
1. Angus DC, Wax RS. Epidemiology of sepsis : an update. Crit Care Med 2001;29(7 Suppl): S109-16.
2. Marik PE, Varon J. The hemodynamic derangements in sepsis : implications for treatment strategies. Chest 1998;114:854-60.
3. Parrillo JE. Pathogenetic mechanisms of septic shock. N Engl J Med 1993;328:1471-7.
4. Bernard GR, Artigas A, Brigham KL, Carlet J, Falke K, Hudson L, et al. The American-European Consensus Conference on ARDS. Definitions, mechanisms, relevant outcomes, and clinical trial coordination. Am J Respir Crit Care Med 1994;149(3 Pt 1):818-24.
5. Demling RH. The modern version of adult respiratory distress syndrome. Annu Rev Med 1995;46:193-202.
6. Martin GS, Bernard GR. Airway and lung in sepsis. Intensive Care Med 2001;27 Suppl 1:S63-79.
7. Wheeler AP, Bernard GR. Treating patients with severe sepsis. N Engl J Med 1999;340: 207-214.
8. Anonymous. Human albumin administration in critically ill patients : systematic review of randomised controlled trials. Cochrane Injuries Group Albumin Reviewers. Bmj 1998; 317(7153):235-240.
กำธร มาลาธรรม พ.บ. ผู้ช่วยศาสตราจารย์
ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี
มหาวิทยาลัยมหิดล
- อ่าน 61,394 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




