สาเหตุของการอาเจียน
โดยทั่วไปมักแบ่งลักษณะการอาเจียนเป็น 2 กลุ่มดังนี้
1. Nonbilious vomiting ไม่ว่าการอาเจียนจะมีสาเหตุจากอะไรก็ตาม จะมีสิ่งที่อยู่ในลำไส้เล็กไหลย้อนกลับเข้าไปในกระเพาะอาหาร แต่ถ้าสาเหตุนั้นไม่ได้เกิดจากภาวะลำไส้อุดกั้นที่ต่ำกว่า ampulla of Vater มักจะยังมี antegrade intestinal flow ทำให้น้ำดีส่วนใหญ่ไหลลงสู่ลำไส้เล็ก ดังนั้นสิ่งที่อาเจียนออกมาจึงไม่มีน้ำดีปน กลุ่มโรคที่ทำให้มี nonbilious vomiting ได้แก่
♦ Infectious/inflammatory
การติดเชื้อที่ทำให้เกิดการอาเจียนที่พบบ่อยที่สุดในเด็กคือ acute gastroenteritis โดยเฉพาะการติดเชื้อไวรัสเช่นโรตาไวรัส แบคทีเรียที่อาจเป็นสาเหตุได้เช่น Salmonella, Shigella, Campylobacter, Clostridium difficile และ E. coli ส่วนโปรโตซัวที่อาจเป็นสาเหตุได้เช่น Giardia lamblia การติดเชื้อนอกทางเดินอาหารก็ทำให้มีอาการอาเจียนได้เช่น ปอดอักเสบ, sepsis, ติดเชื้อในสมอง, ติดเชื้อในทางเดินปัสสาวะ, labyrinthitis, ตับอ่อนอักเสบ.
ภาวะที่มีการอักเสบของทางเดินอาหารเช่น inflammatory bowel disease, แพ้อาหาร ก็ทำให้มีอาการอาเจียนได้ ในเด็กมักเกิดจากแพ้โปรตีนนมวัวและนมถั่วเหลือง.
♦ โรคเมตาบอลิก/ต่อมไร้ท่อ
กลุ่มโรคเมตาบอลิกที่สัมพันธ์กับการอาเจียนดังแสดงในตารางที่ 1 ผู้ป่วยมักแสดงอาการ ตั้งแต่ในวัยทารก อาจมีอาการร่วมเช่น lethargy, hypo- หรือ hypertonia, ชักหรือโคม่า โรคต่อมไร้ท่อที่สัมพันธ์กับการอาเจียนเช่นเบาหวานที่มีภาวะ ketoacidosis หรือผู้ป่วยเบาหวานที่เป็นมานานและมี gastric motility ลดลง (diabetic gastroparesis).

♦ โรคทางระบบประสาท
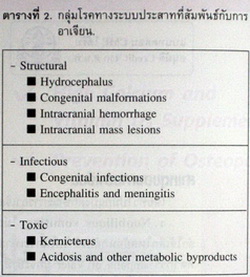
กลุ่มโรคทางระบบประสาทที่สัมพันธ์กับการอาเจียน ส่วนใหญ่เกิดจากมีความดันในสมองสูงดังแสดงในตารางที่ 2.
♦ ปัญหาพฤติกรรมหรือด้านจิตใจ
เด็กที่ขาดความอบอุ่นจะทำให้ตนเองอาเจียนเพื่อเรียกร้องความสนใจ ตัวอย่างเช่นภาวะ rumination ซึ่งพบในเด็กอายุมากกว่า 3 เดือนหรือในเด็กปัญญาอ่อนที่ขาดความรัก (social deprivation) โดยเด็กเหล่านี้จะใช้มือล้วงเข้าไปกระตุ้นที่ลำคอหรือทำให้มี rhythmic contractions ของ pharynx, ลิ้นและกล้ามเนื้อที่ผนังหน้าท้อง ทำให้สิ่งที่อยู่ในกระเพาะอาหารไหลย้อนออกมาทางปาก จากนั้นเด็กจะกลืนกลับเข้าไปใหม่ เด็กเหล่านี้จะเลี้ยงไม่โต เซื่องซึมและอ่อนเพลีย. ส่วน bulimia มักพบในวัยรุ่นหญิงมากกว่าชายโดยจะมีพฤติกรรมทำให้ตนเองอาเจียนหลังจากมี binge-eating episodes.
♦ ความผิดปกติของทางเดินอาหาร
ความผิดปกติของทางเดินอาหารที่ทำให้มี nonbilious vomiting อาจเกิดจากทั้ง obstructive และ nonobstructive lesions ดังแสดงในตารางที่ 3 ถ้าเกิดจาก obstructive lesions การอุดกั้นต้องอยู่ proximal ต่อ ampulla of Vater หรือ ligament of Treitz.


♦ สาเหตุอื่นๆ
ในวัยรุ่นหญิงอาจอาเจียนจากการตั้งครรภ์ ผู้ป่วยโรค cyclic vomiting syndrome (CVS) จะมีอาการอาเจียนเป็นๆ หายๆ โดยไม่ทราบสาเหตุที่แน่ชัด.
2. Bilious vomiting มักพบในภาวะลำไส้อุดกั้นที่ต่ำกว่า ampulla of Vater หรือในภาวะที่มี motility disorder ดังแสดงในตารางที่ 4 ในทารกแรกเกิดต้องรีบให้การวินิจฉัยโรค intestinal atresia, stenosis, malrotation with or without volvulus ซึ่งนับเป็น surgical emergency ให้ได้ โดยเฉพาะถ้า มี volvulus เพราะทำให้ลำไส้ขาดเลือดและตายอย่างรวดเร็ว ผู้ป่วยอาจเสียชีวิตหรือต้องถูกตัดลำไส้เล็กออกจำนวนมากจนเกิด short bowel syndrome ได้.
แนวทางการวินิจฉัยในเด็กที่มีอาการอาเจียน
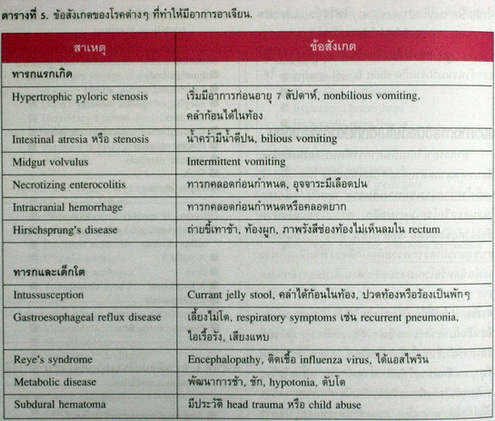
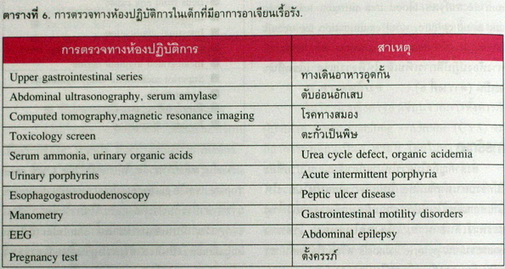
อาการอาเจียนเป็นอาการที่พบบ่อยในเด็กและ มีสาเหตุหลากหลายตั้งแต่ overfeeding ในทารกปกติจนถึงโรคร้ายแรงเช่นทางเดินอาหารอุดกั้น, เนื้องอกในสมองหรือโรคเมตาบอลิก. การวินิจฉัยแยกโรคต้องอาศัยข้อมูลหลายอย่างเช่น อายุ ถ้าเป็นทารก สาเหตุอาจเกิดจากความผิดปกติของทางเดินอาหารแต่กำเนิดหรือโรคเมตาบอลิก ส่วนเด็กโตอาจมีสาเหตุ จาก peptic ulcer disease, การติดเชื้อหรือภาวะ ทางจิต ประวัติอื่นๆที่ควรถามได้แก่ ลักษณะของสิ่งที่อาเจียน, อาการร่วมอื่นๆ (ตารางที่ 5). ผู้ป่วยที่ มีอาการอาเจียนเรื้อรังหรือเป็นๆ หายๆ ร่วมกับมีสัญญาณอันตรายได้แก่ น้ำหนักลด, เลี้ยงไม่โต, อาเจียนมีเลือดหรือน้ำดีปน, ท้องอืด ต้องทำการตรวจเพิ่มเติมเพื่อหาสาเหตุ การตรวจทางห้องปฏิบัติการเบื้องต้นที่ควรทำเช่น complete blood count, serum electrolytes, blood urea nitrogen, urinalysis และ urine culture, stool examination for occult blood, leukocytes และ parasites ส่วนการตรวจทางห้องปฏิบัติการเพิ่มเติมให้พิจารณาตามโรคที่น่าจะเป็น (ตารางที่ 6).
การรักษา
สิ่งสำคัญคือไม่ควรให้ยาแก้อาเจียนแก่ผู้ป่วยที่ยังไม่ทราบสาเหตุที่แน่ชัด โดยเฉพาะอย่างยิ่งไม่ควรให้ยาแก้อาเจียนในผู้ป่วยความผิดปกติทางกายวิภาคของทางเดินอาหาร, เนื้องอกในสมอง, โรคทางศัลยกรรมเช่น pyloric stenosis หรือลำไส้อุดกั้น ยาแก้อาเจียนอาจมีประโยชน์ในบางภาวะเช่น motion sickness, หลังการผ่าตัด, ได้ยาเคมีบำบัด, CVS, gastroparesis หรือ gastrointestinal motility disorders การรักษาประคับประคองและแก้ไขภาวะแทรกซ้อนจากการอาเจียนเช่นการขาดน้ำและ electrolyte imbalance เป็นสิ่งสำคัญควบคู่ไปกับการตรวจหาสาเหตุของการอาเจียน.
ยาแก้อาเจียน
ยาแก้อาเจียนแบ่งตามกลไกการออกฤทธิ์ดังนี้
♦ Dopaminergic receptor antagonist เช่น domperidone ขนาด 0.2-0.5 มก./กก./ครั้ง วันละ 3-4 ครั้ง, metoclopramide 0.1-0.2 มก./กก./ครั้ง วันละ 4-6 ครั้ง ข้อเสียของยากลุ่มนี้คืออาจทำให้เกิด extrapyramidal side effect.
♦ Serotonergic 5-HT3 receptor antagonist เช่น ondansetron ชนิดฉีด ขนาด 0.15-0.45 มก./กก. ตามด้วย 0.15 มก./กก./ครั้ง ทุก 4 ชั่วโมง มักใช้ในการอาเจียนจากยาเคมีบำบัดหรือหลังผ่าตัด.
♦ Antihistamine เช่น dimenhydrinate ขนาด 5 มก.กก./วัน แบ่งให้ทุก 6 ชั่วโมง ออกฤทธิ์จาก anticholinergic effect และ H1 receptor antagonist ในสมอง มักใช้ในภาวะ motion sickness.
♦ Enteric acetylcholine release เช่น cisapride ขนาด 0.2-0.3 มก./กก./ครั้ง วันละ 3-4 ครั้งควรใช้ด้วยความระมัดระวังเนื่องจากอาจทำให้มีหัวใจเต้นผิดจังหวะ.
สรุป
อาการอาเจียนเกิดได้จากหลายสาเหตุไม่จำเพาะว่าต้องเกิดจากความผิดปกติของทางเดินอาหาร การวินิจฉัยโรคที่เป็นสาเหตุต้องอาศัยประวัติ, การตรวจร่างกายและการตรวจทางห้องปฏิบัติการที่เหมาะสม การรักษาต้องมุ่งเน้นที่สาเหตุของการอาเจียนรวมทั้งแก้ไขภาวะแทรกซ้อนจากการอาเจียนเช่นการขาดน้ำและ electrolyte imbalance.
เอกสารอ้างอิง
1. Flake ZA, Scalley RD, Bailey AG. Practical selection of antiemetics. Am Fam Physician 2004;69:1169-74.
2. Khan S, Di Lorenzo C. Chronic vomiting in children : new insights into diagnosis. Curr Gastroenterol Rep 2001;3:248-56.
3. Lee M. Nausea and vomiting. In : Feldman M, Friedman LS, Sleisenger MH, eds. Sleisenger and Fordtrans Gastrointestinal and Liver Disease. 7th ed. Philadelphia : WB Saunders, 2002:119-30.
4. Murray KF, Christie DL. Vomiting. Pediatr Review 1998;19:337-41.
5. Pfau BF, Li BU, Murray RD, et al. Differentiating cyclic from chronic vomiting patterns in children : quantitative criteria and diagnostic implications. Pediatrics 1996;97:364-8.
6. Sondheimer JM. Vomiting. In : Walker WA, Goulet O, Kleinman RE, Sherman PM, Shneider BL, Sanderson IR, eds. Pediatric Gastrointestinal Disease. Pathophysiology Diagnosis Management. 4th ed. Hamilton : BC Decker, 2004:203-9.
วรนุช จงศรีสวัสดิ์ พ.บ., ว.ว. (กุมารเวชศาสตร์),
อ.ว. (กุมารเวชศาสตร์โรคระบบทางเดินอาหารและโรคตับ), รองศาสตราจารย์ หน่วยโรคทางเดินอาหารและตับ ภาควิชากุมารเวชศาสตร์ คณะแพทยศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย
- อ่าน 18,308 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




