การรักษาผู้ป่วยโรคลมชักให้มีประสิทธิภาพดีขึ้นอยู่กับการพิจารณาเลือกใช้ยากันชักที่เหมาะสมกับผู้ป่วยแต่ละราย รวมถึงการประเมินและติดตามผลการรักษาเป็นระยะๆ เพื่อปรับเปลี่ยนขนาดยาหากเกิดอาการไม่พึงประสงค์จากยา หรือเพื่อประเมินการรักษาโดยการเจาะวัดระดับยาในเลือด หรือเพื่อพิจารณาการหยุดกินยากันชัก.1
การที่ผู้ป่วยไม่สามารถกินยาได้อย่างสม่ำเสมอจะมีผลต่อการควบคุมการชัก. ผู้ป่วยโรคลมชักมากกว่าร้อยละ 80 ขาดยา2 เนื่องจากลืมไม่เข้าใจถึงความจำเป็นที่ต้องได้รับยาอย่างสม่ำเสมอหรือเกิดความสับสนจากคำแนะนำ บางรายกลัวอาการไม่พึงประสงค์ หรือกลัวการติดยาเป็นต้น.ในผู้ป่วยโรคลมชักที่เพิ่งได้รับการวินิจฉัยจะมีปัญหาในการกินยาด้วยหลายเหตุผล3 ได้แก่
1. สงสัยในโรคที่เป็น.
2. ความจำเป็นในการกินยา.
3. วิธีการกินยาและการติดตามการรักษายุ่งยาก.
4. ไม่มีหน่วยงานที่ช่วยเหลือเมื่อเกิดปัญหาเกี่ยวกับโรคที่เป็นทั้งที่บ้านและที่ทำงาน.
ผู้ป่วยส่วนใหญ่ช่วงแรกจะกินยาสม่ำเสมอ พอไม่มีการชักจึงเริ่มหยุดยาเป็นบางวันแล้วก็โชคดีไม่มีการชักเกิดขึ้น จึงเข้าใจว่าโรคหายแล้วต่อจากนั้นจึงไม่กินยา. ร้อยละ 28-38 ของการชักซ้ำในผู้ป่วยโรคลมชักตรวจพบระดับยาต่ำกว่าระดับยาที่ได้ผลในการักษา1,4,5 ดังนั้นจะเห็นได้ว่าความสม่ำเสมอในการใช้ยากันชักเป็นอีกปัจจัยหนึ่งที่สำคัญในการรักษาโรคลมชัก. บทความนี้จะกล่าวถึงวิธีการประเมินและเพิ่มความสม่ำเสมอในการกินยา.
วิธีการประเมินความสม่ำเสมอ
การสอบถาม
วิธีนี้เป็นวิธีที่ง่ายที่สุดในการประเมินโดยการถามจากผู้ป่วยและครอบครัว6 นอกจากนี้การให้ผู้ป่วยบันทึกการลืมกินยาในสมุดบันทึกหรือปฏิทินก็จะเป็นการช่วยอีกทางหนึ่ง แต่ก็มีผู้ป่วยจำนวนไม่น้อยที่อาย ไม่กล้าบันทึกให้แพทย์ทราบ. ดังนั้นแพทย์จึงมีความจำเป็นที่ต้องสร้างสัมพันธภาพให้ดีระหว่างตนเองและผู้ป่วย.
การวัดระดับยาในเลือด
เป็นวิธีที่จะให้ผลในการควบคุมการชักและยังช่วยประเมินว่าอาการไม่พึงประสงค์ที่เกิดขึ้นเกิดจากยากันชักเกินขนาดหรือไม่. โดยวัดระดับยาของตัวยาออกฤทธิ์และตัวยาที่ถูกเปลี่ยนแปลงในเลือดซึ่งจะเป็นประโยชน์ในรายที่กินยาไม่สม่ำเสมอ1.
ระดับยาที่วัดได้จะมีความแม่นยำและเชื่อถือได้ ขึ้นอยู่กับหลายปัจจัย เช่น ค่าครึ่งชีวิตของยาความสามารถในการกำจัดยาแต่ละชนิด เวลาครั้งสุดท้ายที่กินยา การดูดซึมของยา การดื้อยา เป็นต้น. ค่าระดับยาในเลือดที่ต่ำกว่าระดับยาที่ให้ผลในการรักษามัก พบในผู้ป่วยที่ลืมกินยาหรือมีช่วงระยะห่างของการ กินยายาวเกินไป.
ข้อควรระวัง การวัดระดับยาในเลือดบางครั้งก็ไม่ได้ค่าที่แท้จริงขณะที่มีการชัก เนื่องจากการตรวจเลือดมักเกิดขึ้นหลายวันหลังมีการชัก และผู้ป่วยบางรายก็รีบกินยาทันทีหลังชัก. ดังนั้น การเจาะเลือดเพื่อวัดระดับยาทันทีขณะชักจึงจะได้ค่าที่มีความเที่ยงตรงที่สุด.3,7
Leppik และคณะ8 ได้ศึกษาเกี่ยวกับค่า coefficient of variation (CV) ของระดับยาในเลือด โดยการตรวจวัดระดับยาตั้งแต่ 3 ครั้งขึ้นไป พบว่าค่า CV ของยากันชักทุกชนิดอยู่ในช่วงระหว่างร้อยละ 7-34 โดยไม่ขึ้นกับอัตราความสม่ำเสมอในการกินยาและการนับจำนวนเม็ดยา. แต่ค่า CV เป็นผลมาจากความถี่และเวลาที่กินยา และพบว่าค่าความแปรปรวนของระดับยาที่กินวันละครั้ง เช่น ยา phenytoin มีค่าเท่ากับร้อยละ 20 อาจเป็นเพราะค่าครึ่งชีวิตที่ยาว คือมีค่าอยู่ระหว่าง 18-24 ชั่วโมง. ส่วนยาที่กินวันละ 3-4 ครั้ง จะมีการแกว่งของระดับยาน้อยกว่า เพราะกินยาถี่กว่าและยาอยู่ใน steady state แล้วขณะที่เจาะเลือดเพื่อวัดระดับยา.9
การนับเม็ดยา
การนับเม็ดยาเป็นวิธีที่ง่ายแต่ก็มีข้อด้อยหลายประการ ได้แก่
1. ไม่ทราบว่าผู้ป่วยกินยาไปวันไหนบ้าง ทราบแต่ภาพรวมว่าใช้ยาในช่วงระยะเวลาที่กำหนดครบหรือไม่ครบเท่านั้น.
2. ผู้ป่วยอาจกินยาบางครั้งเกินขนาดบางครั้งต่ำกว่าขนาด แต่โดยรวมแล้วใช้ยาหมดพอดี.
3. จำนวนเม็ดยาที่ผู้ป่วยนำมาให้นับอาจไม่ใช่จำนวนจริงๆ แต่เป็นจำนวนที่จัดเตรียมมาเพื่อให้แพทย์หรือเภสัชกรเข้าใจว่ากินยาได้ถูกต้อง.9,11
อย่างไรก็ตาม การนับเม็ดยาก็เป็นวิธีที่ดีและง่ายในการที่ผู้ดูแลจะจัดยาให้ผู้ป่วยกินยาเป็นเวลาเพื่อป้องกันการลืม โดยการจัดยาและจำนวนเม็ดลงในกล่องที่แบ่งเป็นมื้อๆ เช่น เช้า กลางวัน เย็น และก่อนนอน เป็นต้น.
อุปกรณ์จัดยาอัตโนมัติ
อุปกรณ์จัดยาอัตโนมัติเป็นขวดใส่ยาโดยที่ฝาขวดมีโปรแกรมคอมพิวเตอร์ ซึ่งมีการบันทึกและรายงานผลได้ว่ายาแต่ละขวดได้รับการเปิด-ปิดเมื่อใด และเป็นจำนวนครั้งเท่าใดต่อวัน ทำให้ทราบได้ว่ามีความสัมพันธ์กับการชักหรือไม่ แต่ข้อด้อยก็คือไม่สามารถตรวจได้ว่าผู้ป่วยกินยาจริงหรือไม่ หรือว่าเปิดเอาเม็ดยาออกจากขวดแต่ไม่ได้กิน.
การใช้ยาชนิด sustained releaseเพิ่มความสม่ำเสมอและควบคุมการชักได้ดีดังผลการวิจัยตารางที่1
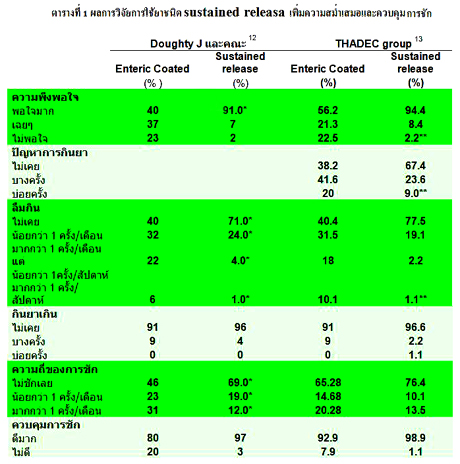
* p < 0.01
**p = 0.000
การกินยาไม่ครบหรือเกินขนาด
ความไม่สม่ำเสมอของการได้รับยามักเกิดจากการขาดยามากกว่าการกินยาเกินขนาดร้อยละ 70ต่อร้อยละ30.
การชักสัมพันธ์กับการลืมกินยา
การลืมกินยาเป็นสาเหตุส่วนใหญ่ที่ทำให้เกิดการชัก นอกจากนี้ปัจจัยอื่นๆ เช่น การอดนอนก็เป็นอีกสาเหตุหนึ่ง.
กลยุทธ์การเพิ่มความสม่ำเสมอ
1.การพูดคุย การสร้างความสัมพันธ์ระหว่างแพทย์และผู้ป่วยโดยการพูดคุยปรึกษากัน ไม่ว่าจะเป็นเรื่องการวินิจฉัย แผนการรักษา ข้อมูลเกี่ยวกับผลการรักษาอาการไม่พึงประสงค์จากยา ระยะเวลาการรักษา ขนาดยาที่เหมาะสม และการนัดช่วงเวลาในการมาติดตามการรักษาจะช่วยทำให้เพิ่มและเสริมความสม่ำเสมอในการกินยาของผู้ป่วยซึ่งจะทำให้ประสิทธิภาพการรักษาดีตามมา
2.การให้ความรู้ การให้ความรู้และทำให้ผู้ป่วยมีความเข้าใจในโรคเป็นวิธีที่ช่วยผู้ป่วยให้กินยาสม่ำเสมอ ไม่ว่าจะเป็นการอธิบายเกี่ยวกับการรักษาการปรับเปลี่ยนการรักษา และการเลือกยา. แพทย์ควรอธิบายแก่ครอบครัวของผู้ป่วยด้วยเช่นกัน. ผู้ป่วยมากกว่าครึ่งหนึ่งจะลืมข้อมูลที่แพทย์บอกทันทีหลังจากได้พบแพทย์ดังนั้นแพทย์จึงควรบันทึกลงในสมุดนัดหรือเอกสารความรู้เกี่ยวกับโรคลมชัก เพื่อให้ผู้ป่วยสามารถกลับมาอ่านทบทวนได้อีกครั้งเพื่อป้องกันการลืม.
3.การกินยาครั้งละ 1 เม็ดก่อนนอนเป็นวิธีที่ง่ายที่สุดที่จะทำให้ผู้ป่วยกินยาสม่ำเสมอสูงสุด ผู้ป่วยที่ต้องกินยาหลายชนิดต่อวันควรจะมีการบันทึกและทำเป็นตารางเวลาการกินยาแต่ละชนิด รวมทั้งการใช้กล่องใส่ยาแบ่งเป็นเวลาที่ชัดเจนเพื่อเตือนความจำและกันลืม.
4. ตารางการนัดหมาย การมีตารางบันทึกการนัดหมายเพื่อติดตามผลการรักษาเป็นวิธีหนึ่งที่จะทำให้ผู้ป่วยสามารถมารับยาอย่างสม่ำเสมอได้เป็นระยะนานติดต่อกัน เพราะการที่ผู้ป่วยขาดยาหรือ กินยาไม่สม่ำเสมอ สาเหตุหนึ่งคือ การลืมวันนัด. นอกจากนี้อาจเกิดจากผู้ป่วยไม่มีอาการผิดปกติอะไรจึงไม่มาพบแพทย์ หรือไม่เห็นความสำคัญของการมาตามนัด ดังนั้น แพทย์ผู้ดูแลควรบอกให้ผู้ป่วยทราบเหตุผลอย่างชัดเจนว่าการที่ต้องนัดผู้ป่วยมาพบเป็นระยะๆ ก็เพื่อจะได้ทราบว่าผู้ป่วยสบายดีหรือไม่ หรือมีอาการไม่พึงประสงค์ถึงแม้จะเพียงเล็กน้อยบางครั้งถ้ามีการนัดติดตามผลแต่ละครั้งห่างกันหลายๆ เดือน อาจจะต้องส่งจดหมายเตือนก่อนจะถึงวันนัด 1-2 สัปดาห์. นอกจากนี้ควรมีหมายเลขโทรศัพท์เพื่อให้ผู้ป่วยหรือญาติสามารถติดต่อสอบถามหรือเลื่อนนัดได้ตามความเหมาะสม.
มีคำถามง่ายๆ ที่ควรถามผู้ป่วยว่า “ถ้าจะมีการนัดครั้งต่อไปเพื่อติดตามผลและดูแลการรักษาแบบนี้ผู้ป่วยจะสามารถมาตามนัดที่วางแผนไว้ได้หรือไม่” ถ้าผู้ป่วยตอบว่าไม่สามารถทำได้ แพทย์ก็ควรพิจารณาเปลี่ยนแผนการนัดใหม่.
สรุป
การติดตามเพื่อดูว่าผู้ป่วยสามารถกินยาสม่ำเสมอหรือไม่ มีหลายวิธีทั้งแบบดั้งเดิมและแบบใหม่ซึ่งวิธีดังกล่าวมีประโยชน์อย่างมากในผู้ป่วยที่มีผลการรักษาที่ยังไม่ดีพอโดยเฉพาะอย่างยิ่งวิธีการบันทึกจำนวนครั้ง จำนวนเม็ดที่ต้องกินในแต่ละวันลงบนปฏิทินจะมีประโยชน์อย่างมากเมื่อมีการเจาะเลือดเพื่อวัดระดับยา. ข้อมูลที่ได้ช่วยบอกว่าการรักษาที่ยังไม่ได้ผลนั้นเกิดจากยาไม่ได้ผลหรือเพราะผู้ป่วยกินยาไม่สม่ำเสมอทำให้ระดับยาในเลือดไม่สูงพอที่จะได้ผลในการรักษาซึ่งสาเหตุความล้มเหลวในการรักษาโรคลมชัก สาเหตุหนึ่งก็คือ การกินยากันชักไม่สม่ำเสมอ. ดังนั้นถ้าผู้ป่วยให้ความร่วมมือและช่วยบันทึกพฤติกรรมการกินยาหรือจัดแบ่งยาเป็นมื้อๆ กันลืมจะทำให้ผู้ป่วยกินยาอย่างสม่ำเสมอได้ดีขึ้น.
นอกจากนี้ ชนิดของยากันชักที่กินก็เป็นปัจจัยหนึ่งที่สำคัญ ชนิดของยาที่กินวันละ 1 ครั้งจะเพิ่มความสม่ำเสมอในการกินยาได้เป็นอย่างดี เพราะจะทำให้ผู้ป่วยไม่ลืมและมีความสม่ำเสมอในการกินยา ซึ่งส่งผลให้ระดับยากันชักในเลือดสูงถึงระดับที่ให้ผลในการรักษาและคงระดับนั้นอย่างต่อเนื่องตลอดระยะเวลาที่กินยากันชัก.
เอกสารอ้างอิง
1. Mattson RH, Cramer JA, Collins JF. and the VA Epilepsy Cooperative Study Group. Aspects of compliance in epilepsy : taking drug and keeping clinic appointments. In : Schmidt D, Leppike IE, eds. Compliance in epilepsy. Amsterdam : Elsevier, 1988:111-8.
2. Trostle J. Doctorีs orders and patientีs self-interests : two views of medication usage? In : Schmidt D, Leppik IE, eds. Compliance in epilepsy. Amsterdam : Elsevier, 1988:57-70.
3. Cramer JA, Ouellette VL, Mattson RH. Which medication dose is missed most frequently? Epilepsia 1989;30:640.
4. Sherwin AK, Robb JP, Lechter M. Improved control of epilepsy by monitoring plasma ethosuximide. Arch Neurol 1973;28:178-81.
5. Stanaway L, Lambie DG, Johnson RH. Non-compliance with anticonvulsant therapy as a cause of seizures. NZ Med J 1985;98:150-2.
6. Sackett DL. A compliance practicum for the busy practitioner. In : Haynes RB, Taylor DW, Sackett DL, eds. Compliance in health care. Baltimore MD : Johns Hopkins University Press, 1979:286-94.
7. Spector R, McGrath P, Uretsky N, Newman R, Cohen P. Does intervention by a nurse improve medication compliance? Arch Intern Med 1978:138-40.
8. Leppik IE, Cloyd JC, Sawchuk RJ, Pepin SM. Compliance and variability of plasma phenytoin levels in epileptic patients. Ther Drug Monit 1979;1:475-83.
9. Cramer JA, Mattson RH, Prevey ML, Scheyer R, Ouellette V. How often is medication taken as prescribed? A novel assessment technique. JAMA 1989;261:3273-7.
10. Cooper JK, Love DW, Raffoul PR. International prescription nonadherence (noncompliance) by the elderly. J Am Geriatr Soc 1982;30:329-33.
11.Norell SE. Methods in assessing drug compliance. Acta Med Scand 1983;683:35-40.
12. Doughty J, Baker GA, Jacoby A, Lavaud V. Compliance and satisfaction with switching from an immediate-release to sustained-release formulation of valproate in people with epilepsy. Epilepsy & Behavior 2003;4:710-6.
13. Towanabut S, Tiamkao S, Thammasupapong S, et al. Thailand Depakine Chrono Study. Srinagariand Med J 2003;18(suppl):138.
14. Brouwer OF, Pieters MS, Edelbroek PM, et al. Conventional and controlled release valproate in children with epilepsy : a cross-over study comparing plasma levels and cognitive performances. Epilepsy Res 1992;13:245-53.
15. Despland PA. A retrospective study of 113 epileptic patients treated with sustained-release valproate. Epilepsia 1994;35(suppl):S99-100.
16. Jacobs J, Goldstein AG, Kelly ME, Bloom BS. NSAID dosing schedule and compliance. Drug Intell Clin Pharm 1988;22:727-8.
17. Wannamaker BB, Morton WA, Gross AJ, Saunders S. Improvement in antiepileptic drug levels following reduc-tion of intervals between clinic visits. Epilepsia 1980;21: 155-62.
18. Ley P, Bradshaw PW, Eaves D, Walker CM. A method for increasing patientsี recall of information presented by doctors. Psychol Med 1973;3:217-20.
19. Gillum RF, Barsky AJ. Diagnosis and management of patient noncompliance. JAMA 1974;228:1563-6.
20. Spelman LP. Communications in an outpatient setting. Br J Soc Clin Psychol 1965;4:114-6.
ศิริพร เทียมเก่า พ.บ., ผู้ช่วยศาสตราจารย์, ภาควิชาเภสัชวิทยา, คณะแพทยศาสตร์, มหาวิทยาลัยขอนแก่น
สมศักดิ์ เทียมเก่า พ.บ., รองศาสตราจารย์, สาขาวิชาประสาทวิทยา, ภาควิชาอายุรศาสตร์, คณะแพทย์ศาสตร์, มหาวิทยาลัยขอนแก่น
- อ่าน 13,584 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




