ถาม : การผ่าตัดเปลี่ยนตับคืออะไร
ตอบ : การผ่าตัดเปลี่ยนตับ เป็นการรักษาผู้ป่วยที่เป็นโรคตับระยะสุดท้ายที่ไม่สามารถให้การรักษาโดยวิธีการอื่นให้หายได้โดยการผ่าตัดเอาตับที่เสียจากผู้ป่วย ที่เป็นโรคตับออก และนำตับที่ดีจากผู้บริจาคที่เสียชีวิตเนื่องจากสมองตาย (brain death) มาใส่ตรงตำแหน่งของตับเดิม ทำให้ผู้ป่วยที่เป็นโรคตับหายจากโรคมีชีวิตยืนยาวขึ้น.
การผ่าตัดเปลี่ยนตับมี 2 วิธี คือ
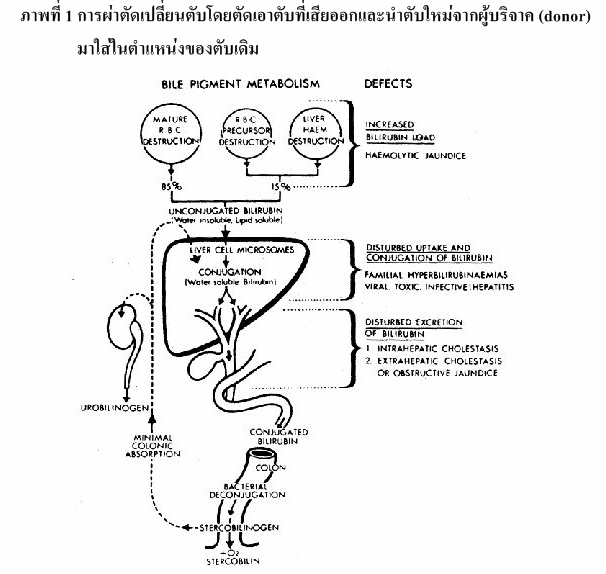
1.1 Orthotopic liver transplantation (OLT) เป็นการผ่าตัดเปลี่ยนตับโดยตัดเอาตับที่เสียออกและนำตับใหม่จากผู้บริจาค (donor) มาใส่ในตำแหน่งของตับเดิม (ดังภาพที่ 1)
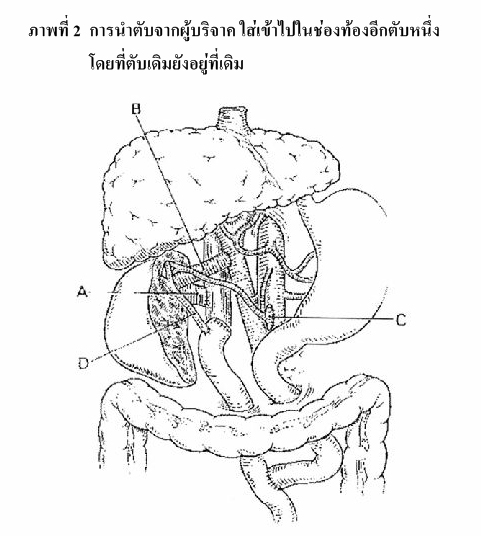
1.2 Heterotopic liver transplantation หรือ auxilliary homotransplantation เป็นการนำตับจากผู้บริจาค ใส่เข้าไปในช่องท้องอีกตับหนึ่ง โดยที่ตับเดิมยังอยู่ที่เดิม มักใช้ในผู้ป่วยรายที่คิดว่าตับที่เสียไปนั้นมีโอกาสที่จะฟื้นคืนกลับมาในภายหลัง ปัจจุบันไม่นิยมทำกัน (ดังภาพที่ 2)
ถาม : โรคตับชนิดใดบ้างที่ต้องทำการเปลี่ยนตับ
ตอบ : ผู้ป่วยต้องเป็นโรคตับระยะสุดท้าย ซึ่งไม่สามารถรักษาให้หายได้โดยวิธีการรักษาอื่น และมักเสียชีวิตภายใน 1 ปี. โรคตับเหล่านี้แบ่งออกได้เป็น 4 กลุ่มใหญ่ คือ
2.1 เป็นโรคตับเรื้อรัง มักมีอาการตาเหลือง ตัวเหลือง น้ำหนักลด มีน้ำในช่องท้องหรือท้องมาน อาเจียนเป็นเลือด ได้แก่ โรคตับแข็งจากไวรัส จากยา หรือจากสุรา หรือโรคที่มีการอุดตันของท่อน้ำดีพวก primary biliary cirrhosis, biliary atresia.
2.2 พวกที่เป็นมะเร็งตับ ได้แก่ มะเร็งปฐมภูมิตับ (hepatocellular carcinoma, HCC) เป็นมะเร็งที่พบบ่อย ต้องเป็นมะเร็งปฐมภูมิตับที่อยู่ภายในตับ และ ไม่ลุกลามออกนอกตับ. นอกจากนี้อาจพิจารณาเปลี่ยนตับให้กับผู้ป่วยที่เป็น metastatic tumor เช่น จากมะเร็งลำไส้ใหญ่ หรือเป็นมะเร็งที่กระจายมาจากมะเร็งของ ต่อมไร้ท่อ. อย่างไรก็ตาม หลังการเปลี่ยนตับมะเร็งจะกลับมาเป็นอีก (recurrence) สูงถึงร้อยละ 50-80 ภายใน 1 ปี.
2.3 ผู้ป่วยที่มีการทำงานของตับล้มเหลวอย่างเฉียบพลัน (fulminant hepatic failure) จากไวรัสตับอักเสบ จากยาพวก halothane หรือ acetaminophen.
2.4 พวกที่เป็น inborn error of metabolisin เช่น พวกที่เป็น a-1 antitrypsin deficiency, Wilson' s disease, Glycogen storage disease type 1และ type IV
ถาม : ตับที่นำมาเปลี่ยนได้จากที่ใด
ตอบ : ตับที่นำมาปลูกถ่าย ปัจจุบันได้มาจาก 2 แหล่งใหญ่ คือ
3.1 จากผู้ที่เสียชีวิตเนื่องจากสมองตาย (brain dead donor) โดยมากได้จากผู้ที่ประสบอุบัติเหตุ หรือมีเลือดออกในสมอง ทำให้แกนสมองเสียหายและหยุดทำงานโดยสิ้นเชิงและถาวร ซึ่งทางการแพทย์ถือว่าบุคคลผู้ซึ่งได้รับการวินิจฉัยว่าสมองตายถือว่าบุคคลนั้นถึงแก่ความตายแล้ว เมื่อญาติผู้ตายอนุญาตแล้ว เราก็สามารถนำอวัยวะตับมาปลูกถ่ายได้.
3.2 ผู้บริจาคที่มีชีวิต (living donor) จากผู้ที่มีสายเลือดเดียวกัน ได้แก่ พ่อ แม่ พี่ น้อง ลุง ป้า น้า อา ทำให้ผู้ป่วยโรคตับไม่ต้องรอตับเป็นเวลายาวนาน. ตับที่ได้มีคุณภาพดี สมบูรณ์ และตับที่ใส่มีปฏิกิริยาต่อต้านน้อย. โดยมากใช้กับผู้ป่วยโรคตับที่เป็นเด็ก โดยพ่อแม่บริจาคให้กับลูกที่เป็นโรคตับระยะสุดท้าย เช่น กลุ่มที่เป็น biliary atresia โดยใช้ lateral segment ของ left lobe จากพ่อหรือแม่ที่มีกลุ่มเลือดตรงกัน มาให้กับลูก.
ถาม : การเลือกตับสำหรับการเปลี่ยนตับจากผู้บริจาคที่สมองตายต้องมีคุณสมบัติอย่างไร
ตอบ : การเลือกตับจากผู้บริจาคสมองตายต้องมีคุณสมบัติดังนี้
=ตับสามารถใช้ได้ตั้งแต่ผู้บริจาคที่เป็นทารกจนถึงอายุ 70 ปี.
=สัญญาณชีพอยู่ในภาวะปกติ ความดันเลือดไม่ต่ำนานเกิน 4 ชั่วโมง.
=ไม่มีการติดเชื้อในกระแสเลือด.
=ไม่มีมะเร็งที่อื่น ยกเว้น มะเร็งผิวหนังหรือสมองที่ยังไม่แพร่กระจาย และมะเร็งปากมดลูกในระยะแรก
(CA cervix in situ).
=ไม่มีประวัติโรคตับเรื้อรัง ไม่เป็นโรคพิษสุราเรื้อรัง.
=ต้องไม่เป็น HIV positive.
=กลุ่มเลือด ABO และ RH ตรงกัน.
=ขนาดรูปร่างของผู้บริจาคตับ (donor) ใกล้เคียงกับผู้ป่วยที่จะได้รับตับ (recipient).
เรื่อง HLA matching ระหว่าง donor และ recipient ในการผ่าตัดเปลี่ยนตับไม่มีความสำคัญในการตัดสินใจ.
ถาม : การผ่าตัดเปลี่ยนตับทำได้ที่ไหนบ้าง และเสียค่าใช้จ่ายเท่าไร
ตอบ : ในประเทศไทยได้ทำการผ่าตัดเปลี่ยนตับสำเร็จครั้งแรกปี พ.ศ. 2530 โดยคณะแพทย์จุฬาลงกรณ์มหาวิทยาลัย. ปัจจุบันผู้ป่วยโรคตับระยะสุดท้ายสามารถจะใช้บริการการเปลี่ยนตับได้ที่โรงพยาบาลรามาธิบดี, โรงพยาบาลศิริราช, โรงพยาบาลจุฬาลงกรณ์ และโรงพยาบาลบำรุงราษฎร์ ค่าใช้จ่ายในโรงพยาบาลรัฐบาลอยู่ประมาณ 500,000-1,000,000 บาท ถ้ามีภาวะแทรกซ้อน ค่าใช้จ่ายก็อาจสูงกว่านี้.หลังการเปลี่ยนตับ ผู้ป่วยต้องรักษาตัวในโรงพยาบาลประมาณ 1-2 เดือน.
ถาม : ภาวะแทรกซ้อนหลังการผ่าตัดเปลี่ยนตับมีอะไรบ้าง
ตอบ : เนื่องจากการผ่าตัดเปลี่ยนตับเป็นการผ่าตัดที่ยุ่งยากและซับซ้อนใช้เวลาการผ่าตัดนาน ประมาณ 8-12 ชั่วโมง จึงอาจเกิดภาวะแทรกซ้อนได้
6.1 ภาวะแทรกซ้อนหลังการผ่าตัดตับทันที
ก. ภาวะ hypovolemia
- เลือดออกภายในท้อง (bleeding) จากการผ่าตัด.
- ความบกพร่องของการแข็งตัวของเลือด ทำให้เลือดออกมาก.
- มีน้ำในช่องท้องมากขึ้น (ascites).
ข. ภาวะ electrolyte imbalance
- Hypoglycemia.
- Hypomagnesemia.
- Hypophosphatemia.
- Hyponatremia.
- Hypokalemia.
- Hypocalcemia.
ค.ตับที่เปลี่ยนไม่ทำงาน (early graft dysfunction)
การปลูกถ่ายตับแตกต่างจากการปลูกถ่ายไตคือ การปลูกถ่ายตับ ตับจะต้องทำงานทันที มิฉะนั้นผู้รับตับจะเสียชีวิต. การดูว่าตับทำงานตั้งแต่ภายในห้องผ่าตัด ถ้าตับที่ใส่เข้าไปทำงานดีจะมีน้ำดีออกจากท่อน้ำดี สามารถแก้ไขภาวะ coagulopathy ได้ ปัสสาวะออกดี. ผู้ป่วยจะตื่นดีภายใน 12 ชั่วโมง หลังผ่าตัด น้ำดีที่ออกเหนียวและมีสีเหลืองทอง.
ง.Hepatic artery thrombosis.
จ.Portal vein thrombosis.
6.2 ภาวะแทรกซ้อนขณะที่อยู่ในโรงพยาบาล
ก. ร่างกายปฏิเสธตับใหม่ มักเกิดวันที่ 3 หลังการผ่าตัด เกิดมากใน สัปดาห์ที่ 2 และที่ 3 พบว่าผู้ป่วยมีอาการไข้ ซึม ปวดเมื่อยตามตัว เบื่ออาหารปวดท้อง หรือกดเจ็บบริเวณตับ ตาเหลือง ตัวเหลือง น้ำดีออกน้อย และสีใสขึ้น.ถ้าเกิด rejection ก็ต้องรีบแก้ไขโดยให้ยาต่อต้านภาวะ rejection.
ข. การอุดตันและการรั่วของท่อน้ำดี.
ค. มีการติดเชื้อหลังผ่าตัด.
ผู้ป่วยที่ทำการเปลี่ยนตับแล้วต้องได้ยากดภูมิต้านทานร่างกายไปตลอดชีวิตและเป็นการผ่าตัดที่ซับซ้อน ใช้เวลายาวนาน ซึ่งมีโอกาสติดเชื้อได้ง่ายกว่าคนปกติ จากเชื้อแบคทีเรีย ไวรัส เชื้อรา จึงต้องให้ผู้ป่วยอยู่ห้องแยก. ผู้เข้าเยี่ยม ก็ต้องระวังป้องกันไม่ให้นำเชื้อไปสู่ผู้ป่วยที่ได้รับการเปลี่ยนตับด้วย.
6.3 การดูแลผู้ป่วยหลังจากจำหน่ายออกจากโรงพยาบาลแล้ว
ผู้ป่วยเปลี่ยนตับต้องได้รับยากดภูมิต้านทานตลอดชีวิต ทำให้มีโอกาส ติดเชื้อง่ายกว่าคนปกติ หรือเกิดภาวะร่างกายปฏิเสธตับใหม่ขึ้นได้ แม้ว่าจะได้ยากดภูมิต้านทาน จึงต้องได้รับการดูแลจากแพทย์อย่างต่อเนื่อง มีการตรวจการทำงานของตับ (liver function test) และปริมาณของยากดภูมิคุ้มกันควรกินให้มีขนาดพอเหมาะที่จะป้องกันไม่ให้เกิดภาวะร่างกายปฏิเสธตับใหม่ ขณะเดียวกันก็ไม่เกิดผลข้างเคียงจากยาหรือทำให้ร่างกายมีโอกาสติดเชื้อเพิ่มขึ้น.
ถาม : คุณภาพชีวิตหลังการผ่าตัดเปลี่ยนตับเป็นอย่างไร
ตอบ : ผู้ป่วยหลังทำผ่าตัดเปลี่ยนตับสามารถมีชีวิตได้เหมือนคนปกติ ออกกำลังกายและเล่นกีฬาได้ มีสมรรถภาพทางเพศปกติ ผู้หญิงสามารถตั้งครรภ์ได้. เด็กที่รับการเปลี่ยนตับมีการเจริญเติบโตเหมือนคนปกติทั่วไป. การผ่าตัดเปลี่ยนตับจึงทำให้ผู้ป่วยโรคตับระยะสุดท้ายมีชีวิตยืนยาวขึ้น และมีคุณภาพชีวิตเท่ากับประชากรทั่วไปทีเดียว.
วีรพัฒน์ สุวรรณธรรมา พ.บ., ภาควิชาศัลยศาสตร์, คณะแพทยศาสตร์ โรงพยาบาลรามาธิบดี, มหาวิทยาลัยมหิดล (บรรณาธิการ)
สิโรจน์ กาญจนปัญจพล พ.บ.,ผู้ช่วยศาสตราจารย์หัวหน้าหน่วยศัลยศาสตร์ทั่วไปสายบี ,ภาควิชาศัลยศาสตร์ คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
- อ่าน 27,908 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




