บทนำ
วัยหมดระดูเป็นช่วงเวลาที่มีการเปลี่ยนแปลงหลายอย่างทั้งทางด้านร่างกายและจิตใจโดยมีความสัมพันธ์กับการทำงานลดลงของรังไข่. แม้ว่าจะเป็นการเปลี่ยนแปลงตามธรรมชาติ แต่ก็อาจก่อให้เกิดปัญหาสุขภาพในสตรีบางราย โดยในช่วงแรกจะมีระดูผิดปกติ อาการ vasomotor และอาการทางด้านจิตใจ ต่อมาจะมีอาการจากการเสื่อมถอยของ อวัยวะระบบสืบพันธุ์ และระบบขับถ่ายปัสสาวะ. ส่วนในระยะยาว การขาดฮอร์โมนเพศเป็นปัจจัยส่งเสริมให้เกิดความผิดปกติบางอย่างควบคู่ไปกับการเสื่อมถอยของอวัยวะต่างๆ เช่น โรคกระดูกพรุน โรคหัวใจ และหลอดเลือด และโรคสมองเสื่อม เป็นต้น.
ในทศวรรษที่ผ่านมามีการใช้ฮอร์โมนทดแทนเพื่อรักษาอาการผิดปกติและส่งเสริมสุขภาพในสตรีวัยหมดระดูเพิ่มขึ้นอย่างมาก. แพทย์ บริษัทยา และสื่อต่างๆ ได้สนับสนุน เผยแพร่ให้เห็นถึงประโยชน์ของฮอร์โมนทดแทนเป็นส่วนใหญ่ ส่วนผลข้างเคียง มักกล่าวถึงเพียงเล็กน้อย. อย่างไรก็ตาม หลังจากที่มีการใช้ฮอร์โมนทดแทนเป็นระยะเวลานานขึ้น ก็มีข้อมูลจากการศึกษาที่แสดงให้เห็นถึงผลเสียของการรักษามากขึ้น ซึ่งบางอย่างเคยเป็นผลดีในอดีต เช่น การป้องกันโรคหัวใจและหลอดเลือด รวมทั้งการเกิดมะเร็งของอวัยวะต่างๆ ที่อาจเกี่ยวข้องกับฮอร์โมนทดแทน.
ในบทความนี้จะได้กล่าวถึงการเปลี่ยนแปลงใน วัยหมดระดูและปัญหาสุขภาพ การใช้ฮอร์โมนทดแทนในเวชปฏิบัติ ข้อดีและข้อเสียของการใช้ฮอร์โมนทดแทน ตลอดจนข้อควรปฏิบัติในปัจจุบัน.
การเปลี่ยนแปลงในสตรีวัยหมดระดูและปัญหาสุขภาพ 1,2
การเปลี่ยนแปลงที่สำคัญในวัยนี้ คือการที่รังไข่ทำงานลดน้อยลงและหยุดไปในที่สุด ระดับของเอสโตรเจนจะค่อยๆ ลดลงตามลำดับ. ในช่วงแรกจะมีผลทำให้เกิดภาวะไข่ไม่ตก จึงพบการมีระดูผิดปกติได้บ่อย โดยอาจมีระดูไม่สม่ำเสมอ ขาดระดูไปบางช่วงหรือมีระดูออกมากจนกระทั่งถึงระยะหมดระดู.ในรายที่ช่วงเวลาของภาวะไข่ไม่ตกเป็นอยู่นานอาจทำให้เกิดภาวะเยื่อบุโพรงมดลูกหนาตัวได้. ต่อมาเมื่อระดับเอสโตรเจนลดลงอีกจนไม่พอเพียงที่จะกระตุ้นเยื่อบุโพรงมดลูก ระดูก็จะหมดไปอายุเฉลี่ยเมื่อหมดระดูในสตรีไทยประมาณ 49-50 ปี.
อาการของสตรีวัยหมดระดู (menopausal/ climacteric symptoms) มีหลายอย่าง แบ่งออกได้เป็น
4 กลุ่มใหญ่ ได้แก่
1. อาการทางกาย เช่น ปวดศีรษะ ปวดข้อ ช่องคลอดแห้งและปัสสาวะแสบขัด เป็นต้น.
2. อาการทางจิตใจ เช่น หงุดหงิด โมโหง่าย อารมณ์แปรปรวน และซึมเศร้า เป็นต้น.
3. อาการ vasomotor เช่น ร้อนวูบวาบ เหงื่อออกง่าย และปวดศีรษะ เป็นต้น.
4. อาการเกี่ยวกับเรื่องเพศ (sexuality).
อาการ vasomotor และเหงื่อออกมากเป็น ปัญหาที่พบได้บ่อยในสตรีวัยหมดระดูโดยจะมีอาการร้อนวูบวาบเกิดขึ้นอย่างฉับพลันตามผิวหนังส่วนใหญ่บริเวณศีรษะ คอ และหน้าอก มีเหงื่อออก ชีพจรเร็วและอุณหภูมิของร่างกายสูงขึ้น. อาการดังกล่าวอาจเกิดขึ้นเพียงช่วงเวลาสั้นๆ ไม่กี่วินาที หรืออาจมีอาการติดต่อกันนานหลายนาทีได้ ในบางรายเกิดขึ้นบ่อยและมีอาการรุนแรงจนมีผลกระทบต่อการดำเนินชีวิตประจำวันและการทำงาน. ส่วนใหญ่อาการเหล่านี้จะหายไปเองภายในเวลา 1-2 ปี แต่สตรีวัยหมดระดูบางรายอาจมีอาการนี้นานกว่า 5 ปี. อุบัติการณ์ของการเกิดอาการเหล่านี้แตกต่างกันไปในแต่ละเชื้อชาติโดยพบว่าในคนไทยจะมีปัญหานี้น้อยกว่าสตรีทางตะวันตก.
ภายหลังหมดระดูเนื้อเยื่อต่างๆ ที่ตอบสนองต่อเอสโตรเจนก็จะเริ่มเสื่อมถอยตามลำดับโดยเฉพาะอย่างยิ่งเนื้อเยื่อระบบสืบพันธุ์และระบบทางเดินปัสสาวะส่วนล่างผนังช่องคลอดจะบางลง อาจเกิดอาการช่องคลอดแห้ง เจ็บเวลามีเพศสัมพันธ์ มีตกขาวและเลือดออกหลังการมีเพศสัมพันธ์ได้ มีอาการปัสสาวะแสบขัด ปัสสาวะบ่อยและกลั้นปัสสาวะไม่อยู่. นอกจากนี้การขาดเอสโตรเจนยังมีส่วนทำให้เนื้อเยื่อที่พยุงตัวมดลูกอ่อนแอลง เกิดภาวะช่องคลอดและมดลูกหย่อนได้.
เนื่องจากเอสโตรเจนมีบทบาทสำคัญต่อการเจริญเติบโตและการคงไว้ของมวลกระดูก. ดังนั้นการที่ระดับเอสโตรเจนลดลงอย่างรวดเร็วในวัยหมดระดู จึงมีผลทำให้มวลกระดูกลดลงในอัตราที่มากกว่าช่วงเวลาอื่น ซึ่งในรายที่มีมวลกระดูกเดิมน้อยอยู่แล้วก็อาจทำให้เกิดภาวะกระดูกพรุนได้ง่าย ซึ่งเสี่ยงต่อการเกิดกระดูกหักเพิ่มขึ้น.
ในวัยหมดระดูจะมีการเปลี่ยนแปลงทางชีวเคมีหลายอย่าง เช่น ไขมัน โดยจะมีระดับของโคเลสเตอ-รอลสูงขึ้น โดยเฉพาะอย่างยิ่งชนิด low density lipoprotein มีการเปลี่ยนแปลงของเนื้อเยื่อบริเวณหัวใจและหลอดเลือด ทำให้มีโอกาสเกิดโรคหัวใจและหลอดเลือดสูงขึ้นกว่าในวัยก่อนหมดระดู. นอกจากนี้ ยังอาจพบการเปลี่ยนแปลงในเนื้อเยื่อต่างๆ อีกหลายส่วน เช่น กล้ามเนื้อ ไขข้อ ผิวหนัง ตา และไขมัน เป็นต้น.
ปัญหาในวัยหมดระดูนอกจากเกิดจากการขาดเอสโตรเจนแล้ว ยังเกิดจากการเสื่อมถอยของ อวัยวะต่างๆ ตามอายุที่มากขึ้น. นอกจากนี้ ยังมีปัจจัยที่เข้ามาเกี่ยวข้องอีกหลายอย่าง เช่น อาชีพการงาน สภาพครอบครัว เศรษฐกิจ สังคม และอื่นๆ. การดูแลรักษาสตรีที่มีปัญหาเกี่ยวกับการหมดระดูจึงควร คำนึงถึงปัจจัยต่างๆ ดังกล่าว และให้การรักษาแบบองค์รวมนอกเหนือจากการให้ฮอร์โมนทดแทน.
การแก้ไขปัญหาสุขภาพของสตรีวัยหมดระดู
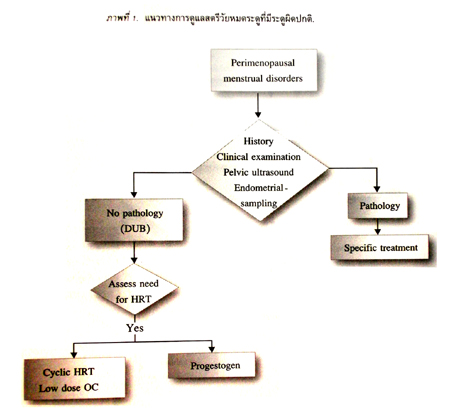
เลือดออกผิดปกติทางช่องคลอดในสตรีวัยหมดระดู ส่วนใหญ่เป็นผลมาจากภาวะไข่ไม่ตก แต่เนื่องจากในวัยนี้พบพยาธิสภาพได้บ่อย จึงจำเป็นต้องตรวจวินิจฉัยแยกโรคไปก่อน โดยการสอบถามประวัติตรวจร่างกาย และตรวจภายใน ตรวจอัลตราซาวนด์บริเวณอุ้งเชิงกรานและการตัดชิ้นเนื้อเยื่อบุโพรงมดลูกมาตรวจทางพยาธิวิทยา. ในรายที่มีเลือดออกผิดปกติจนเกิดเป็นปัญหาต่อสุขภาพ เช่น ระดูออกมากจนซีด หรือมีระดูบ่อย ควรให้การรักษาด้วยโปรเจสโตเจน หากมีอาการ menopausal ร่วมด้วยควรพิจารณาให้ฮอร์โมนทดแทนหรือยาเม็ดคุมกำเนิดที่มีฮอร์โมนต่ำ (ภาพที่ 1).
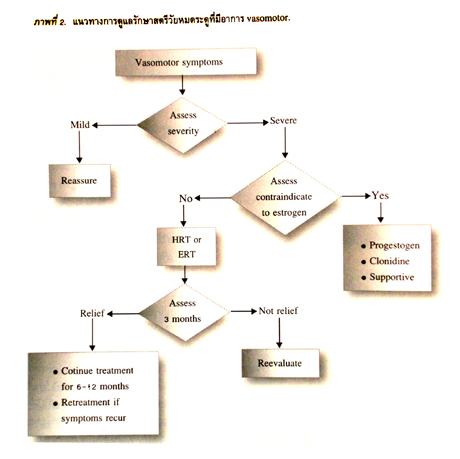
อาการ vasomotor ในรายที่มีอาการรุนแรงจนมีผลกระทบต่อการดำเนินชีวิตประจำวันและการทำงาน ควรให้การรักษาด้วยเอสโตรเจน ซึ่งพบว่ามีประสิทธิภาพสูงอย่างชัดเจน3 ให้การรักษาติดต่อกันนาน 6-12 เดือน. ภายหลังหยุดการรักษาแล้วหากมีอาการกลับเป็นใหม่ก็สามารถให้การรักษาซ้ำได้อีก.ในรายที่แพ้เอสโตรเจนอาจให้การรักษาด้วยโปรเจสโตเจนหรือ clonidine หรือให้การรักษาตามอาการได้(ภาพที่ 2).
ในรายที่เกิดอาการจากการเสื่อมถอยของอวัยวะระบบสืบพันธุ์และระบบปัสสาวะส่วนล่างควรตรวจดูว่ามีอาการอักเสบติดเชื้อร่วมด้วยหรือไม่ หากพบการอักเสบต้องให้ยาปฏิชีวนะร่วมด้วย. การให้ฮอร์โมนทดแทนในผู้ป่วยที่มีช่องคลอดแห้งมักได้ผลดี4 อาจให้เอสโตรเจนชนิดทาช่องคลอด หรือแบบอื่นก็ได้ ส่วนในรายที่มีอาการทางระบบปัสสาวะ การให้ฮอร์โมนทดแทนอาจได้ผลในบางรายเท่านั้น (ภาพที่ 3).

สตรีวัยหมดระดูอาจมีอาการอื่นๆ เช่น เหนื่อย ง่าย ใจสั่น ตาแห้งและผิวหนังแห้ง เป็นต้น. ในการดูแลรักษาสตรีเหล่านี้ควรตรวจหาพยาธิสภาพอื่นๆ ก่อนหากไม่พบอาจทดลองรักษาด้วยฮอร์โมนทดแทนเป็นระยะเวลา 3 เดือนถ้าไม่ดีขึ้นควรหยุดการรักษาและประเมินผู้ป่วยใหม่อีกครั้ง.
การให้ฮอร์โมนทดแทนในสตรีวัยหมดระดู
ข้อบ่งชี้
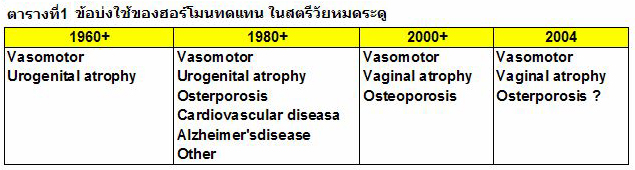
ข้อบ่งชี้ของการใช้ฮอร์โมนทดแทนมีการเปลี่ยนแปลงไปตลอดเวลา ตามข้อมูลจากการศึกษาต่างๆ ได้มีการนำเอสโตรเจนมาใช้รักษาสตรีวัยหมดระดูมานานกว่า 50 ปีแล้วโดยในระยะแรกใช้รักษาอาการ vasomotor และอาการจากการเสื่อมถอยของอวัยวะระบบสืบพันธุ์และระบบทางเดินปัสสาวะส่วนล่าง. ต่อมาภายหลังพบว่ามีประโยชน์ในการป้องกันและรักษาภาวะกระดูกพรุน การป้องกันโรคหัวใจและหลอดเลือด สมองเสื่อมและอื่นๆ 5,6 ส่งผลให้มีการใช้ฮอร์โมนทดแทนอย่างกว้างขวางทั่วโลก. อย่างไรก็ตาม เมื่อมีการศึกษาเป็นระยะเวลานานขึ้นกลับพบผลเสียของฮอร์โมนทดแทนเพิ่มขึ้น เช่น ในกรณีของโรคหัวใจและหลอดเลือดและการเกิดมะเร็งของเต้านม เป็นต้น 7 ในปัจจุบันจึงไม่ใช้ฮอร์โมนทดแทนเพื่อป้องกันโรคหัวใจและหลอดเลือด. สำหรับการป้องกันภาวะกระดูกพรุนนั้น แม้ว่าจากการศึกษาจะยืนยันว่าฮอร์โมนทดแทนมีผลในการป้องกันและรักษาได้ แต่เนื่องจากต้องใช้เป็นระยะเวลานานติดต่อกัน จึงอาจเสี่ยงต่อการเกิดผลเสียได้มากกว่า8 (ตารางที่ 1).
ชนิดของฮอร์โมนทดแทน 2,9
เอสโตรเจน
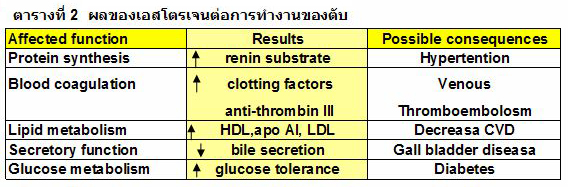
เอสโตรเจนที่ใช้ในฮอร์โมนทดแทนมีหลายชนิด ส่วนใหญ่นิยมใช้ชนิดที่ได้มาจากธรรมชาติ ได้แก่ conjugated equine estrogen, micronized estradiol, estradiol valerate, และ estradiol เป็นต้น. การบริหารยาทำได้หลายทางทั้งโดยการกิน การให้ทางผิวหนัง ทางช่องคลอด การฝังใต้ผิวหนัง และการพ่นเข้าจมูก. ความแตกต่างระหว่างการบริหารยาชนิดกินและชนิดอื่น คือ ภายหลังการกิน ยาจะถูกดูดซึมจากระบบทางเดินอาหารผ่านไปยังตับก่อนที่จะไปตามกระแสเลือดสู่อวัยวะเป้าหมายต่างๆ ระดับของเอสโตรเจนในระบบ portal จึงสูงกว่าในกระแสเลือดส่วนปลายมาก มีผลทำให้เกิดการเปลี่ยนแปลงของกระบวนการสังเคราะห์สารหลายชนิด. การเปลี่ยนแปลงนี้บางอย่างก็เป็นผลดี แต่บางอย่างก็อาจทำให้เกิดผลเสียได้ในผู้ป่วย (ตารางที่ 2).โดยทั่วไปเอสโตรเจนสังเคราะห์จะมีผลต่อตับมากกว่าเอสโตรเจนธรรมชาติ นอกจากนี้ยังขึ้นกับขนาดของเอสโตรเจนด้วย.
เอสโตรเจนที่ใช้มากที่สุดในเวชปฏิบัติคือ ชนิดกิน เนื่องจากความสะดวกและราคาถูกกว่าชนิดอื่น. อย่างไรก็ตามควรพิจารณาให้เอสโตรเจนรูปแบบอื่น เช่น ผ่านทางผิวหนัง. ในกรณีที่มีปัญหาสุขภาพบางอย่าง เช่น โรคตับ โรคระบบทางเดินอาหาร เบาหวาน ภาวะไตรกลีเซอไรด์ในเลือดสูง ปวดศีรษะแบบไมเกรน และผู้ที่สูบบุหรี่จัด เป็นต้น.
ขนาดของเอสโตรเจนที่ใช้ขึ้นกับชนิด วิธีบริหารยา ข้อบ่งชี้ และการตอบสนองของผู้ป่วย.ขนาดที่ใช้ได้ผลในการรักษาส่วนใหญ่ คือ
=Conjugated estrogen 0.625 มก./วัน.
=Estradiol valerate 1-2 มก./วัน.
=Micronized estradiol 1-2 มก./วัน.
=Percutaneous estradiol 1.5 มก./วัน.
=Transdermal patch 50 ไมโครกรัม/วัน.
ขนาดยาดังกล่าวจะทำให้มีปริมาณเอสโตรเจนในกระแสเลือดใกล้เคียงกับระดับที่พบในช่วงแรกของรอบระดูในสตรีวัยเจริญพันธุ์. ในปัจจุบันความนิยมใช้ฮอร์โมนขนาดต่ำได้เพิ่มมากขึ้น เนื่องจากให้ผลการรักษาดีและลดอาการข้างเคียงลงได้มาก.8
อาการข้างเคียงของเอสโตรเจนที่พบได้บ่อย คือ
1.อาการในระยะแรกของการใช้ยา ได้แก่ คลื่นไส้อาเจียน ปวดศีรษะ ผื่นคัน และบวม เป็นต้น.
2.เลือดออกจากโพรงมดลูก.
3.เพิ่มโอกาสเสี่ยงต่อการเกิดนิ่วในถุงน้ำดี.
4.เพิ่มโอกาสเสี่ยงต่อภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ.
5.เพิ่มโอกาสเสี่ยงต่อการเกิดมะเร็งเต้านมโดยเฉพาะอย่างยิ่งในกรณีที่ใช้ฮอร์โมนทดแทนนานเกินกว่า 5 ปี.
6.เพิ่มอุบัติการณ์ของภาวะเยื่อบุโพรงมดลูกหนาตัวและมะเร็งเยื่อบุโพรงมดลูก ซึ่งป้องกันได้โดยการให้โปรเจสโตเจนควบคู่ไปด้วย.
โปรเจสโตเจน
การให้โปรเจสโตเจนในฮอร์โมนทดแทนมีจุดมุ่งหมายเพื่อป้องกันภาวะเยื่อบุโพรงมดลูกหนาตัว ซึ่งเป็นผลมาจากเอสโตรเจน. โปรเจสโตเจนที่ใช้ในสตรีวัยหมดระดูมีหลายชนิดที่นิยมใช้ ได้แก่ medroxy-progesterone, cyproterone acetate, levonorgestrel, norethisterone และ micronized progesterone เป็นต้น.
ขนาดและระยะเวลาของการให้โปรเจสโตเจนมีความสำคัญต่อการป้องกันภาวะเยื่อบุโพรงมดลูกหนาตัว.
ในการให้ฮอร์โมนทดแทนแบบต่อเนื่องทุกวัน (continuous combined) จะใช้ขนาดน้อยกว่าแบบ sequential (ตารางที่ 3) ในแบบหลังนี้ต้องให้โปรเจสโตเจนติดต่อกันอย่างน้อยเดือนละ 10-14 วัน. 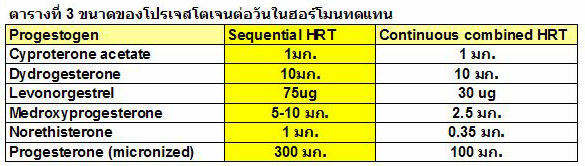
อาการข้างเคียง
ขึ้นกับชนิดและขนาดของยาตลอดจนระยะเวลาที่ใช้ยาที่พบบ่อยได้แก่ อาการเจ็บคัดเต้านม บวม ซึมเศร้าคล้ายกับอาการก่อนมีระดู. ในกรณีที่ให้ระยะยาวอาจเพิ่มอัตราเสี่ยงต่อการเกิดมะเร็งเต้านมได้.
Tibolone
Tibolone เป็นสารสังเคราะห์ซึ่งเป็นอนุพันธ์ของ 19-nortestosterone มีคุณสมบัติเป็นทั้ง estrogenic และ progestogenic และ androgenic อ่อนๆใช้รักษาอาการ vasomotor อาการจากการเสื่อมของอวัยวะระบบสืบพันธุ์ เพิ่มความต้องการและการตอบสนองทางเพศ. นอกจากนี้ยังพบว่าการใช้ tibolone เป็นระยะเวลานานจะช่วยเพิ่มมวลกระดูกและลดอัตราการสูญเสียเนื้อกระดูกลงได้. ข้อดีของยานี้คือ ออกฤทธิ์กระตุ้นเยื่อบุโพรงมดลูกน้อย จึงไม่จำเป็นต้องให้โปรเจสโตเจนควบคู่ไปด้วย. ขนาดที่ใช้คือวันละ 2.5 มก. กินติดต่อกันทุกวัน. ผลข้างเคียงที่อาจพบได้แก่ น้ำหนักตัวเพิ่ม บวม เจ็บคัดเต้านม คลื่นไส้. ส่วนภาวะเลือดออกผิดปกติทางช่องคลอดพบได้น้อย.10
รูปแบบของการให้ฮอร์โมนทดแทน
ในระยะที่ผ่านมาได้มีการพัฒนารูปแบบของการให้ฮอร์โมนทดแทนมาตลอดเพื่อให้มีประสิทธิผลสูงสุด
ลดอาการข้างเคียงและเพิ่มความสะดวกในการ ใช้. รูปแบบที่นิยมใช้ในปัจจุบัน ได้แก่
1.การให้เอสโตรเจนเพียงอย่างเดียวในรายที่ผ่าตัดเอามดลูกออกไปแล้ว.
2.การให้เอสโตรเจนและโปรเจสโตเจน แบบ sequential โดยให้เอสโตรเจนเดือนละ 21-25 วัน หรือทุกวัน และให้โปรเจสโตเจนเดือนละ 10-14 วัน.ในปัจจุบันมีการศึกษาวิธีการให้เอสโตรเจนทุกวันและให้โปรเจสโตเจนเป็นเวลา 14 วันทุก 3 เดือน จะช่วยทำให้มีเลือดออกน้อยลง และช่วยลดอาการข้างเคียง จากโปรเจสโตเจนด้วย.
3.การให้เอสโตรเจนและโปรเจสโตเจนขนาดต่ำติดต่อกันทุกวัน (continuous combined).
4.การให้ tibolone ทุกวัน.
การจะเลือกใช้ฮอร์โมนทดแทนวิธีใดขึ้นอยู่กับข้อบ่งชี้ สภาวะของผู้ป่วยแต่ละราย และความต้องการมีระดู เช่น ผู้ที่มีปัญหาระดูผิดปกติ ซึ่งเกิดจากภาวะไข่ไม่ตก การรักษาทำได้โดยให้โปรเจสโตเจนเดือนละ
10-14 วัน หรือกินยาเม็ดคุมกำเนิด.11 การให้ฮอร์โมนทดแทนในผู้ที่กำลังจะหมดระดูหรือหมดระดูมาแล้วไม่นาน ควรให้แบบ sequential เนื่องจากจะทำให้เลือดออกสม่ำเสมอคล้ายรอบระดูปกติ. แต่ในผู้ป่วยที่หมดระดูมานานแล้ว ส่วนใหญ่มักไม่ต้องการให้มีเลือดออกทางช่องคลอดอีก จึงควรเลือกให้แบบ continuous combined หรือให้ tibolone เป็นต้น. นอกจากนี้ยังต้องคำนึงถึงค่าใช้จ่ายและผลข้างเคียงด้วย.
ข้อห้ามใช้
ในทางการแพทย์มีข้อห้ามใช้ฮอร์โมนทดแทน ดังนี้
1.การตั้งครรภ์.
2.เลือดออกผิดปกติทางช่องคลอดโดยไม่ทราบสาเหตุ.
3.มะเร็งของเยื่อบุโพรงมดลูกและเต้านม.
4.โรคตับอักเสบชนิดเฉียบพลัน หรือขณะที่ยังมีความผิดปกติของการทำงานของตับ.
5.โรคลิ่มเลือดอุดตันในหลอดเลือดดำระยะเฉียบพลัน.
ข้อควรระวัง
ผู้ที่มีโรคประจำตัวควรระมัดระวังในการให้ฮอร์โมนทดแทน ต้องพิจารณาชนิดและขนาดของฮอร์โมนให้เหมาะสม รวมทั้งต้องอยู่ภายใต้การดูแลของแพทย์อย่างสม่ำเสมอ. ตัวอย่างโรคประจำตัวในข่ายนี้ เช่น
เบาหวานความดันเลือดสูง เนื้องอกของเต้านมที่ไม่ใช่มะเร็ง เนื้องอกของกล้ามเนื้อมดลูก เยื่อบุโพรงมดลูกเจริญผิดที่ ไมเกรน มะเร็งรังไข่ นิ่วในถุงน้ำดี หลอดเลือดขอด มีประวัติโรคไขมันในเลือดสูงในครอบครัว อ้วน และสูบบุหรี่จัด เป็นต้น.
การประเมินก่อนให้ฮอร์โมนทดแทน
ก่อนการให้ฮอร์โมนทดแทนควรสอบถามประวัติเกี่ยวกับอาการผิดปกติต่างๆ สุขภาพทั่วไป โรคประจำตัว ทำการตรวจร่างกาย ตรวจภายในและคัดกรอง มะเร็งปากมดลูก. ในรายที่สงสัยพยาธิสภาพในอุ้งเชิงกรานควรตรวจอัลตราซาวนด์. ส่วนการตรวจทางห้องปฏิบัติการที่ควรทำ ได้แก่ CBC, lipid profile, liver function test และ fasting blood sugar โดยทั่วไปไม่จำเป็นต้องทำการตรวจวัดระดับฮอร์โมนต่างๆ ยกเว้นในรายที่มีข้อบ่งชี้อื่น. ในกรณีที่มีเลือดออก ผิดปกติ ควรพิจารณาตัดชื้นเนื้อเยื่อบุโพรงมดลูกมาทำการพิสูจน์.
สำหรับการตรวจหามวลกระดูก ควรทำในรายที่มีปัจจัยเสี่ยงต่อการเกิดภาวะกระดูกพรุน เช่น มีประวัติในครอบครัวและใช้ยาจำพวกสตีรอยด์เป็นประจำ. ส่วนการตรวจ mammogram ซึ่งในต่างประเทศแนะนำให้ทำทุก 1-2 ปีนั้น หากไม่สามารถทำได้ควรแนะนำให้ตรวจเต้านมด้วยตนเองอย่างน้อยเดือนละครั้ง.
การติดตามระหว่างการใช้ฮอร์โมนทดแทน
ควรนัดมาตรวจภายหลังการใช้ฮอร์โมนทดแทน 1-2 เดือน เพื่อประเมินผลการใช้ยา อาการข้างเคียง ทำการปรับชนิดและขนาดของยาให้เหมาะสม. ในรายที่มีเลือดออกผิดปกติควรพิจารณาตรวจอัลตราซาวนด์ หรือตัดชิ้นเนื้อเยื่อบุโพรงมดลูกมาพิสูจน์ โดยทั่วไปไม่จำเป็นต้องตรวจวัดระดับฮอร์โมนในการประเมินผลการรักษา.
ผลดีและผลเสียของฮอร์โมนทดแทน
จากการศึกษาในระยะแรกพบผลดีของฮอร์โมนทดแทนหลายอย่าง (ตารางที่ 4)5,6 และยังพบว่าฮอร์โมนทดแทนจะช่วยเพิ่มอายุขัยเฉลี่ยและทำให้คุณภาพชีวิตดีขึ้น จึงมีการใช้ฮอร์โมนทดแทนอย่างแพร่หลาย. แต่จากการศึกษาที่มีหลักฐานทางการแพทย์สนับสนุนโดยชัดเจน ได้แก่ การรักษาอาการ vasomotor การรักษาอาการที่เกิดจาการเสื่อมของอวัยวะระบบสืบพันธุ์ การป้องกันและรักษาโรคกระดูกพรุน. 
ผลเสียของการให้ฮอร์โมนทดแทนเป็นระยะเวลานาน
ผลดีของฮอร์โมนทดแทนดังกล่าวเป็นผลมา จากงานวิจัยในระยะแรก ส่วนใหญ่เป็นการศึกษาระยะสั้นถึงปานกลาง. ต่อมาภายหลังเมื่อมีการติดตามการรักษาเป็นระยะเวลานานไม่พบประโยชน์บางอย่าง และในทางตรงกันข้ามกลับมีผลเสียต่อผู้ใช้ในระยะยาวได้ เช่น ในกรณีของการเกิดโรคหัวใจและหลอดเลือด และมะเร็งเต้านม เป็นต้น.
การศึกษาที่สำคัญ คือ Women' s Health Initiative7 ซึ่งศึกษาสตรีวัยหมดระดู อายุระหว่าง 50-79 ปี จำนวน 16,608 ราย ที่ได้รับฮอร์โมนทดแทนที่ประกอบด้วย conjugated equine estrogen 0.625 มก. ร่วมกับ MPA 2.5 มก. ทุกวัน เปรียบเทียบกับกลุ่มที่ใช้ยาหลอก โดยวางแผนจะทำการศึกษาเป็นระยะ เวลา 8 ปี พบว่า ผู้ที่ใช้ฮอร์โมนทดแทนมีโอกาสเสี่ยงเพิ่มขึ้นต่อการเกิดมะเร็งเต้านม โรคหัวใจและหลอดเลือด หลอดเลือดดำอุดตัน ขณะที่ภาวะกระดูกหักและมะเร็งของลำไส้ใหญ่ลดลง (ภาพที่ 4).
จากผลการศึกษาดังกล่าวทำให้ต้องยุติการศึกษา บางส่วนลง หลังจากศึกษาได้ 5.2 ปี เนื่องจากเกิด ผลเสียมากกว่าผลดี. ในระยะเดียวกันได้มีรายงานการศึกษาของ The Heart and Estrogen/Progestin Replacement Study (HERS) พบว่าการใช้ฮอร์โมนทดแทนไม่ได้มีผลดีต่อโรคหัวใจและหลอดเลือด stroke ตามที่คาดหวังไว้และเพิ่มอัตราเสี่ยงต่อการเกิดโรค ลิ่มเลือดอุดตันในหลอดเลือดได้.12,13
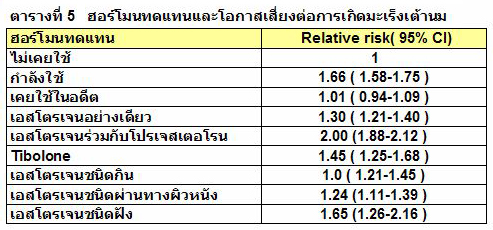
สำหรับเรื่องของฮอร์โมนทดแทนและการเกิดมะเร็งเต้านม พบว่าผู้ที่ได้รับฮอร์โมนทดแทนมีโอกาสเกิดมะเร็งของเต้านมเพิ่มขึ้น โดยมีความสัมพันธ์กับระยะเวลาที่ใช้ฮอร์โมน ทั้งนี้ไม่ว่าจะได้รับเอสโตรเจนเพียงอย่างเดียว หรือมีโปรเจสโตเจนร่วมด้วย.7,14,15 จากการศึกษาของ WHI พบโอกาสเสี่ยงต่อการเกิดมะเร็งเต้านมในผู้ที่ใช้เอสโตรเจนและโปรเจสโตเจน 1.26 (1.00-1.59)7 และในการศึกษาต่อมาของ Million Women Study Collaborators ในสหราชอาณาจักร ระหว่างปี พ.ศ. 2539-2544 ซึ่งมีกลุ่มประชากรมากกว่า 1 ล้านคน พบว่าการให้ฮอร์โมนทดแทนทำให้อัตราเสี่ยงต่อการเกิดมะเร็งเต้านมเพิ่มขึ้น14
(ตารางที่ 5).
ข้อพิจารณาจากการศึกษาต่างๆ
ข่าวเกี่ยวกับผลเสียของฮอร์โมนทดแทนดังกล่าวได้แพร่กระจายไปยังสื่อต่างๆ อย่างรวดเร็ว ทำให้เกิดความวิตกกังวลในผู้ที่กำลังใช้ฮอร์โมนทดแทนได้มีการถกเถียงกันในวงการต่างๆ โดยผู้ที่เห็นด้วยกับการให้ฮอร์โมนทดแทนก็แสดงความคิดเห็นว่า ผลการศึกษาดังกล่าว ไม่สามารถไปประยุกต์ใช้กับคน ทั่วไปได้ เนื่องจากกลุ่มตัวอย่างที่มีอายุค่อนข้างมาก. รูปแบบฮอร์โมนที่ใช้และผลเสียมีเพียงเล็กน้อยเมื่อเทียบกับประโยชน์ของฮอร์โมนทดแทนที่จะได้รับ.ส่วนผู้ที่ไม่เห็นด้วยกับการใช้ฮอร์โมนทดแทนก็ได้แสดงความเห็นท้วงติงว่าควรได้มีการศึกษาถึงผลดีและผลเสียของฮอร์โมนทดแทนให้มากพอก่อนที่จะส่งเสริมให้ใช้อย่างแพร่หลาย.
เมื่อเร็วๆ นี้ได้มีการศึกษาวิเคราะห์แนวทางการตัดสินการใช้ฮอร์โมนทดแทนเปรียบเทียบผลดีและผลเสีย ซึ่งสรุปได้ว่าจากข้อมูลในปัจจุบันควรใช้ฮอร์โมนทดแทนเฉพาะการรักษาอาการ vasomotor และอาการที่เกิดจากการเสื่อมของระบบอวัยวะสืบพันธุ์. ส่วนการป้องกันและรักษาโรคกระดูกพรุนในสตรีวัยหมดระดูควรพิจารณาอย่างถี่ถ้วน เนื่องจากใช้ระยะการรักษานานและอาจเกิดผลเสียมากกว่าผลดี. ในกรณีของการป้องกันโรคหัวใจและหลอดเลือดนอกจากจะไม่พบประโยชน์ของฮอร์โมนทดแทนอย่างชัดเจนแล้วกลับพบว่าอาจเกิดผลเสียจากการใช้ระยะยาวได้.6,8 อนึ่งข้อมูลต่างๆ ที่เกี่ยวกับปัญหาสุขภาพของสตรีวัยหมดระดู ฮอร์โมนทดแทนและผลการรักษาส่วนใหญ่ได้มาจากการศึกษาในต่างประเทศ ซึ่งมีอุบัติการณ์และความรุนแรงของปัญหาแตกต่างกัน เช่น อาการ vasomotor อุบัติการณ์ของมะเร็งเต้านม มะเร็งเยื่อบุโพรงมดลูก โรคกระดูกพรุนและปัญหาของกระดูกหัก พบในทางยุโรปและอเมริกาได้มากกว่าทางเอเชีย. นอกจากนี้การดำเนินชีวิต ภาวะโภชนาการน้ำหนักตัวและปัจจัยเสี่ยงต่อโรคกระดูกพรุน และโรคหัวใจและหลอดเลือดที่แตกต่างกันก็มีผลต่อการพิจารณาวิธีการรักษาและป้องกันปัญหาสุขภาพที่คุกคามสตรีวัยหมดระดูด้วย จึงจำเป็นต้องทำการศึกษาวิจัยเกี่ยวกับปัญหาสุขภาพในสตรีวัยหมดระดูและฮอร์โมนทดแทนในคนไทยอย่างเป็นระบบและต่อเนื่อง เพื่อนำมาสู่เวชปฏิบัติที่เหมาะสมสำหรับสังคมไทยซึ่งอาจแตกต่างกับวิธีที่ใช้ในประเทศทางตะวันตก.
สรุป
ได้มีการใช้ฮอร์โมนทดแทนกันอย่างแพร่หลายในระยะ 30 ปีที่ผ่านมา มีข้อมูลเกี่ยวกับผลดีและผลเสียมากมาย ควรส่งเสริมให้ใช้ฮอร์โมนทดแทนเฉพาะกรณีที่มีข้อบ่งชี้ที่ได้รับการพิสูจน์แล้วเท่านั้น เลือกใช้ฮอร์โมนขนาดต่ำที่สุดที่ได้ผลการรักษา ทำการติดตาม ปรับขนาดของฮอร์โมนตามการตอบสนองของผู้ใช้แต่ละราย ใช้ในระยะเวลาสั้นและอธิบายให้ผู้ใช้ได้รับทราบข้อมูลเกี่ยวกับประโยชน์และความเสี่ยงจากการใช้อย่างถูกต้องและเหมาะสม และเป็นผู้ร่วมพิจารณาในการเลือกการรักษาดังกล่าว. สุขภาพของสตรีวัยหมดระดูไม่ได้ขึ้นกับฮอร์โมนเพศแต่เพียงอย่างเดียว ยังมีปัจจัยอื่นๆ อีกมาก จึงควรพิจารณาแก้ไขและปรับเปลี่ยนปัจจัยต่างๆ เหล่านั้นด้วย มากกว่าการรักษาด้วยฮอร์โมนแต่เพียงอย่างเดียว และติดตามผลการศึกษาต่างๆ อย่างต่อเนื่อง.
เอกสารอ้างอิง
1. อร่าม โรจนสกุล. ปัญหาที่พบบ่อยในวิทยาเอนโดครีนนรีเวช. กรุงเทพมหานคร : สำนักพิมพ์ข้าวฟ่าง, 2533:79-95.
2. Shoham Z, Kopernik G. Tools for making correct decisions regarding hormone therapy. Part I : background and drugs. Fertil Steril 2004;81:1447-57.
3. Mac Lennan A, Lester S, Moore V. Oral estrogen replace-ment therapy versus placebo for hot flushes : a systematic review. Climacteric 2001;4:58-74.
4. Cardozo L, Bachmann G, Mc Clish, et al. Meta analysis of estrogen therapy in the management of urogenital atrophy in post menopausal women : second report of the hormones and urogenital therapy committee. Obstet Gynecol 1998;92:722-7.
5. Burkman RT, Collins JA, Greene RA. Current perspectives on benefits and risks of hormone replacement therapy. Am J Obstet Gynecol 2001;185:S13-23.
6. Speroff L, Glass RH, Kase NG. Clinical gynecologic endocrinology and infertility 6th ed. Baltimore : Lippincott Williams & Wilkins, 1999:643-780.
7. Writing Group for the Women’s Health Initiative Investigators. Risks and benefits of estrogen plus progestin in healthy postmenopausal women : principal results from the Women 's Health Initiative randomized controlled trial. JAMA 2002;288:321-33.
8. Minelli C, Abrams KR, Sutton AJ, Cooper NJ. Benefits and harms associated with hormone replacement therapy : clinical decision analysis. BMJ 2004;328:357-8.
9. อร่าม โรจนสกุล. การใช้ยาในวิทยาเอนโดครีนนรีเวช. กรุงเทพมหานคร : สำนักพิมพ์ข้าวฟ่าง, 2533:257-83.
10. Modelska K, Cunmings S. Tibolone for postmenopausal women : systematic review of randomized trials. J Clin Endocrinol Metab 2002;87:16-23.
11. Kaunitz AM. Oral contraceptive use in permenopause. Am J Obstet Gynecol 2001;185:S32-7.
12. Grady D, Herrington D, Bittner V, et al. Cardiovascular disease outcomes during 6.8 years of hormone therapy (HERS II). JAMA 2002;288:49-57.
13. Hulley S, Furberg C, Barrett-Connor E, et al. Noncardivascular disease outcomes during 6.8 year of hormone therapy HERS II. JAMA 2002;288:58-66.
14. Million Women Study Collaborators. Breast cancer and hormone-replacement therapy in the Million Women Study. Lancet 2003;362:419-27.
15. Li CI, Malone KE, Porter PL, et al. Relationship between long durations and different regimens of hormone therapy and risk of breast cancer. JAMA 2003;289:3254-63.
16. Kopernik G, Shoham Z. Tools for making correct decisions regarding hormone therapy. Part II : organ response and clinical applications. Fertil Steril 2004;81:1457-77.
อร่าม โรจนสกุล พ.บ., ศาสตราจารย์, ภาควิชาสูติศาสตร์-นรีเวชวิทยา, คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี, มหาวิทยาลัยมหิดล
- อ่าน 24,531 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




