ชื่อบทความฉบับนี้อาจดูแปลกตาท่านผู้อ่านไปบ้าง แต่ก็ยังอยู่ในชุดบทความเดียวกับ 6 ฉบับที่ผ่านมาคือ เป็นการแนะแนวทางในการวินิจฉัยโรคจากการประกอบอาชีพและสิ่งแวดล้อมเบื้องต้นสำหรับท่านผู้อ่าน อันจะเป็นประโยชน์ในการรายงานโรคด้วยแบบรายงาน 506/2 สู่สำนักระบาดวิทยากรมควบคุมโรคและการเบิกจ่ายเงินทดแทนของลูกจ้างที่เจ็บป่วยผ่านทางสำนักงานกองทุนเงินทดแทนอีกด้วย.
ฉบับนี้จะกล่าวถึง " โรคเหตุสภาวะทางกายภาพ " ก่อนอื่นต้องทำความเข้าใจกับที่มาของชื่อกลุ่มโรคนี้ให้ตรงกัน กล่าวคือ สภาพแวดล้อมของคนทำงานอาจตรวจพบสารเคมี เชื้อโรคหรือปัจจัยกายภาพต่างๆ ได้ ทั้งนี้ปัจจัยกายภาพ (physical agents) ที่สำคัญและอาจก่อโรคได้ ได้แก่ เสียงดังมากๆ อุณหภูมิที่สูงมาก รังสีแตกตัว และความกดดันอากาศไม่ว่าสูงหรือต่ำ.
โรคเหตุสภาวะทางกายภาพที่สำนักระบาดวิทยา ระบุว่าพบบ่อยในประเทศไทย มี 3 โรค คือ โรคการได้ยินเสื่อมเหตุเสียงดัง โรคเหตุลดความกดอากาศ และการเจ็บป่วยเหตุความร้อน.
เสียงดัง
โรคการได้ยินเสื่อมเหตุเสียงดัง (noise-induced hearing loss) เป็นภาวะการเสื่อมของประสาทหู จากการสัมผัสกับเสียงรบกวน หรือเสียงไม่พึงประสงค์ที่มีความดัง (amplitude) มาก ทั้งนี้ประชากรกลุ่มเสี่ยงคือ ผู้ที่ทำงานในสถานประกอบการที่มีเสียงดังเกินปกติ ได้แก่
¾ อุตสาหกรรมการทอผ้า เฟอร์นิเจอร์ ถลุงเหล็ก ผลิตแก้ว โรงเลื่อย โรงกลึง.
¾ คนขับเรือ ผู้ควบคุมเครื่องจักรกล.
¾ตำรวจจราจร.
¾พนักงานบริการในสถานเริงรมย์ บาร์หรือดิสโก้เทค.
รวมทั้งประชาชนทั่วไปที่อาศัยอยู่ใกล้บริเวณที่มีเสียงดังมาก เช่น ใกล้แม่น้ำที่มีเรือยนต์แล่นผ่านตลอดเวลา ใกล้สนามบิน บริเวณริมถนนที่รถผ่าน หรือใกล้กับโรงงานอุตสาหกรรมที่ก่อให้เกิดเสียงดังที่กล่าวมาแล้ว. ทั้งนี้ กระทรวงแรงงานกำหนดไว้ว่าการทำงาน 8 ชั่วโมงไม่ควรได้ยินเสียงดังเกิน 90 เดซิเบลเอและระดับเสียงดังสูงสุดไม่ควรเกิน 140 เดซิเบลเอ.
ลักษณะทางเวชกรรมที่อาจตรวจพบคือ อาการเสียงดังในหูคล้ายเสียงแมลงหวี่ สมรรถภาพการได้ยินค่อยๆ เลวลง มักเกิดกับหูทั้ง 2 ข้าง ในรายที่มีการได้ยินเสื่อมเฉียบพลันมักเกิดจากการได้ยินเสียงดังมากทันที เช่น เสียงปืน เสียงระเบิด ฯลฯ.
การตรวจพิเศษเพื่อการวินิจฉัยประกอบด้วย การตรวจด้วยเครื่องมือ 2 ชุด การตรวจชนิดแรก คือ การใช้กล้องส่องช่องหู (otoscope) เพื่อดูความผิดปกติของแก้วหู ทำให้สามารถแยกโรคได้ว่าไม่ได้เกิดจากการมีสิ่งแปลกปลอมในรูหู เช่น แมลงหรือขี้หู รวมทั้งไม่ใช่จากการที่แก้วหูฉีกขาด โดยเฉพาะไม่ใช่ conductive hearing loss จากสาเหตุอื่นๆ.
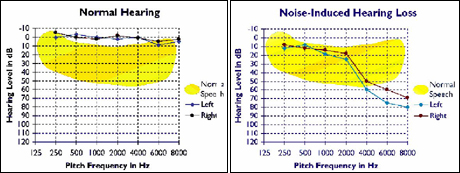
การตรวจอีกชนิด คือ การตรวจวัดการได้ยิน (audiometry) โดยพบการเสื่อมของการได้ยินที่ 4,000 เฮิร์ซ (Hz) หรือในพิสัยระหว่าง 3,000-6,000 Hz และระดับการได้ยินมากกว่า 25 เดซิเบล (dB) ภาพแสดงลักษณะของการได้ยิน (audiogram) มีลักษณะ เป็นดังนี้ คือ
ระยะที่ 1 : เป็นรูป V-shape notch ที่บริเวณ 4,000 (3,000-6,000) เฮิร์ซ.
ระยะที่ 2 : ถ้ายังคงได้รับเสียงดังนานมากขึ้นเรื่อยๆ ลักษณะ V-shape notch จะลึกลงและกว้างออก แต่ยังอยู่ในช่วงของความถี่ 3,000-6,000 เฮิร์ซ.
ระยะที่ 3 : การเสื่อมของการได้ยิน คืบคลานเข้าไปในช่วงการได้ยินคำพูดสนทนาปกติ (500-3,000 เฮิร์ซ) ทำให้ฟังเสียงพูดคุยได้ไม่ชัดเจน.
ระยะที่ 4 : การได้ยินเสื่อมมาก ลักษณะ notch จะหายไป กลายเป็น sloping curve เริ่มจาก 500 เฮิร์ซแล้วดิ่งลงข้างล่างไปเรื่อยๆ โดยไม่มีการวกกลับขึ้นมาอีกแบบ 3 ระยะแรก ทำให้ฟังเสียงพูดยิ่งไม่ชัดเจนมากขึ้น.
ทั้งนี้การวินิจฉัยโรคเพื่อการรายงาน อาศัยประวัติการสัมผัสและทำงานเกี่ยวข้องกับเสียงดัง การฟังเสียงไม่ชัดเจนโดยเฉพาะเสียงพูดของคนปกติและผลการตรวจการได้ยิน.
ข้อแนะนำ
การวินิจฉัยภาวะผิดปกตินี้ ควรพิจารณาข้อมูลการตรวจวัดเสียงในที่ทำงาน ประกอบกับรูปแบบการสัมผัสเสียง เช่น ตลอดเวลา เป็นครั้งคราว และความผิดปกติของการได้ยินที่ตรวจพบ โดยไม่ควรใช้ค่าการตรวจวัดเสียงดังเพียงอย่างเดียวมาตัดสิน เนื่องจากบุคคลมีการตอบสนองต่อเสียงดังได้ต่างกันค่อนข้างมาก.
โดยทั่วไปแล้ว คนทำงานที่มีภาวะการได้ยิน เสื่อมจะไม่พบแพทย์ในทันที เนื่องจากไม่มีผลกระทบรุนแรงต่อการทำงานหรือการดำเนินชีวิตทั่วไป การตรวจพบผู้มีความผิดปกติมักเกิดจากการตรวจสุขภาพ ก่อนเข้าทำงานหรือการตรวจสุขภาพประจำปี นอกจากนั้น หากจะหาประชากรกลุ่มเสี่ยงต่อการเกิดภาวะนี้ อาจต้องอาศัยข้อมูลการตรวจวัดระดับเสียงในที่ทำงานเป็นตัวชี้บ่ง.
ความร้อน
การเจ็บป่วยเหตุความร้อน (heat stress) เป็นภาวะความผิดปกติในการตอบสนองของร่างกายต่อการสัมผัสความร้อนสูงกว่าปกติและไม่สามารถควบคุม อุณหภูมิร่างกายให้อยู่ในระดับปกติได้.
กลุ่มคนทำงานที่เสี่ยงต่อการเกิดโรคกลุ่มนี้คือผู้ทำงานในงานอุตสาหกรรมที่ต้องใช้ความร้อนสูง ได้แก่
¾ อุตสาหกรรมการผลิตที่ใช้ความร้อนสูง เช่น การถลุงเหล็ก การทำแก้ว การทำกระเบื้องเคลือบการหล่อและหลอมโลหะ.
¾ พนักงานดับเพลิง พนักงานบรรเทาสาธารณภัย.
¾ งานก่อสร้าง เกษตรกรรม งานกลางแจ้งอื่นๆ.
¾ งานซักรีด.
รวมทั้งกิจกรรมหรือพฤติกรรมที่ต้องสัมผัสกับความร้อนสูง เป็นเวลานานๆ ได้แก่ การฝึกทหาร การออกกำลังกายหรือเล่นกีฬา เป็นต้น. ทั้งนี้กระทรวงแรงงานได้กำหนดให้สภาพแวดล้อมที่ทำงานมีอุณหภูมิ ไม่เกิน 45 ๐ ซ. (ตรวจวัดด้วยเทอร์โมมิเตอร์พิเศษ wet bulb globe temperature) หรือหากวัดอุณหภูมิร่างกายต้องไม่สูงกว่า 38 ๐ ซ. โดยไม่รวมกรณีเป็นไข้.
ลักษณะทางเวชกรรมที่ตรวจพบจากการสัมผัสความร้อนสูง มีหลายระดับ คือ
1. ตะคริวจากความร้อน (heat cramp).
2. อาการเหนื่อยล้าจากความร้อน (heat exhaustion) ได้แก่ เหงื่อออกมาก อ่อนเพลีย ชีพจรเต้นเร็ว ปวดศีรษะ วิงเวียน คลื่นไส้ อาเจียน ผิวหนังเปียกชื้นและอาจหมดสติ.
3. เป็นลมจากความร้อน (heat stroke) มีอาการเปลี่ยนแปลงทางระบบประสาท ชักหมดสติ และอาจเสียชีวิตได้ วัดอุณหภูมิทางทวารหนักได้มากกว่า 40.2 ๐ ซ.
การวินิจฉัยเพื่อรายงานโรค อาศัยประวัติการทำงานหรือกระทำกิจกรรมที่สัมผัสความร้อนสูง ตรวจวัดอุณหภูมิทางทวารหนักได้มากกว่า 40.2 ๐ ซ.
ความกดอากาศ
โรคเหตุลดความกดอากาศ (decompression sickness) เกิดจากการสะสมของฟองก๊าซไนโตรเจนตามอวัยวะต่างๆ ของร่างกาย เนื่องจากการทำงานหรือทำกิจกรรมภายใต้แรงกดดันอากาศสูงเป็นเวลานาน และมีการลดความกดอากาศลงอย่างรวดเร็ว.
การทำงานที่เสี่ยงต่อการเกิดโรคความกดอากาศ ได้แก่
¾ การดำน้ำ การงมหอย หรือการสำรวจใต้ทะเล รวมทั้งงานวางท่อ สายไฟใต้น้ำต่างๆ.
¾ การขุดเจาะอุโมงค์เพื่อสร้างทางขนส่งประเภทต่างๆ.
¾ การดูแลผู้ป่วยในห้องปรับบรรยากาศความดันสูง (decompression chamber).
¾ กิจกรรมหรือสันทนาการที่เกี่ยวกับการดำน้ำ.
ทั้งนี้ลักษณะทางเวชกรรม มักพบว่าเกิดอาการของโรคภายใน 24 ชั่วโมง ภายหลังการลดแรงกดดันอากาศ หรือภายหลังจากกลับขึ้นสู่ระดับพื้นดินที่ความดันปกติ โดยจำแนกได้เป็น 2 ลักษณะ คือ
¾ ลักษณะที่ 1 เกิดอาการที่ระบบกล้ามเนื้อและกระดูกโครงร่าง มีอาการปวดกล้ามเนื้อและข้อต่างๆ ผื่นคัน บวมและปวดบริเวณต่อมน้ำเหลือง อาการส่วนใหญ่มักเกิดขึ้นภายหลังขึ้นจากน้ำประมาณ 6 ชั่วโมง.
¾ ลักษณะที่ 2 เกิดอาการที่ระบบประสาทมีอาการชา อัมพาต สับสน เวียนศีรษะ มีเสียงในหูหูอื้อ ทรงตัวไม่ได้ มือเท้าสั่น เจ็บหน้าอก ไอ หายใจถี่ ช็อก หมดสติ และอาจเสียชีวิตได้ โดยอาการดังกล่าวเกิดขึ้นภายใน 3 ชั่วโมง.
การวินิจฉัยโรคเพื่อรายงานอาศัยประวัติการทำงานหรือกิจกรรมเสี่ยงที่เกี่ยวข้อง ประกอบกับ อาการและอาการแสดงดังกล่าว.
เห็นได้ว่า โรคเหตุสภาวะทางกายภาพทั้ง 3 นี้ วินิจฉัยได้ไม่ยากหากถามประวัติการทำงานที่เกี่ยวข้อง รวมทั้งสามารถคาดการณ์ได้ว่าจะเกิดขึ้นกับผู้ทำงาน กลุ่มใด ซึ่งประการหลังนี้ทำให้สามารถป้องกันโรคกลุ่มนี้ได้ โดยอาศัยการปรับสภาพแวดล้อมการทำงานให้เหมาะสม ได้แก่ ลดระดับความดังของเสียงหรือลดอุณหภูมิ รวมทั้งการใช้เครื่องป้องกันส่วนบุคคล ได้แก่ ปลั๊กหรือที่ครอบหู และการปรับพฤติกรรมการทำงาน เช่น ค่อยๆ ขึ้นจากน้ำเพื่อป้องกันฟองก๊าซก่อตัวในอวัยวะ หรือการดื่มน้ำปริมาณมากเพื่อทดแทนเหงื่อที่เสียไป.
นั่นคือ ความใส่ใจจากแพทย์ผู้ทำการตรวจ รักษา จะทำให้กลุ่มคนที่ทำงานเสี่ยงต่อการเกิดโรคกลุ่มนี้ได้รับการดูแลสุขภาพอย่างถูกต้องและเหมาะสมมากขึ้น.
เอกสารอ้างอิง
1. แสงโฉม เกิดคล้าย, บรรณาธิการ. แนวทางการวินิจฉัยเพื่อการรายงานโรคจากการประกอบอาชีพและสิ่งแวดล้อม. พิมพ์ครั้งที่ 1. กรุงเทพฯ : สำนักระบาดวิทยา กรมควบคุมโรค กระทรวงสาธารณสุข, 2547 (สิงหาคม) : หน้า 9-13.
ฉันทนา ผดุงทศ พ.บ.,DrPH in Occupational Health, สำนักโรคจากการประกอบอาชีพและสิ่งแวดล้อม, กรมควบคุมโรค, กระทรวงสาธารณสุข
E-mail address : [email protected]<
- อ่าน 5,348 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




