ถาม ; ขอทราบแนวทางปฏิบัติสำหรับ neonatal juandice ในปัจจุบัน เนื่องจากมีเด็กตัวเหลืองจำนวนมาก แต่เครื่อง photo theraphy มีไม่เพียงพอ (รพช.).
กนกกาญจน์ แผ่ผล
ตอบ : แนวทางปฏิบัติสำหรับภาวะตัวเหลือง
ทารกไทยที่เกิดในประเทศไทยมีความเสี่ยงสูงต่อการเกิดพยาธิสภาพทางสมองจากบิลิรูบิน (bilirubin encephalopathy) เนื่องจากมีปัจจัยเสี่ยงต่อไปนี้1,2
1 อุบัติการณ์ของภาวะพร่อง G-6-PD ในประชากรสูง.
2. การส่งเสริมการเลี้ยงลูกด้วยนมแม่อย่างเดียว (exclusive breastfeeding) ทำให้ทารกเสี่ยงต่อ breastfeeding jaundice.
3. การให้มารดาและทารกกลับบ้านเร็วภายใน 48 ชั่วโมง ซึ่งเป็นเวลาที่ breastfeeding jaundice เพิ่งปรากฏ (onset) และแม่ยังไม่ประสบความสำเร็จในการให้นมแม่.
4. ไม่มีการตรวจระดับบิลิรูบินในเลือดก่อนกลับบ้าน.
5. ไม่มีการนัดติดตามความรุนแรงของภาวะ ตัวเหลืองหลังกลับบ้าน.
6. ขาดการให้ข้อมูลทางวาจาและด้วยเอกสารเกี่ยวกับวิธีประเมินและอันตรายของภาวะตัวเหลือง ที่มีคุณภาพแก่พ่อแม่ก่อนกลับบ้าน.
7. เครื่องส่องไฟไม่มีมาตรฐาน เพราะโรงพยาบาลส่วนใหญ่ใช้เครื่องส่องไฟที่ผลิตเอง.
American Academy of Pediatrics (AAP), subcommittee on hyperbilirubinemia1 แนะนำแนวทางในการป้องกันพยาธิสภาพทางสมองจากบิลิรูบินว่า ทารกแรกเกิดทุกรายต้องได้รับการเจาะเลือดเพื่อตรวจระดับบิลิรูบินอย่างน้อยหนึ่งครั้งก่อนกลับบ้าน เพื่อวางแผนการให้กลับบ้านและระยะเวลาที่เหมาะสมในการนัดติดตาม ในประเทศไทย ถ้าทารกไม่เคยได้รับการเจาะเลือดเพื่อตรวจระดับบิลิรูบินมาก่อน เวลาที่เหมาะสมควรในการเจาะเลือดคือ เจาะพร้อมการคัดกรองภาวะขาดไทรอยด์ แล้วนำระดับบิลิรูบินในเลือดจุดบนกราฟ (ภาพที่ 1) ตามอายุหลังเกิดที่เป็นชั่วโมงเพื่อประเมินระดับความเสี่ยงของการการเกิดภาวะบิลิรูบินในเลือดสูง.
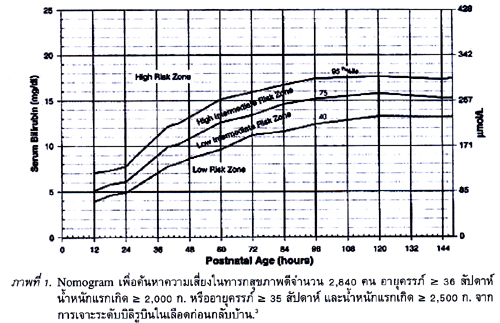
การแปลระดับความเสี่ยงของการเกิดภาวะบิลิรูบินในเลือดสูง (hyperbilirubinemia) หลังกลับบ้านจากค่า บิลิรูบินในเลือดที่เจาะก่อนกลับบ้าน แสดงในตารางที่ 1.
แนวทางปฏิบัติเมื่อทราบระดับความเสี่ยงของการเกิดภาวะบิลิรูบินในเลือดสูง สรุปในตารางที่ 2.
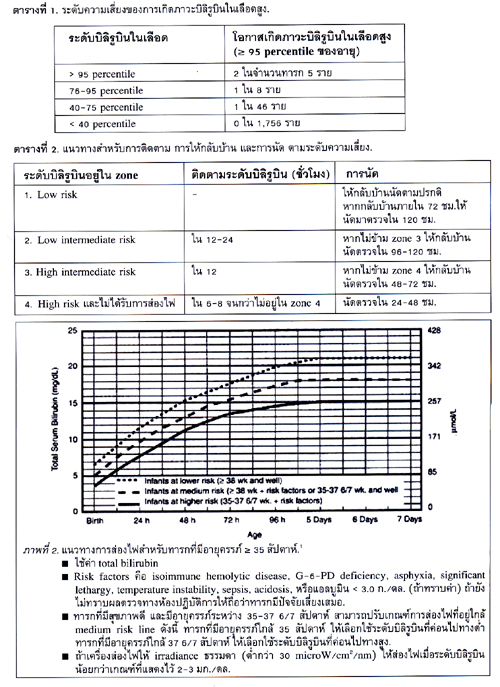
การส่องไฟเพื่อรักษาภาวะตัวเหลือง
AAP กำหนดแนวทางการรักษาด้วยการส่องไฟหรือการถ่ายเปลี่ยนเลือดด้วยกราฟ โดยให้จุดค่า microbilirubin (MB) ตามอายุ (ชั่วโมง) ของทารกเมื่อเจาะเลือด บนกราฟ แล้วพิจารณาให้การรักษา1 โดยคำนึงถึง
¾ การตัดสินการส่องไฟตามภาพที่ 2 ใช้เมื่อเครื่องส่องไฟมี irradiance มากกว่าหรือเท่ากับ 30 microW/cm2/nm เท่านั้น.
¾ หากยังไม่ถึงเกณฑ์ให้การรักษาด้วยการส่องไฟ แต่ใกล้เกณฑ์ตัดสินให้ส่องไฟ (< 2 มก./ดล.) ให้ติดตาม MB ใน 4-8 ชม. หากห่างจากเกณฑ์ส่องไฟ > 2 มก./ดล. ให้ติดตามใน 12-24 ชม.
¾ พิจารณาหยุดการส่องไฟ เมื่อ MB ลดลงจนต่ำกว่า 14 มก./ดล. 2 ครั้ง หรือเมื่อระดับบิลิรูบิน < เกณฑ์ส่องไฟ 2 มก./ดล. 2 ครั้ง ที่เจาะห่างกัน 8-12 ชม. โดยใช้เกณฑ์ใดเกณฑ์หนึ่งที่ถึงก่อน.
¾ ภายหลังหยุดส่องไฟ ให้ติดตาม MB ใน 12-24 ชม.
¾ ให้กลับบ้านเมื่อระดับบิลิรูบินที่เจาะหลังจากหยุดส่องไฟ 8-12 ชม. < เกณฑ์ส่องไฟ 2 มก./ดล.
(ตอนจบอ่านต่อฉบับหน้า)
เกรียงศักดิ์ จีระแพทย์ พ.บ., ศาสตราจารย์
ภาควิชากุมารเวชศาสตร์ คณะแพทยศาสตร์ศิริราชพยาบาล
มหาวิทยาลัยมหิดล
สุรางค์ เจียมจรรยา พ.บ. ศาสตราจารย์, ภาควิชากุมารเวชศาสตร์
คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
- อ่าน 44,331 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




