รายที่ 1
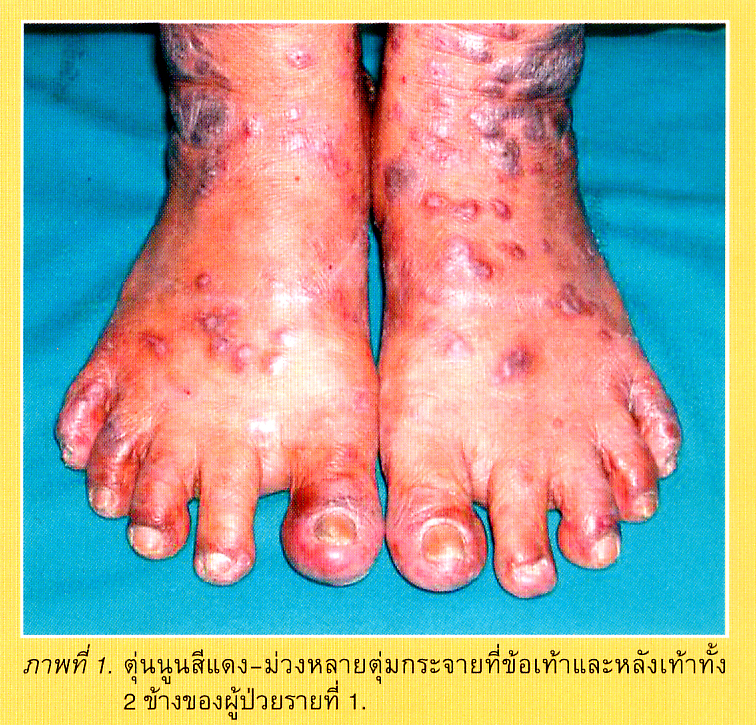
หญิงไทยคู่ อายุ 51 ปี ภูมิลำเนาอยู่จังหวัดปทุมธานี อาชีพค้าขาย ผู้ป่วยสังเกตพบตุ่มนูนสีแดง- ม่วงหลายตุ่มมีรูปร่างและขนาดต่างๆ กันกระจายที่ข้อเท้าและหลังเท้าทั้ง 2 ข้าง(ภาพที่ 1) มาประมาณ 7 เดือน ตุ่มลามเพิ่มจำนวนขึ้น มีอาการคันมาก ยาเชื้อราและยาซีม่าที่ผู้ป่วยทาเองอาการไม่ดีขึ้น. เพื่อรักษาโรคความดันเลือดสูง แพทย์ได้ให้ผู้ป่วยกินยา furosemide มาประมาณ 1 ปี ปัจจุบันความดันเลือดควบคุมได้.
การตรวจร่างกายพบเป็นตุ่มและผื่นนูนสีแดง-ม่วงที่มีรูปร่างและขนาดต่างๆกันกระจายที่ข้อเท้าและหลังเท้าทั้ง 2 ข้าง ด้านบนของตุ่มไม่มีสะเก็ดคลุมและมีลักษณะเป็นร่องลายริ้วที่ด้านบนของตุ่มและผื่น บางตำแหน่งมีรอยแกะเกา เล็บเท้ามีลักษณะค่อนข้างปกติ.
คำถาม
1. จงให้การวินิจฉัย.
2. จงให้การวินิจฉัยแยกโรค.
3. ควรตรวจทางห้องปฏิบัติการเพิ่มเติมอะไรบ้าง.
4. จงให้การรักษา.
รายที่ 2
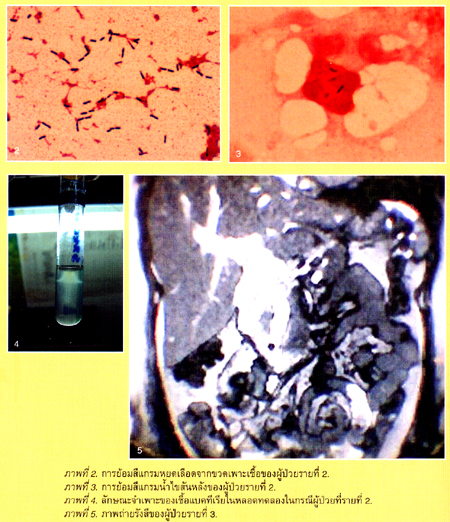
ชายอายุ 50 ปี อยู่ระหว่างการรักษาโรคมะเร็งเม็ดเลือดขาวชนิด multiple myeloma ด้วยยาเคมีบำบัด. ผู้ป่วยมาด้วยไข้สูงหนาวสั่น 1 วัน. การตรวจร่างกายพบไข้ 40๐ซ. ความรู้สึกตัวดี, ไม่ปวดศีรษะ, ไม่มีคอแข็ง (stiffness of neck), ผลการตรวจร่างกายระบบอื่นๆ อยู่ในเกณฑ์ปกติ ผลการส่งเลือดเพาะเชื้อแบคทีเรีย พบแบคทีเรียขึ้นในเลือดที่ส่งตรวจทั้ง 2 ขวดในเวลาห่างกัน 16 ชั่วโมง และการย้อมสีแกรม (gram stain) หยดเลือดจากขวดเพาะเชื้อ พบลักษณะดังภาพที่ 2. การตรวจวิเคราะห์องค์ประกอบน้ำหล่อสมองและไขสันหลังพบ WBC 1,130 เซลล์/มล. PMN 64%, L36%, โปรตีน 168 มก./ดล., น้ำตาลกลูโคส 41 มก./ดล. โดยที่น้ำตาลกลูโคส ในเลือดเท่ากับ 124 มก./ดล. ผลการย้อมสีแกรมน้ำไขสันหลัง พบลักษณะดังภาพที่ 3. ภาพที่ 4 แสดงลักษณะจำเพาะของเชื้อแบคทีเรียชนิดนี้ในหลอดทดลองที่ทดสอบการเคลื่อนที่ของเชื้อแบคทีเรียในห้องปฏิบัติการ.
คำถาม
1. จงให้การวินิจฉัยเบื้องต้น.
2. จงให้การรักษาที่เหมาะสมในผู้ป่วยรายนี้.
รายที่ 3
ผู้ป่วยหญิงไทยคู่ อายุ 45 ปี สังเกตพบว่ามีอาการจุกเสียดแน่นท้องมานานหลายเดือน. 7 วันก่อนมาโรงพยาบาล ผู้ป่วยเริ่มสังเกตพบตัวเหลืองตาเหลือง กินอาหารไม่ค่อยได้. การตรวจร่างกายพบตาเหลืองเล็กน้อย ไม่มีไข้. การตรวจทางรังสีปรากฏลักษณะดังภาพที่ 5.
คำถาม
1. การตรวจภาพถ่ายทางรังสีดังกล่าวคือวิธีอะไร.
2. จงบอกความผิดปกติที่พบ.
3. จงให้การวินิจฉัยโรค.
เฉลยปริศนาคลินิค
รายที่ 1
1. การวินิจฉัยคือ โรค lichen planus (LP)ซึ่งเป็นโรคผิวหนังเรื้อรังชนิดหนึ่ง ยังไม่ทราบสาเหตุชัดเจนแต่เชื่อว่าเกิดจากความผิดปกติในระบบภูมิคุ้มกันชนิด cell-mediated โดยพบ CD4+ และ CD8+T cells ในผื่นรอยโรคเบื้องต้นของ lichen planus และในผื่นที่เป็นนานแล้วจะพบ CD8+ T cells เป็นส่วนใหญ่โรคนี้ผื่นมีลักษณะเป็นผื่นนูนส่วนบนแบนราบอาจพบสะเก็ดบางๆ ติดแน่นบนร่องด้านบนเรียกว่า Wickham striae. ผื่นนูนสีแดง-ม่วง รูปร่างหลายเหลี่ยม กระจายสองด้านของลำตัวพอๆ กัน มักพบที่ข้อมือ แขน ขา ต้นขา หลังส่วนล่าง ลำตัว คอ ข้อเท้า เท้า ผื่นอาจเกิดจากการกระตุ้นเช่นการเกาหรือบาดแผล ทำให้เกิดรอยโรคเป็นแนวยาวเรียกว่ามี isomorphic (Koebner's) response.
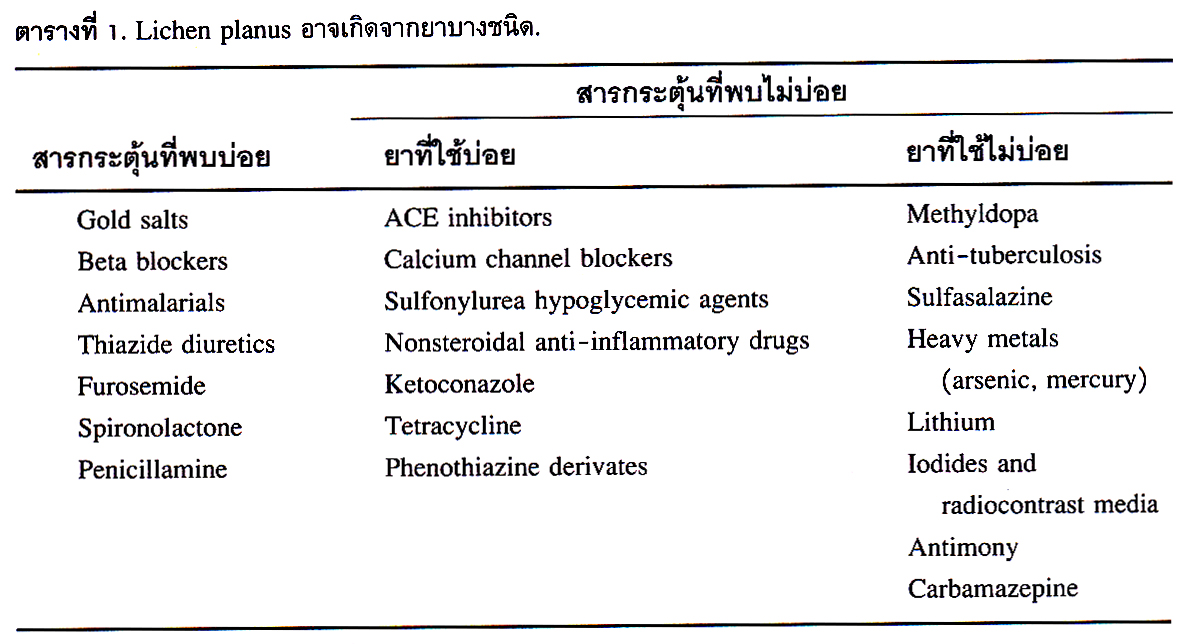
Lichen planus อาจเกิดจากยาบางชนิด ดังตารางที่ 1.
ลักษณะรอยโรคของ lichen planus มีหลายชนิด เช่น generalized type กระจายหลายตำแหน่งทั่วตัว, cutaneous type เป็นที่ใดที่หนึ่ง, cutaneous + mucous membrane type เป็นที่ลำตัวและเยื้อบุ เช่นที่ริมฝีปาก กระพุ้มแก้ม, mucous membrane type เป็นที่เยื้อบุอย่างเดียว, hypertrophic type เป็น แบบผื่นหนาคล้าย chronic eczema, lichen planopilaris type เป็นที่ขุมขน ที่หนังศีรษะ ลักษณะเป็นตุ่มตามขุมขน ทำให้เกิดลักษณะ scarring alopecia การดำเนินของโรค lichen planus ค่อนข้างเรื้อรัง รักษายาก โดยแต่ละชนิดมีการแสดงอาการด้วยระยะเวลาจากน้อยไปมากได้ดังนี้ generalized, cutaneous, cutaneous+mucous membrane, mucous membrane, hypertrophic (กินเวลาพอๆกับ lichen planopilaris).
2. การวินิจฉัยแยกโรค ต้องแยกจาก chronic dermatitis (allergic contact dermatitis, irritant contact dermatitis, Photo induce dermatitits etc.), prurigo nodularis, psoriasis vulgaris, drug reaction.
3. การวิเคราะห์ทางห้องปฏิบัติการ โดยทั่วไปผลตรวจชิ้นเนื้อทางพยาธิวิทยาสามารถแยกโรคและช่วยในการวินิจฉัยได้. การตรวจเพิ่มเติมคือ direct immunofluorescence พบ IgM ที่ cytoids body และ fibrinogen ติดที่รอยต่อระหว่างชั้นหนังแท้กับชั้นหนังกำพร้า.
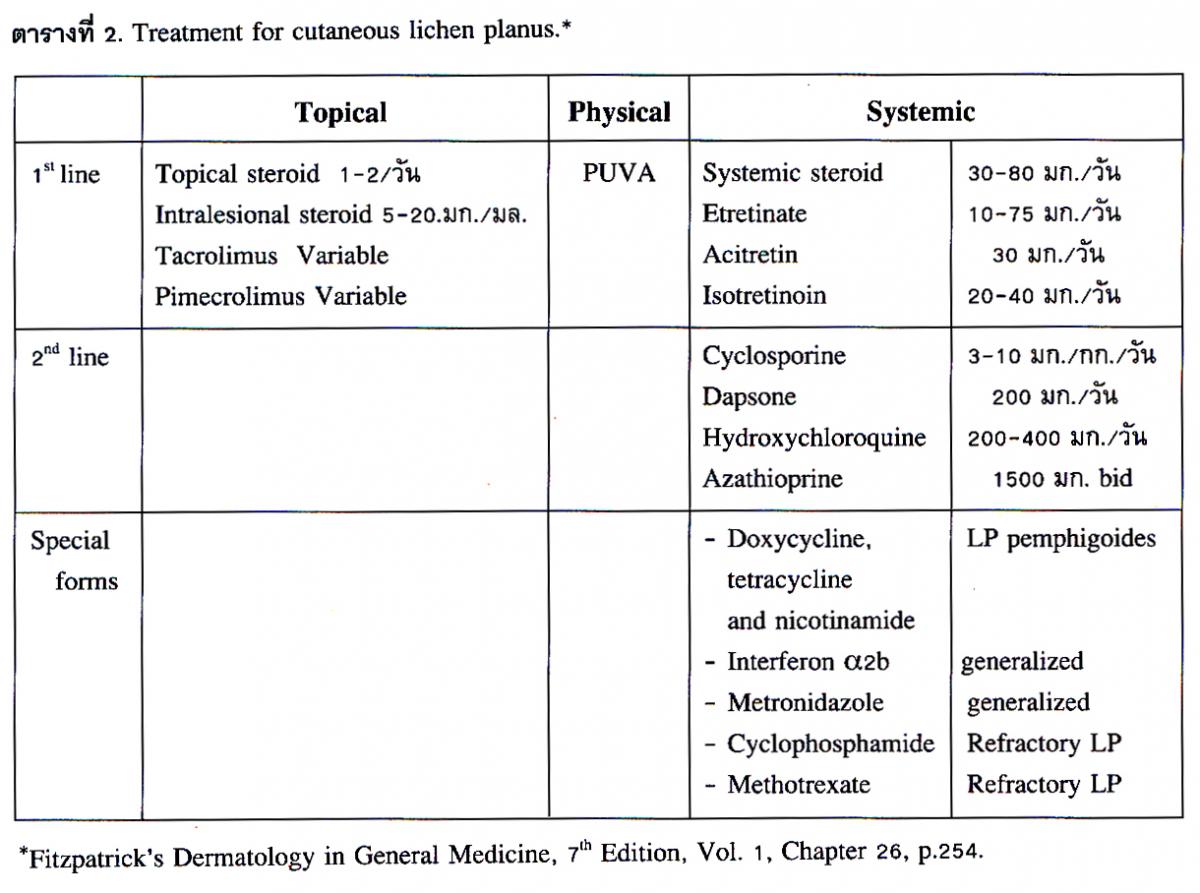
4. การรักษา ส่วนใหญ่ใช้การทายาสตีรอยด์ฤทธิ์ปานกลางถึงแรงมาก ซึ่งต้องพิจารณาผลดีและผลข้างเคียงของยาด้วย ในบางรายอาจใช้การฉีดสตีรอยด์หรือทายากลุ่ม calcineurin inhibitor ในรายที่เป็นกระจายอาจฉายแสง PUVA หรืออาจใช้ยากินตามตารางที่ 2 ซึ่งต้องพิจารณาตามความจำเป็นและเหมาะสมเป็นรายๆ ไป.
รายที่ 2
1. ผู้ป่วยรายนี้มาด้วยอาการที่บ่งชี้การติดเชื้อในกระแสเลือด (sepsis) ที่มีความดันตก (septic shock) และต่อมาพบว่าแหล่งของการติดเชื้อน่าจะอยู่ที่เยื่อหุ้มสมอง.จากลักษณะการย้อมสีแกรมของเลือดจากขวดเพาะเชื้อในภาพที่ 2 พบแบคทีเรียทรงแท่งติดสีแกรมบวก ขนาดความยาวปานกลาง ทำให้นึกถึง เชื้อแบคทีเรีย Listeria monocytogenes ซึ่งต่างจากเชื้อ Bacillus spp. ซึ่งมีขนาดใหญ่มาก และเชื้อ Corynebacteria spp. ซึ่งมีขนาดเล็กมาก โดยเชื้อแบคทีเรียทรงแท่งแกรมบวก 2 ชนิดหลังมักจะพบเป็นเชื้อปนเปื้อน (contaminated) จากการเจาะเลือดส่งตรวจมากกว่า ในขณะที่เชื้อ L. monocytogenes มักจะเข้าไปในเยื่อหุ้มสมอง ทำให้เยื่อหุ้มสมองอักเสบเฉียบพลันได้บ่อย และบางครั้งทำให้ผู้ป่วยมาพบแพทย์ด้วยไข้สูง ปวดศีรษะ คอแข็ง. ในผู้ป่วยรายนี้แม้อาการและอาการแสดงจะยังไม่มีลักษณะของเยื่อหุ้มสมองอักเสบ ก็ควรจะต้องเจาะดูดน้ำหล่อสมองและไขสันหลังมาตรวจถ้าพบเชื้อดังกล่าวในเลือด เพื่อค้นหาร่องรอยการติดเชื้อของเยื่อหุ้มสมองที่อาจเกิดร่วมด้วย เพราะถ้ามีจริง ต้องให้ยาปฏิชีวนะในขนาดที่สูงกว่าปกติเพื่อให้ยาเข้าถึงเยื่อหุ้มสมองและมีระดับที่เพียงพอ. ในผู้ป่วยรายนี้การตรวจน้ำหล่อสมองและไขสันหลังก็พบลักษณะของการติดเชื้อนอกเหนือจากการพบเชื้อลักษณะเดียวกันในภาพที่ 3. ในห้องปฏิบัติการ หลอดทดสอบการเคลื่อนที่ของเชื้อ จะพบลักษณะการเคลื่อนที่ของเชื้อคล้ายรูปร่ม (umbrella shape) ดังภาพที่ 4 ซึ่งเป็นลักษณะที่จำเพาะมากกับเชื้อนี้ การวินิจฉัยในรายนี้จึงเป็น L. monocytogenes meningitis และ septicemia L. monocytogenes เป็นเชื้อที่อาจพบได้ในผลิตภัณฑ์อาหารที่ทำมาจากนมที่ผ่านการฆ่าเชื้อไม่ดีพอ. ผู้ที่เสี่ยงต่อการติดเชื้อนี้คือ หญิงตั้งครรภ์ ทารกแรกเกิด ผู้สูงอายุ และผู้ที่ภูมิต้านทานบกพร่องจากสาเหตุต่างๆ เช่น ผู้ป่วยที่ได้รับสตีรอยด์ ผู้ป่วยที่ได้เคมีบำบัด ผู้ป่วยเอดส์ เป็นต้น.
2. ยาปฏิชีวนะที่ใช้รักษาการติดเชื้อ L. monocytogenes ที่ได้ผลดีที่สุดคือ ampicillin. ยาอื่นที่มีข้อมูลว่าใช้รักษาได้คือ cotrimoxazole, vancomycin และยาที่ไม่มีฤทธิ์ฆ่าเชื้อ L. monocytogenes เลยคือยาในกลุ่ม cephalosporins ทุกรุ่น.
รายที่ 3
1. MRCP (Magnetic resonance cholan-giopancreatography) ของระบบทางเดินน้ำดีของตับ.
2. เงาก้อนนิ่วสีดำบริเวณส่วนปลายท่อน้ำดีซึ่งอุดตัน ทำให้ท่อน้ำดีขยายขนาดตั้งแต่ส่วนภายนอกไปถึงภายในตับ ถุงน้ำดีมีขนาดปกติไม่ปรากฏเงาที่บ่งชี้นิ่ว การตรวจระบบทางเดินน้ำดีด้วย MRCP เป็นเทคนิคการตรวจด้วย MRI scan โดยไม่ต้องฉีดสีใดๆ เพียงใช้ความสามารถของ MRI สร้างภาพตามแนว coronal plane ตามแนวทางเดินของท่อน้ำดี จะเห็นเงาท่อน้ำดีและถุงน้ำดีสีขาว แต่นิ่วปรากฏเป็นเงาสีดำตัดกันเห็นได้ชัด.
3. นิ่วท่อน้ำดีร่วมอุดตันระบบทางเดินน้ำดี โดยนิ่วปรากฏ ณ บริเวณส่วนปลายของท่อน้ำดีร่วมอุดกั้นทางเดินน้ำดี.
จิโรจ สินธวานนท์ พ.บ.
ผู้อำนวยการสถาบันโรคผิวหนัง, กรมการแพทย์ กระทรวงสาธารณสุข
วิทยา หวังสมบูรณ์ศิริ พ.บ.
หน่วยโรคติดเชื้อ, ภาควิชาอายุรศาสตร์ คณะแพทยศาสตรโรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
สมนึก สังฆานุภาพ พ.บ.
รองศาสตราจารย์, หน่วยโรคติดเชื้อ, ภาควิชาอายุรศาสตร์, คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
เจริญพิน เจนจิตรานันท์ พ.บ.
แพทยผู้เชี่ยวชาญทางด้านรังสีวิทยา
- อ่าน 9,201 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้