แพทย์และพยาบาลเวชศาสตร์ฉุกเฉิน
แพทย์เวชศาสตร์ฉุกเฉิน ("หมอฉุกเฉิน") เป็นแพทย์ที่จะได้ตรวจรักษาผู้ป่วยที่ตายแล้ว (DOA, death on arrival) กำลังจะตาย (dying) ใกล้ตายหรือระยะสุดท้าย (terminal or end-of-life) เจ็บหนักวิกฤต (critical) และผู้ป่วยเฉียบพลันกับเรื้อรังต่างๆ ในช่วงเดียวกันหรือติดๆ กัน มากกว่าแพทย์เฉพาะทางสาขาอื่นๆ พยาบาลเวชศาสตร์ฉุกเฉิน ("พยาบาลฉุกเฉิน") ก็เช่นเดียวกัน.
"หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน" จึงต้องมี "ศิลปะ" ในการดูแล "คน" (คนป่วย ครอบครัว และสังคม) ได้เป็นอย่างดี โดยเฉพาะในช่วง "หน้าสิ่วหน้าขวาน" ที่ไม่มีเวลาจะทำความรู้จักคุ้นเคยกับผู้ป่วยและญาติได้เหมือนแพทย์และพยาบาลในสาขาอื่นๆ.
"ศิลปะ" ในการดูแล "คน" นั้นอยู่ที่ "ใจ" (เหมือนนวนิยายจีนกำลังภายในที่ย้ำว่าจอมยุทธที่เก่งกาจนั้นมี "กระบี่อยู่ที่ใจ").
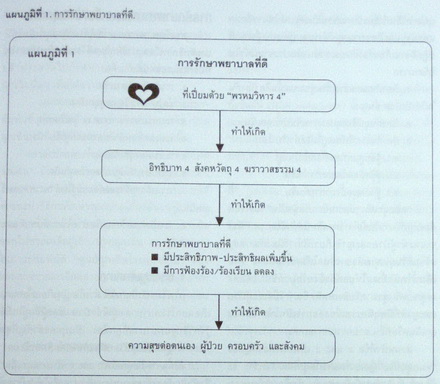
"ใจ" ที่ทำให้การดูแล "คน" เป็นไปได้ด้วยดี คือ "ใจ" ที่เปี่ยมไปด้วย "พรหมวิหาร 4" คือ
1. เมตตา ความปรารถนาที่จะทำให้ผู้อื่น (ผู้ป่วย ครอบครัว และสังคม) มีความสุข.
2. กรุณา ความสงสารคิดจะช่วยให้ผู้อื่นพ้นทุกข์.
3. มุทิตา ความรู้สึกยินดีเมื่อผู้อื่นได้ดี (ไม่อิจฉาริษยา).
4. อุเบกขา ความเที่ยงธรรม ความวางใจเป็นกลาง (สงบ).
คุณสมบัติสำหรับแพทย์และพยาบาลที่ดี โดยเฉพาะสำหรับ "หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน"
"ใจ" ที่เปี่ยมด้วย "พรหมวิหาร 4" จะทำให้เกิด
1. "อิทธิบาท 4" คุณสมบัติที่นำไปสู่ความสำเร็จ คือ
- ฉันทะ ความพอใจรักใคร่ในงาน (ดูแลผู้ป่วย ครอบครัว และสังคม).
- วิริยะ ความกล้า ความพากเพียรบากบั่นที่จะทำงานให้สำเร็จ.
- จิตตะ ความคิดมุ่งมั่นในงาน และทำงานด้วยความคิด (ไม่ฟุ้งซ่าน).
- วิมังสา ความไตร่ตรอง หาเหตุผล และทำงานด้วยความละเอียดรอบคอบ (ไม่ประมาท).
2. "สังคหวัตถุ 4" คุณสมบัติที่ทำให้เกิดความไว้วางใจและยึดเหนี่ยวใจคน (ทำให้การดูแลรักษาผู้ป่วยมีประสิทธิภาพและประสิทธิผลเพิ่มขึ้น และทำให้การถูกฟ้อง/ร้องเรียน ลดลง) คือ
- ทาน การให้ (สิ่งที่เป็นประโยชน์และไม่เป็นโทษต่อผู้ป่วย ครอบครัว และสังคม) เช่น การตรวจรักษาที่ถูกต้องเหมาะสม การแนะนำวิธีดูแลรักษาตนเอง.
- ปิยวาจา คำพูดที่สุภาพ ไพเราะ ก่อประโยชน์ (คำพูดที่ไม่ดีมักเป็นสาเหตุแห่งการฟ้องร้อง/ร้องเรียนได้ง่าย).
- อัตถจริยา การประพฤติปฏิบัติที่เป็นประโยชน์ เช่น การขวนขวายช่วยเหลือ การเอาใจใส่.
- สมานัตตตา การทำตนเสมอต้นเสมอปลาย ถูกต้องตามกาลเทศะ (ไม่เลือกปฏิบัติ).
3. "ฆราวาสธรรม 4" คุณสมบัติสำหรับการ ครองชีพ และการอยู่ร่วมกัน ทำให้เกิดประโยชน์ต่อตนเองและต่อความสัมพันธ์กับผู้อื่น คือ
- สัจจะ ความจริง ซื่อตรง จริงใจ พูดจริง ทำจริง.
- ทมะ การฝึกฝน ฝึกวินัย ข่มใจ ปรับตัว แก้ไขข้อบกพร่อง.
- ขันติ ความอดทน เข้มแข็งทนทาน ไม่หวั่นไหว ไม่ท้อถอย.
- จาคะ ความเสียสละ ใจกว้าง เอื้อเฟื้อเผื่อแผ่ ช่วยเหลือเกื้อกูล.
"ใจ" ที่เปี่ยมด้วย "พรหมวิหาร 4" จะทำให้เกิดคุณสมบัติทั้ง 3 ประเภท ซึ่งจะทำให้การดูแลรักษาผู้ป่วยเป็นไปด้วยดี ดังแผนภูมิที่ 1.
ความหมาย
พระราชบัญญัติการแพทย์ฉุกเฉิน พ.ศ.2551 ให้ความหมายของคำต่างๆ เช่น
"การแพทย์ฉุกเฉิน" หมายความว่า การปฏิบัติการฉุกเฉิน การศึกษา การฝึกอบรม การค้นคว้า และการวิจัยเกี่ยวกับการประเมิน การจัดการ การบำบัดรักษาผู้ป่วยฉุกเฉิน และการป้องกันการเจ็บป่วยที่ เกิดขึ้นฉุกเฉิน.
"ผู้ป่วยฉุกเฉิน" หมายความว่า บุคคลซึ่งได้รับบาดเจ็บหรือมีอาการป่วยกะทันหัน ซึ่งเป็นภยันตรายต่อการดำรงชีวิต หรือการทำงานของอวัยวะสำคัญ จำเป็นต้องได้รับการประเมิน การจัดการ และการบำบัดรักษาอย่างทันท่วงที เพื่อป้องกันการเสียชีวิตหรือการรุนแรงขึ้นของการบาดเจ็บนั้น.
"ปฏิบัติการฉุกเฉิน" หมายความว่า การปฏิบัติการด้านการแพทย์ฉุกเฉิน นับแต่การรับรู้ถึงภาวการณ์เจ็บป่วยฉุกเฉินจนถึงการดำเนินการให้ผู้ป่วยฉุกเฉินได้รับการบำบัดรักษาให้พ้นภาวะฉุกเฉิน ซึ่งรวมถึงการประเมิน การจัดการ การประสานงาน การควบคุมดูแล การติดต่อสื่อสาร การลำเลียงหรือการขนส่ง การตรวจวินิจฉัย และการบำบัดรักษาพยาบาลผู้ป่วยฉุกเฉิน ทั้งนอกสถานพยาบาลและในสถานพยาบาล.
จะเห็นได้ว่า ในความหมายของคำต่างๆ ในพระราชบัญญัตินี้ มีการกล่าวถึง "การพยาบาล" เพียงครั้งเดียวและในคำเดียว คือ ในคำว่า "ปฏิบัติการฉุกเฉิน" ที่มีการพูดถึง "การบำบัดรักษาพยาบาลผู้ป่วยฉุกเฉิน".
อันที่จริง ขั้นตอนในการการดูแลผู้ป่วยฉุกเฉินที่สำคัญที่สุด คือ ขั้นตอนแรก นั่นคือ การปฐมพยาบาล (first aid) ที่ถูกต้อง และกำลังหลักในการดูแลผู้ป่วยฉุกเฉิน คือ พยาบาลไม่ว่า ณ จุดเกิดเหตุ ระหว่างการลำเลียงขนส่ง หรือแม้แต่ในสถานพยาบาล โดยเฉพาะในประเทศไทย.
สมาคมเวชศาสตร์ฉุกเฉินฯ ได้ขอแก้ไขชื่อและเนื้อหาสาระของพระราชบัญญัตินี้เป็น "พระราชบัญญัติสุขภาพยามฉุกเฉิน" เพื่อให้สอดคล้องกับ "พระราชบัญญัติสุขภาพแห่งชาติ พ.ศ.2550" และเพื่อให้การดูแลผู้ป่วยฉุกเฉินมีขอบเขตกว้างขวาง ครอบคลุม และเป็นเอกภาพ โดยให้ความสำคัญแก่ทุกองค์กรและทุกวิชาชีพที่เกี่ยวข้องกับการดูแลผู้ป่วยฉุกเฉิน แต่ไม่ประสบผลสำเร็จ.
เพราะ "เวชศาสตร์ฉุกเฉิน" คือ "องค์ความรู้ทั้งหมดในการป้องกันและการรักษาพยาบาล (ซึ่งรวมถึงการฟื้นฟูสภาพกายและใจในภาวะฉุกเฉิน) ของผู้เจ็บหรือป่วยฉุกเฉิน ทั้งในภาวะทั่วไปและภาวะภัยพิบัติ เพื่อลดอัตราตาย อัตราพิการ และความทุกข์ทรมานของผู้เจ็บ/ป่วยฉุกเฉินลง และให้ผู้เจ็บ/ป่วยได้รับการดูแลต่อเนื่องอย่างเหมาะสม".
การป้องกันการเจ็บป่วยฉุกเฉิน
การเจ็บหรือป่วยฉุกเฉินส่วนใหญ่ (หรือเกือบทั้งหมด) จะป้องกันได้ ถ้าแพทย์ พยาบาล และบุคลากรอื่นที่เกี่ยวข้องจะร่วมกันรณรงค์ ให้การศึกษา แนะนำ และฝึกอบรมครู ตำรวจ บุคลากรอื่นๆ ที่ปฏิบัติงานเกี่ยวข้องกับประชาชน และประชาชนทั่วไป ให้สามารถ
1. ป้องกันและสร้างเสริมสุขภาพ นั่นคือ ป้องกันไม่ให้เป็นโรค นั่นเอง.
2. ป้องกันอุบัติเหตุและการเจ็บป่วยฉุกเฉิน.
3. ป้องกันโรคที่เป็นอยู่ไม่ให้กำเริบ โดย
3.1 รู้จักดูแลรักษาโรคที่เป็นอยู่.
3.2 รู้จักป้องกันอาการกำเริบ.
3.3 รู้จักหยุดยั้งอาการกำเริบ.
"หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน" ไม่จำเป็นต้องปฏิบัติงานในข้อ 1 มากนัก แต่ถ้ามีโอกาส ก็ควรจะแนะนำผู้ป่วยและญาติเกี่ยวกับการป้องกัน และสร้างเสริมสุขภาพด้วย เช่น ให้ลดน้ำหนักลง หรือเพิ่มน้ำหนักขึ้น ให้ออกกำลังกายมากขึ้น ให้ลด/ งดสูบบุหรี่ สุรา หรือสิ่งเสพติดอื่นๆ เมื่อเจอผู้ป่วยและญาติที่มีพฤติกรรมเสี่ยงต่อการเป็นโรค ในห้องฉุกเฉินหรือที่อื่น ตามควรแก่กาลเทศะ.
ส่วนหน้าที่ข้อ 2 และ 3 เป็นหน้าที่สำคัญของ "หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน" เพราะ จะต้องพบกับสิ่งเหล่านี้เป็นประจำ ดังนั้น ถ้าสามารถประสานงานกับฝ่ายอื่น เพื่อให้เกิดการรณรงค์ลดอุบัติเหตุและสาเหตุที่ทำให้เกิดการเจ็บป่วยฉุกเฉิน เช่น อาหารเป็นพิษ การติดโรคระบาด ก็จะลดการเจ็บและการป่วยฉุกเฉินลงได้.
เช่นเดียวกับการหาสาเหตุที่ทำให้โรคของผู้ป่วยกำเริบ เช่น น้ำตาลในเลือดพร่อง (hypoglycemia) อาการหอบหืดกำเริบ และแนะนำผู้ป่วยให้รู้ถึงสาเหตุ (ชนวน) ที่ทำให้เกิดอาการกำเริบเหล่านั้น เพื่อหลีกเลี่ยงเสีย หรือปรับเปลี่ยนวิธีรักษา เพื่อป้องกันไม่ให้เกิดสาเหตุ (ชนวน) เหล่านั้น รวมทั้งการแนะนำ วิธีหยุดยั้งอาการกำเริบเหล่านั้นตั้งแต่เนิ่นๆ อาการกำเริบจะได้หาย และไม่ต้องไปโรงพยาบาลโดยไม่จำเป็น.
การรักษาพยาบาลการเจ็บ/ป่วยฉุกเฉิน
การรักษาพยาบาลการเจ็บ/ป่วยฉุกเฉินให้มีประสิทธิภาพ และประสิทธิผลดี จะต้องมีระบบต่างๆ ที่ประสานสอดคล้องกัน คือ
1. ระบบปฐมพยาบาล.
2. ระบบรับ-แจ้ง เหตุฉุกเฉิน.
3. ระบบรักษาพยาบาล ณ จุดเกิดเหตุ.
4. ระบบเคลื่อนย้ายและส่งต่อผู้เจ็บ/ป่วย.
5. ระบบห้องฉุกเฉินและโรงพยาบาล.
6. ระบบประกันสุขภาพยามฉุกเฉิน.
7. ระบบการสร้างองค์ความรู้ในด้านเวชศาสตร์ฉุกเฉิน.
8. ระบบการสร้างเครือข่ายในระดับชาติและนานาชาติ.
1. ระบบปฐมพยาบาล
การเจ็บ/ป่วยฉุกเฉิน ส่วนใหญ่ (เกือบทั้งหมด) เกิดนอกโรงพยาบาล ผู้เจ็บ/ป่วย และผู้ที่อยู่ใกล้ที่รู้จักวิธีปฐมพยาบาลที่ถูกต้อง เป็นบุคคลสำคัญที่สุด ที่จะทำให้ผู้ป่วยรอดชีวิต หรือเกิดความพิการน้อยลง.
ดังนั้น "หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน" จึงจำเป็นต้องสร้างระบบปฐมพยาบาล เพื่อให้ประชาชนทั่วไปเกิดจิตสำนึกในการรักษาพยาบาลผู้เจ็บ/ป่วยฉุกเฉิน และสามารถช่วยเหลือผู้เจ็บ/ป่วยฉุกเฉินได้อย่างถูกต้อง ไม่ทำให้ผู้เจ็บ/ป่วยเกิดอันตรายซ้ำเติมกว่าที่เป็นอยู่.
โดยการปลูกฝัง และฝึกอบรมการปฐมพยาบาลในการศึกษา ตั้งแต่ระดับอนุบาลจนถึงอุดมศึกษา เริ่มจากการปฐมพยาบาลง่ายๆ เช่น แผลถลอกจากการหกล้ม การถูกของร้อนลวก การถูกยุงกัด ไปจนถึงระดับการกู้ชีพขั้นต้น สำหรับนักเรียนมัธยมศึกษาตอนปลายและอุดมศึกษา รวมทั้งบุคลากรต่างๆ ที่ทำงานใกล้ชิดกับประชาชน เช่น ตำรวจ อาสา"กู้ภัย" (ควรจะเรียกว่า "กู้คน" มากกว่า) เจ้าหน้าที่รักษาความปลอดภัย เป็นต้น.
2. ระบบรับ-แจ้ง เหตุฉุกเฉิน
ในปัจจุบัน ยังไม่มี "หมายเลขโทรศัพท์ฉุกเฉินแห่งชาติ" ที่จะรับแจ้งเหตุฉุกเฉินทุกชนิดทุกลักษณะ แล้วประสานไปยังหน่วยงานที่เกี่ยวข้องกับภาวะฉุกเฉินนั้นๆ เพื่อให้ความช่วยเหลือทันที
แต่กระทรวงสาธารณสุขในปัจจุบันได้ประชาสัมพันธ์ "โทรศัพท์ 1669" สำหรับภาวะเจ็บ/ป่วยฉุกเฉิน ซึ่งก็เป็นที่รับทราบกันแพร่หลายมากขึ้น.
อย่างไรก็ตาม "หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน" ยังจำเป็นต้องผลักดันให้เกิด "ศูนย์ฉุกเฉินโรงพยาบาล" เพื่อรับแจ้งเหตุได้ถูกต้อง สามารถให้คำแนะนำวิธีการรักษาพยาบาลเบื้องต้นแก่ผู้แจ้งเหตุ สามารถสั่งการให้นำรถพยาบาลฉุกเฉินประเภทใดออกไปช่วยเหลือผู้เจ็บ/ป่วยฉุกเฉิน ณ จุดเกิดเหตุ ในภาวะภัยพิบัติ "ศูนย์ฉุกเฉินโรงพยาบาล" ต้องสอบถามรายละเอียดต่างๆ เพิ่มขึ้น เพื่อให้บุคลากรและรถพยาบาลฉุกเฉินใช้เส้นทางที่ปลอดภัยที่สุดและเตรียมการป้องกันตนเองไว้ด้วย.
3. ระบบรักษาพยาบาล ณ จุดเกิดเหตุ
ระบบรักษาพยาบาล ณ จุดเกิดเหตุ เป็นระบบที่ต่อเนื่องมาจากระบบที่ 1 และ 2 โดย "หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน" ควรจะผลักดันให้มีระบบเพิ่มเติม คือ
3.1 ระบบ "หน่วยฉุกเฉินชุมชน" ซึ่งชุมชนจัดตั้งขึ้นเองโดยได้รับการส่งเสริมสนับสนุนจากรัฐ และใช้บุคลากรของชุมชน โดยเฉพาะกลุ่มอาสาสมัคร (อสม., อปพร. เป็นต้น) ที่ได้รับการฝึกอบรมแล้ว เป็นด่านหน้าที่จะช่วยให้หัวข้อ 1 และ 2 มีประสิทธิภาพเพิ่มขึ้น และทำหน้าที่ "กู้คน" (กู้ภัย) ให้พ้นจากจุดอันตรายก่อน.
3.2 ระบบ "หน่วยรักษาพยาบาลเคลื่อนที่" เช่น
3.2.1 "หน่วยเคลื่อนที่เร็ว" ใช้จักรยานยนต์ที่คนขับได้รับการฝึกอบรมวิธีตรวจสภาพการบาดเจ็บ/เจ็บป่วย อย่างง่ายๆ การปฐมพยาบาล และการกู้ชีพเบื้องต้น พร้อมอุปกรณ์ที่จำเป็น รวมทั้งอุปกรณ์สื่อสาร เพื่อสามารถออกไปสู่จุดเกิดเหตุได้อย่างรวดเร็ว โดยเฉพาะในเขตที่การจราจรแออัด.
3.2.2 "หน่วยรถพยาบาลฉุกเฉิน" ทั้งขั้นต้น (BLS ambulance) ขั้นสูง (ALS ambulance) และขั้นพิเศษ (ICU/CCU ambulance) ซึ่ง "หมอฉุกเฉิน" จะต้องวางหลักเกณฑ์การใช้รถในระดับต่างๆ ให้เหมาะสมกับสภาวการณ์ฉุกเฉินนั้น.
3.2.3 "โรงพยาบาลฉุกเฉินเคลื่อนที่" (mobile emergency hospital) ซึ่งจะเหมาะสำหรับภาวะภัยพิบัติ เป็นสำคัญ ในท้องถิ่นที่มีภัยพิบัติบ่อยๆ อาจจำเป็นต้องผลักดันให้มี "โรงพยาบาลฉุกเฉินเคลื่อนที่" ไว้.
"หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน" จึงต้องวางแผนร่วมกับผู้เกี่ยวข้องอื่นๆ ในการป้องกันและเผชิญภัยพิบัติด้วย โดยเฉพาะความปลอดภัยของบุคลากร ในการส่งบุคลากรและอุปกรณ์ที่เหมาะสมไปยังจุดเกิดเหตุ.
4. ระบบเคลื่อนย้ายและส่งต่อผู้เจ็บ/ป่วย
หลังการรักษาพยาบาล ณ จุดเกิดเหตุแล้ว ถ้าจำเป็นต้องเคลื่อนย้ายและนำผู้ป่วยส่งโรงพยาบาล "หมอฉุกเฉิน" และ 'พยาบาลฉุกเฉิน" จำเป็นต้องผลักดันให้เกิด.
1. ระบบสื่อสารระหว่าง "หน่วยรักษาพยาบาล ณ จุดเกิดเหตุ" กับ "ศูนย์ฉุกเฉินโรงพยาบาล" ว่า ผู้ป่วยอยู่ในสภาพอย่างไร มีจำนวนเท่าใด "ศูนย์ฉุกเฉินโรงพยาบาล" ซึ่งประสานงานกับ "ระบบเครือข่ายโรงพยาบาล" จะได้สั่งการให้นำผู้ป่วยประเภทใดไปยังโรงพยาบาลใด ได้ถูกต้องเหมาะสม.
2. ระบบเครือข่ายโรงพยาบาลเพื่อภาวะฉุกเฉิน เพื่อให้ระบบการส่งต่อผู้ป่วยเป็นไปได้โดยสะดวก รวดเร็ว ถูกที่ ถูกเวลา ไม่สร้างความขัดแย้งและความขุ่นเคืองกัน เป็นต้น.
5. ระบบห้องฉุกเฉินและโรงพยาบาล
เพื่อให้การรักษาพยาบาลผู้เจ็บ/ป่วยฉุกเฉินในโรงพยาบาลมีประสิทธิภาพและประสิทธิผลเพิ่มขึ้น "หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน" จะต้องผลักดันให้เกิด
5.1 ระบบรับแจ้งเหตุและแก้ปัญหาฉุกเฉินทางโทรศัพท์ โดยมี "ศูนย์ฉุกเฉินโรงพยาบาล" ในห้องฉุกเฉินหรือใกล้ห้องฉุกเฉิน ดังกล่าวในข้อ 2 แล้ว.
5.2 ระบบล้างพิษนอกโรงพยาบาล ไม่ว่าผู้ป่วยจะได้รับการล้างพิษมาก่อนหรือไม่ ในกรณีที่รู้หรือสงสัยว่าผู้ป่วยมีสารพิษปนเปื้อนตามร่างกาย ผู้ป่วยจะต้องได้รับการชำระล้างร่างกาย ณ จุดล้างพิษ นอกโรงพยาบาลให้สะอาดก่อนส่งผู้ป่วยไปยังจุดรับผู้ป่วยฉุกเฉิน ที่มีระบบคัดแยกผู้ป่วยที่เป็นภัย.
5.3 ระบบคัดแยกผู้ป่วยที่เป็นภัย เช่น มีสารพิษปนเปื้อน มีอาวุธ อาละวาด โรคระบาดร้ายแรง ซึ่งจะต้องมี "ห้องแยก" สำหรับผู้ป่วย เพื่อไม่ให้เกิดอันตรายต่อผู้อื่นและบุคลากร.
5.4 ระบบรับผู้ป่วยฉุกเฉินทั่วไปและในภาวะ ภัยพิบัติ ซึ่งจะมีพื้นที่รองรับผู้ป่วยและญาติที่แตกต่างกัน มีระบบการจัดทำ/ค้นหาเวชระเบียน ที่แตกต่างกัน สถานที่พักรอตรวจ และสถานที่สำหรับญาติ ที่แตกต่างกัน เป็นต้น.
5.5 ระบบคัดแยกผู้ป่วยในภาวะทั่วไป ที่จะให้ ผู้ที่เจ็บหนักได้รับการรักษาพยาบาลก่อนผู้ที่เจ็บน้อยกว่า แต่ในภาวะภัยพิบัติ จะคัดแยกโดยใช้หลักการที่จะให้ "ประโยชน์สูงสุดแก่ผู้ป่วยในจำนวนที่มากที่สุด" และระบบการคัดแยกผู้ป่วย ณ จุดเกิดเหตุ และที่ห้องฉุกเฉิน ก็จะแตกต่างกัน.
5.6 ระบบรักษาพยาบาลในห้องฉุกเฉินและระบบรักษาพยาบาลต่อเนื่อง รวมทั้งระบบการส่งต่อที่ "ถูกต้อง ปลอดภัย ฉับไว และสุขใจ ร่วมกัน".
5.7 ระบบบริหารจัดการ เพื่อให้ห้องฉุกเฉินเป็น "ห้องรับแขก" (ไม่ใช่ "ห้องรับขยะ") ของโรงพยาบาล ที่ทำให้บุคลากร ผู้ป่วย และญาติ รู้สึกมีความสุข มีจุดพักผ่อนคลายความเครียด ฯลฯ.
5.8 ระบบช่วยเหลืองานฉุกเฉินนอกโรงพยาบาล เช่น การฝึกอบรม หน่วยฉุกเฉินชุมชน การรณรงค์ลดอุบัติเหตุ เป็นต้น.
6. ระบบประกันสุขภาพยามฉุกเฉิน
ในปัจจุบัน ระบบประกันค่าใช้จ่ายในการรักษาพยาบาลผู้เจ็บ/ป่วยฉุกเฉินยังมีหลายระบบ ทำให้เกิดปัญหาในการรักษาพยาบาลผู้เจ็บ/ป่วยฉุกเฉิน.
"หมอฉุกเฉิน" และ "พยาบาลฉุกเฉิน" รวมทั้งผู้บริหาร (โรงพยาบาล อำเภอ จังหวัด และรัฐบาล) ต้องร่วมกันผลักดันให้ระบบประกันสุขภาพยามฉุกเฉินรวมกันเป็นระบบเดียว ที่มีหลักเกณฑ์และกฎเกณฑ์ที่ชัดเจน และปฏิบัติได้ง่าย เพื่อให้ผู้เจ็บ/ป่วยฉุกเฉินและครอบครัว ตลอดจนแพทย์และพยาบาล ไม่ต้องเกิดปัญหามากนักในการรักษาพยาบาลผู้เจ็บ/ป่วยฉุกเฉิน.
7. ระบบการสร้างองค์ความรู้ในด้านเวชศาสตร์ฉุกเฉิน เช่น
7.1 ระบบสารสนเทศ เพื่อเก็บ รวบรวม วิเคราะห์ และปรับปรุง การจัดเก็บข้อมูลให้มีประโยชน์เพิ่มขึ้นๆ และจัดทำเป็น "ข้อมูลผู้ป่วยฉุกเฉิน" ระดับโรงพยาบาล จนถึงระดับชาติได้.
7.2 ระบบติดตาม ตรวจสอบ ประเมินผล วิจัย และหาองค์ความรู้ใหม่ เพื่อปรับปรุงระบบและวิธีการป้องกันและรักษาพยาบาลผู้เจ็บ/ป่วยฉุกเฉิน ให้ดีขึ้น และเหมาะสมกับสถานการณ์ที่เปลี่ยนไป
8. ระบบการสร้างเครือข่ายเวชศาสตร์ฉุกเฉิน กับต่างประเทศในระดับภูมิภาคและระดับสากล
เพื่อทำให้มีการแลกเปลี่ยนองค์ความรู้และบุคลากร และเกิดการช่วยเหลือกันและกัน ในภาวะภัยพิบัติร้ายแรงได้อย่างมีประสิทธิภาพและประสิทธิผลเพิ่มขึ้น.
สรุป
แพทย์และพยาบาลเวชศาสตร์ฉุกเฉิน จำเป็นต้องมี "ศาสตร์" และ "ศิลป์" ในการป้องกันและรักษาภาวะเจ็บ/ป่วยฉุกเฉินทุกชนิด ทุกเพศ ทุกวัย ทุกเวลา ทุกสถานที่ และทุกสถานการณ์ (ปกติ/ภัยพิบัติ) และสามารถพัฒนาองค์ความรู้ในด้านเวชศาสตร์ฉุกเฉินในระดับชาติและระดับนานาชาติด้วย.
เอกสารอ้างอิง
1. สันต์ หัตถีรัตน์. เจ็บป่วยฉุกเฉิน ทำอย่างไร. ในหนังสือ "การประชุมวิชาการเวชศาสตร์ฉุกเฉิน ครั้งที่ 1" ณ โรงแรมบางกอกพาเลส กรุงเทพฯ วันที่ 28-29 สิงหาคม 2543 จัดโดย ศูนย์กู้ชีพ นเรนทร โรงพยาบาลราชวิถี ร่วมกับ สมาคมเวชศาสตร์ฉุกเฉิน (ที่กำลังก่อตั้ง) หน้า 93-98.
2. สันต์ หัตถีรัตน์. ระบบป้องกันการเจ็บป่วยฉุกเฉิน. คลินิก 2543; 16:852-9.
3. สันต์ หัตถีรัตน์. ระบบรักษาพยาบาลฉุกเฉิน. คลินิก 2544; 17:25-32.
4. คณะทำงานพัฒนาข้อเสนอการปฏิรูประบบสุขภาพยามฉุกเฉิน. ข้อเสนอการปฏิรูประบบสุขภาพยามฉุกเฉิน สำหรับคณะกรรมการปฏิรูประบบสุขภาพแห่งชาติ (สปรส.) สนับสนุนโดยสถาบันวิจัยระบบสาธารณสุข (สวรส.) มกราคม 2544.
5. สันต์ หัตถีรัตน์. แพทย์-พยาบาลพันธุ์ใหม่. คลินิก 2547; 20:555-9.
สันต์ หัตถีรัตน์ พ.บ.
ศาสตราจารย์เกียรติคุณ มหาวิทยาลัยมหิดล
- อ่าน 11,745 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




