การกู้ชีพเด็กขั้นสูง ตอนที่ 4 ได้กล่าวถึงขั้นตอนการรักษาภาวะหัวใจเต้นผิดปกติแบบหยุดสนิท (asystole) และแบบเต้นช้า(bradycardias) ไว้แล้ว. ในตอนนี้จะกล่าวถึงแบบมีคลื่นไฟฟ้าหัวใจแต่ไม่มีชีพจร (pulseless electrical activity, PEA).
" มีคลื่นไม่มีชีพจร "
" มีคลื่นไม่มีชีพจร" หรือ "คลื่นเต้นไม่มีชีพจร" หมายถึง ภาวะที่มีคลื่นไฟฟ้าหัวใจแต่ไม่มีชีพจร (pulseless electrical activity, PEA) นั่นคือ คลื่นไฟฟ้าหัวใจจะเต้นในจังหวะ (rhythm) อะไรก็ได้ที่ไม่ใช่ VF/VT แต่กล้ามเนื้อหัวใจไม่มีแรงบีบเพียงพอที่จะส่งเลือดออกจากหัวใจได้พอที่จะทำให้คลำชีพจรได้.
ภาวะนี้มักจะเกิดขึ้นก่อนหัวใจจะหยุดสนิท (asystole) และมักจะเป็นระยะสุดท้ายของกล้ามเนื้อหัวใจที่ขาดออกซิเจนและเกิดภาวะกรดรุนแรง จากการที่เด็กขาดออกซิเจน/เลือดอยู่นาน ทำให้คลื่นต่างๆ กว้างและช้า (slow wide-complex rhythm, dyingheart rhythm) ถ้าเป็นเช่นนี้ ให้รักษาตามขั้นตอนการรักษาของภาวะหัวใจหยุดสนิท (ดูตอนที่แล้ว).
อย่างไรก็ตาม " มีคลื่นไม่มีชีพจร " บางครั้ง คลื่นไฟฟ้าหัวใจยังมีลักษณะปกติ เช่น QRS แคบ หัวใจอาจจะเต้นเร็วหรือเต้นช้าลงเรื่อยๆ แต่ไม่มีชีพจร และเด็กอยู่ในภาวะหัวใจหยุด ซึ่งบางคนเรียกภาวะนี้ว่า " ไฟฟ้าขัดเชิงกล " (electro-mechanical dissociation, EMD) ซึ่งมักเกิดจากสาเหตุ 4H (hypoxemia, hypovolemia, hypothermia, hypo-/hyper-kalemia & metabolic disorders) และ 4T (tamponade, tension pneumothorax, toxic, thromboembolism) ซึ่งถ้ารีบแก้ไขสาเหตุได้ ชีพจรจะกลับมาได้.
การรักษา : เช่นเดียวกับภาวะหัวใจหยุดสนิท (ดูตอนที่แล้ว) แต่เน้นการหา และรักษาสาเหตุ.
หัวใจเต้นเร็ว
ภาวะหัวใจเต้นเร็ว อาจแบ่งเป็น 4 ประเภทใหญ่ๆในเด็ก คือ หัวใจเต้นเร็วธรรมดา (sinus tachycardia) หัวใจส่วนบนเต้นเร็ว (supraventricular tachycardia, SVT) หัวใจห้องล่างเต้นเร็ว (ventricular tachycardia, VT) และหัวใจห้องล่างเต้นริก(ventricular fibrillation, VF).
การรักษา : ดูแผนภูมิที่ 1 และ 2.
หัวใจส่วนบนเต้นเร็ว (SVT)
หัวใจส่วนบนเต้นเร็ว เป็นภาวะหัวใจเต้นผิดปกติที่ไม่ทำให้หัวใจหยุด (nonarrest arrhythmia) แต่ส่งผลร้ายต่อระบบหัวใจและหลอดเลือดที่พบบ่อยที่สุดในทารกและพบบ่อยในเด็กโดยเฉพาะเด็กเล็ก.
ใน ECG จะพบ QRS แคบ ( น้อยกว่าหรือเท่ากับ 0.08 วินาที) >90 % ทำให้แยกจากหัวใจเต้นเร็วธรรมดาได้ยากแต่อาจแยกได้ตามตารางที่ 1.
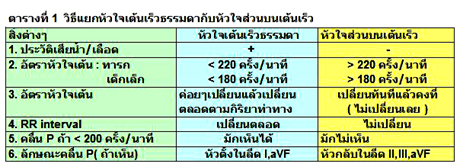
ภาวะหัวใจส่วนบนเต้นเร็วในเด็ก มักทำให้ใจสั่น เวียนศีรษะ หน้ามืด หรือแน่นอก แต่ในทารกซึ่งบอกอาการไม่ได้ ทำให้ไม่รู้จนกระทั่งทารกเกิดอาการช็อกแล้ว.
ภาวะหัวใจส่วนบนเต้นเร็วที่ QRS กว้าง (QRS >0.08 วินาที) จะแยกจากภาวะหัวใจห้องล่างเต้นเร็ว (ventricular tachycardia,VT) ได้ยาก ต้องอาศัย ECG 12 ลีด หรือร่วมกับ esophageal lead ด้วย ถ้าแยกไม่ได้ให้รักษาแบบ VT.
การรักษา : ในภาวะหัวใจส่วนบนเต้นเร็ว ที่ไม่มีอาการมาก (หายใจปกติความดันเลือดปกติ "เลือดเลี้ยง " (perfusion) ดี รู้ตัวดี) ให้เริ่มด้วย
1. การกระตุ้นเวกัส (vagal maneuvers) เช่น
ในทารกและเด็กเล็ก ใช้น้ำแข็งป่นผสมน้ำใส่ในถุงมือยางบางๆ หรือถุงพลาสติกบางๆ แล้ววางบนหน้าเด็ก โดยระวังไม่ให้ไปปิดกั้นทางหายใจ.
ในเด็กโต วัยรุ่น และผู้ใหญ่ ให้กลั้นหายใจแล้วเบ่ง (Valsalva maneuver) ซึ่งในเด็กอาจใช้วิธีให้เด็กเป่าลมผ่านหลอดดูดนมเล็กๆหรืออาจนวดปุ่มคาโรติด(carotid sinus massage) หรือล้วงคอ (ใช้ไม้กดลิ้นเขี่ยหลังคอหอย) ให้อาเจียน เป็นต้น.
2. การให้ยา
2.1 ยาอะดีโนซีน (adenosine) ดีที่สุดสำหรับภาวะนี้ แต่ราคาแพงมากและฤทธิ์สั้นมาก (10 วินาที) ดังนั้นจึงต้องฉีดเข้าหลอดเลือดดำใหญ่ เช่น ที่แขนพับ และฉีดน้ำเกลือ 5 มล. ไล่ตามเข้าไป เพื่อให้ยาเข้าสู่หัวใจในทันที ก่อนที่จะถูกทำลายเสียในหลอดเลือด ครั้งแรกให้ยา 0.1 มก./กก. ถ้าไม่ได้ผลให้ซ้ำได้ 0.2 มก./กก. (ในผู้ใหญ่ให้ครั้งแรก 6 มก. ถ้าไม่ได้ผลให้ซ้ำได้ครั้งละไม่เกิน 12 มก.).
2.2 ยาเวราพามิล (verapamil) ห้ามใช้ในทารก เพราะหัวใจอาจหยุดและความดันเลือดอาจตกและแก้ไม่ขึ้น และไม่ควรใช้ในเด็ก เพราะความดันเลือดมักตกและหัวใจทำงานแย่ลง ถ้าจำเป็นในเด็กอายุเกิน 1 ปี ให้ 0.1 มก./กก. หยดเข้าเส้น.
2.3 ยาอะมีโอดาโรน (amiodarone) โดยฉีด 5 มก./กก. IV ช้าๆ (10-60 นาที) ซ้ำได้ครั้งละ 5 มก./กก. แต่ไม่เกิน 15 มก./วันถ้าหัวใจเต้นช้าลงมากหรือความดันเลือดตก ให้หยุดฉีด ฤทธิ์จะอยู่นานมาก (40 วัน) และมีพิษมากถ้าใช้นานๆ (ดูตอนที่ 3).
ในภาวะหัวใจส่วนบนเต้นเร็วที่มีอาการมาก(หัวใจล้ม ความดันเลือดตกมาก เลือดเลี้ยงไม่ดี ไม่ค่อยรู้สึกตัวหอบเหนื่อย) ควร " ช็อกหัวใจเจาะจง "(synchronized electrical cardioversion) ด้วย 0.5-1 จูลส์/กก. แต่ถ้า" เปิดเส้น " ไว้แล้วอาจลองฉีดยาอะดีโนซีน(ดังที่กล่าวไว้ข้างต้น) ดูก่อนก็ได้ แต่ไม่ควรเสียเวลาหา
" เส้น " เพื่อฉีดยาเพราะจะช้าเกินไป.
หัวใจห้องล่างเต้นเร็ว/เต้นริก (VT/VF)
ภาวะหัวใจห้องล่างเต้นเร็วและเต้นริก พบได้น้อยในเด็กถ้าพบต้องนึกถึงโรคหัวใจแต่กำเนิด กล้ามเนื้อหัวใจอักเสบหรือพิการ พิษยา (เช่น digoxin, tricyclic antidepressants,ยากระตุ้นประสาท, ยา cisapride +macrolide antibiotics) ภาวะตัวเย็น(hypothermia) น้ำตาลต่ำ และ/หรือ เกลือแร่ผิดปกติ (K+ สูง, Mg++ สูง, Ca++ ต่ำ) เป็นต้น.
การรักษา : ในเด็กที่มี VT แต่รู้ตัวดีและคลำชีพจรได้ ให้หาสาเหตุดังกล่าวข้างต้นก่อน และถ้าพบสาเหตุที่รักษาได้ ต้องรีบรักษาสาเหตุ.
ในกรณีที่หาสาเหตุไม่ได้หรือยังรักษาสาเหตุไม่ได้ อาจพิจารณาให้ยา amiodarone 5 มก./กก. IV 20-60 นาที หรือ lidocaine 1 มก./กก. IV 2-4 นาที.
ในทารกและเด็กที่มี VT ที่คลำชีพจรได้ แต่มีอาการแสดงของช็อก(ความดันเลือดตกมาก เลือดเลี้ยงไม่ดี เขียว ไม่ค่อยรู้สึกตัว) ให้ดู ECG ดีๆ ว่าเป็น " VT เรียว " (torsades de pointes) หรือไม่ ถ้าใช่ ให้ MgSO4 25 มก./กก. IV 10-20 นาที (ดูรายละเอียดในตอนที่ 3 ถ้าไม่ใช่ และเปิดเส้นไว้แล้ว ให้ amiodarone หรือ lidocaine ดัง VT ที่เด็กดี แต่ฉีด IV ให้เร็วขึ้น ถ้ายังไม่ได้เปิดเส้นไว้ให้พิจารณาช็อกหัวใจเจาะจงด้วย 2 จูลส์/กก. ไม่ได้ผลอาจเพิ่มถึง 4 จูลส์/กก. (แบบ monophasic)
ในทารกและเด็กที่มี VF หรือ VT ที่คลำชีพจรไม่ได้ ให้ช็อกหัวใจทันทีถ้าทำได้ ถ้าทำไม่ได้ต้องช่วยหายใจ ขย่มอก เปิดและคาเส้นและให้การกู้ชีพอื่นๆ ตามขั้นตอนที่ได้กล่าวไว้แล้วในการกู้ชีพขั้นต้นและขั้นสูง(ตอนก่อนๆ) จนกว่าเครื่องช็อกหัวใจจะมาถึงจึงช็อกหัวใจทันทีด้วย 2 จูลส์/กก. ไม่ได้ผลเพิ่มเป็น 3-4 จูลส์/กก. อีก 2 ครั้ง ยังไม่ได้ผลให้ฉีด epinephrine 0.01 มก./กก. (หรือ 0.1 มก./กก. ทาง ET tube)ระหว่าง CPR 30-60 วินาที ยังไม่ได้ผลช็อกหัวใจอีก 3 ครั้ง ยังไม่ได้ผลให้ amiodarone 5 มก./กก. IV ทันทีระหว่าง CPR 30-60 วินาที แล้วช็อกใหม่ 3 ครั้ง ยังไม่ได้ผล อาจให้ epinephrine หรือ amiodarone ซ้ำใหม่ระหว่าง CPR แล้วช็อกใหม่สลับกันไปเรื่อยๆ คือ " CPR → shock → CPR → shock " และระหว่าง CPR ก็ให้ยา epinephrine หรือamiodarone.
ในระหว่างการ CPR และช็อกหัวใจ ให้หาสาเหตุและแก้ไขด้วยถ้าแก้ได้.
การช็อกหัวใจ
การช็อกหัวใจด้วยไฟฟ้า (electro-cardioversion) แบ่งเป็น
1. แบบเจาะจง (synchronized) กระแสไฟฟ้าที่ช็อกหัวใจจะตกลงที่คลื่น R ใช้ในรายที่ไม่ใช่ VF หรือ pulseless VT.
2. แบบไม่เจาะจง (asynchronized) กระแสไฟที่ช็อกจะตกลงที่จุดไหนใน ECG ก็ได้ ใช้ในราย VF, pulseless VT หรือภาวะหัวใจเต้นผิดปกติรุนแรงอื่นๆ ที่ฉุกเฉิน จนไม่สามารถปรับเครื่องและทดสอบเครื่องให้เป็นแบบเจาะจงได้.
แป้นไฟฟ้า (electrode paddles) สำหรับเด็กอายุ >1 ปี (>10 กก.) ให้ใช้แป้นของผู้ใหญ่ (เส้นผ่าศูนย์กลาง 8-10 ซม.) ได้ แต่ในทารกอาจต้องใช้แป้นที่เล็กลงเพื่อไม่ให้ขอบแป้นกระทบกันหรือใกล้กัน และควรทาแป้นด้วย electrode cream/ paste หรือให้ใช้ " แป้นกาว " (self-adhesive monitor-defibrillion pads) ซึ่งแพงมาก ไม่ควรใช้เจลหล่อลื่น, เจลคลื่นเสียง (ultrasound gel), ก๊อซชุบน้ำเกลือหรือแอลกอฮอล์เพราะนำกระแสไฟได้ไม่ดี ทำให้ไฟเข้าถึงหัวใจน้อย และผิวหนังไหม้ได้ง่าย.
สันต์ หัตถีรัตน์ พ.บ. ศาสตราจารย์เกียรติคุณ มหาวิทยาลัยมหิดล
- อ่าน 20,993 ครั้ง
 พิมพ์หน้านี้
พิมพ์หน้านี้




